ცერებრალური და სპინალური შეხორცებითი არაქნოიდიტი
არაქნოიდიტის მიმოხილვა
არაქნოიდიტი არის ანთებითი მდგომარეობა, რომელიც აზიანებს ქსელისებრ გარსს — ტვინისა და ზურგის ტვინის გარშემო არსებული სამი მენინგეალური შრიდან ერთ-ერთს. ეს ანთება იწვევს გასქელებას, ნაწიბურების წარმოქმნას და შეხორცებებს (პათოლოგიურ კავშირებს) ქსელისებრ და რბილ გარსებს (ლეპტომენინქსს) შორის, რაც პოტენციურად მოიცავს ნერვულ ფესვებს, სისხლძარღვებს და აფერხებს თავ-ზურგ-ტვინის სითხის (ლიკვორის) დინებას [1]. მიუხედავად იმისა, რომ ეწოდება "არაქნოიდიტი", ანთებითი პროცესი, როგორც წესი, მოიცავს მეზობელ მენინგეალურ შრეებს და არ არის იზოლირებული მხოლოდ ქსელისებრ გარსზე. ზოგიერთი მას განიხილავს როგორც ქრონიკული, ლოკალიზებული სეროზული მენინგიტის ფორმას სხვა შრეების და ლიკვორის გზების ჩართულობის გამო. თუმცა, მისი მკაფიო კლინიკური სურათი, რომელიც ხასიათდება ქრონიკული ტკივილით, ნევროლოგიური დეფიციტითა და ლიკვორის დინების დარღვევის პოტენციალით, ამართლებს მის კლასიფიკაციას როგორც სპეციფიკურ დაავადებად.
არაქნოიდიტის გამომწვევი მიზეზები
არაქნოიდიტი ვითარდება, როგორც პასუხი სხვადასხვა ფაქტორებზე, რომლებიც იწვევენ ანთებას სუბარაქნოიდულ სივრცეში. საერთო მიზეზები და ხელშემწყობი ფაქტორები მოიცავს [2, 3]:
- ინფექციები: წინა ბაქტერიული, სოკოვანი, ვირუსული ან პარაზიტული მენინგიტი ან მიელიტი (ზურგის ტვინის ანთება). ტუბერკულოზური მენინგიტი ცნობილი მიზეზია.
- ხერხემლის ქირურგიის გართულებები: განსაკუთრებით მრავლობითი ან რთული ოპერაციები (წარუმატებელი ზურგის ქირურგიის სინდრომი), სადაც შეიძლება მოხდეს სისხლდენა სუბარაქნოიდულ სივრცეში ან პირდაპირი გაღიზიანება. ოპერაციის დროს მაგარი გარსის გახევა წარმოადგენს რისკ-ფაქტორს.
- სპინალური ანესთეზია/პროცედურები: ეპიდურული ან სპინალური ანესთეზია (განსაკუთრებით მრავალჯერადი მცდელობა ან ტრავმული პუნქცია, რომელიც იწვევს სისხლდენას), მიელოგრაფია ძველი, ზეთზე დაფუძნებული კონტრასტული აგენტების გამოყენებით (როგორიცაა Pantopaque, ახლა იშვიათია), ან ინტრათეკალური ინექციები (მაგ., ქიმიოთერაპია, სტეროიდები - განსაკუთრებით დეპო-პრეპარატები, თუმცა ეს ძალზედ საკამათოა).
- ტრავმა: ხერხემლის ან თავის ტვინის მნიშვნელოვანი პირდაპირი ტრავმა (ქალა-ტვინის ტრავმა, ზურგის ტვინის დაზიანება), რაც იწვევს სისხლჩაქცევას ან ანთებას სუბარაქნოიდულ სივრცეში.
- სუბარაქნოიდული სისხლჩაქცევა: სისხლის დაშლის პროდუქტები (მაგ. რკინა) ლიკვორში ძლიერ გამაღიზიანებელია და შეუძლია გამოიწვიოს ანთებითი პასუხი, რაც იწვევს შეხორცებებს.
- ქრონიკული ინტოქსიკაცია/ქიმიური გაღიზიანება: ლიკვორის სივრცეში შეყვანილი გარკვეული ტოქსინების ან გამაღიზიანებელი ნივთიერებების ზემოქმედება. ქრონიკული ალკოჰოლიზმი ზოგიერთ ლიტერატურაში განიხილება როგორც ხელშემწყობი ფაქტორი.
- ანთებითი პირობები: ცნს-ის სისტემური ანთებითი დაავადებები (მაგ., სარკოიდოზი). რეაქტიული ანთება მეორადად მიმდებარე პროცესების გამო, როგორიცაა ქრონიკული მძიმე დისკის თიაქრები ან ნელა მზარდი სიმსივნეები (მაგ., შვანომები, მენინგიომები).
- იდიოპათიური: შემთხვევების მნიშვნელოვან ნაწილში, კონკრეტული მიზეზის დადგენა შეუძლებელია.
მორფოლოგიურად, ქსელისებრი გარსი ხდება გასქელებული, გაუმჭვირვალე და ფიბროზული. ქსელისებრ და რბილ გარსებს შორის იქმნება შეხორცებითი ზოლები, რომლებიც ზღუდავს ნერვულ ფესვებს (სპინალური ფორმით) ან მოიცავს კრანიალურ ნერვებსა და სისხლძარღვებს (ცერებრალური ფორმით). ამ შეხორცებებმა შეიძლება წაშალოს სუბარაქნოიდული სივრცე, შეაფერხოს ლიკვორის დინება და გამოიწვიოს ლიკვორით სავსე კისტების (არაქნოიდული კისტები ან ლოკულაციები) ფორმირება [4].
არაქნოიდიტი ხშირად აღიწერება როგორც დიფუზური, ფართო არეალის მომცველი, მაგრამ ხშირად ავლენს უფრო მძიმე, ლოკალიზებულ ცვლილებებს ამ დიფუზური პროცესის ფარგლებში, რაც იწვევს ფოკალურ სიმპტომებს. ლიკვორის მიმოქცევის დარღვევა ძირითადი შედეგია. ლიკვორის გადინების გზების ბლოკირებამ (მაგ., ლუშკას და მაჟანდის ხვრელები უკანა ფოსოს არაქნოიდიტის დროს) შეიძლება გამოიწვიოს ობსტრუქციული ჰიდროცეფალია. ანთებითი ან ნაწიბუროვანი არაქნოიდული გრანულაციების მეშვეობით ლიკვორის შეწოვის დარღვევამ შეიძლება გამოიწვიოს კომუნიკაციური ჰიდროცეფალია.
არაქნოიდიტის ტიპები
ცერებრალური არაქნოიდიტი (თავის ტვინის გარსები)
ცერებრალური არაქნოიდიტი მოიცავს ტვინის გარშემო არსებული ქსელისებრი გარსის ანთებას და ნაწიბურების წარმოქმნას. ის შეიძლება ლოკალიზებული იყოს კონკრეტულ უბნებში, როგორიცაა ცერებრალური კონვექსიტეტი (ზედაპირი), ბაზალური ცისტერნები (ლიკვორის სივრცეები ტვინის ფუძესთან) ან ქალას უკანა ფოსო. კლინიკური სურათი წარმოიქმნება გენერალიზებული ანთებითი ეფექტების, ქვემდებარე ტვინის ქსოვილის და კრანიალური ნერვების შეხორცებებით ან კისტებით ადგილობრივი კომპრესიის ან გაღიზიანების და ლიკვორის ცირკულაციის დარღვევების კომბინაციით, რაც იწვევს ჰიდროცეფალიას ან ლოკალიზებულ ლიკვორის დაგროვებას [5]. სხვადასხვა ლოკალიზაციის საერთო სიმპტომია თავის ტკივილი, რომელიც ხშირად აღწერილია როგორც დიფუზური, მუდმივი და პოტენციურად უარესდება იმ მოქმედებებით, რომლებიც ზრდის ქალასშიდა წნევას (ჰიპერტენზიული თავის ტკივილი ან 'გარსების' თავის ტკივილი).
კონვექსიტალური ცერებრალური არაქნოიდიტი
კონვექსიტალური ცერებრალური არაქნოიდიტი აზიანებს ქსელისებრ გარსს, რომელიც ფარავს ტვინის ნახევარსფეროების ზედაპირს (კონვექსიტეტს), ყველაზე ხშირად წინა რეგიონებსა და ცენტრალური ღარის მიმდებარე უბნებს (როლანდური არე). აქ ანთებამ და შეხორცებებმა შეიძლება უშუალოდ გააღიზიანოს ან შეკუმშოს ქვემდებარე ცერებრალური ქერქი. ამან შეიძლება გამოიწვიოს ფოკალური ნევროლოგიური დეფიციტები, როგორიცაა მოტორული დარღვევები (მონოპარეზი ან ჰემიპარეზი მოტორული ქერქის ჩართულობის გამო) და სენსორული დარღვევები (პარესთეზიები, დაბუჟება). ქერქის გაღიზიანება ხშირად ვლინდება კეროვანი კრუნჩხვებით, რომლებიც ზოგჯერ შეიძლება გენერალიზდეს. შეხორცებების ფარგლებში კისტის ფორმირებამ შეიძლება გააძლიეროს კომპრესია და გაზარდოს კრუნჩხვების ალბათობა, რაც მძიმე შემთხვევებში პოტენციურად პროგრესირებს ეპილეფსიურ სტატუსამდე[6]. დიაგნოსტიკური ინსტრუმენტები, როგორიცაა ელექტროენცეფალოგრაფია (EEG), ეხმარება ეპილეპტოგენური კერების ლოკალიზაციას, ხოლო ნეიროვიზუალიზაცია (მრტ) აუცილებელია შეხორცებების, ლიკვორის ლოკულაციების და ნებისმიერი ძირითადი კორტიკალური ცვლილებების ვიზუალიზაციისთვის.
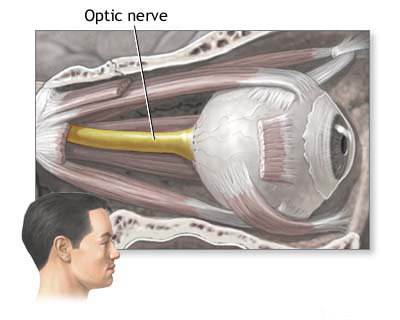
ოპტიკო-ქიაზმური არაქნოიდიტი
ბაზალურ ცისტერნებში ლოკალიზებული არაქნოიდიტი ხშირია, ოპტო-ქიაზმური რეგიონი (მხედველობის ნერვების, მხედველობის ჯვარედინის და შუბლის წილების ფუძის გარშემო) არის ხშირი ლოკალიზაცია. ოპტიკო-ქიაზმური არაქნოიდიტი განსაკუთრებით მნიშვნელოვანია მხედველობის მძიმე და ხშირად შეუქცევადი დაკარგვის გამოწვევის პოტენციალის გამო. საერთო წინა მიზეზები მოიცავს ინფექციებს, რომლებიც ვრცელდება მიმდებარე სინუსებიდან (სინუსიტი), ფარინქსიდან, ან სისტემურ ინფექციებს, როგორიცაა სიფილისი ან ტუბერკულოზი, ასევე ქალა-ტვინის ტრავმას ან სუბარაქნოიდულ სისხლჩაქცევას [5].
პათოლოგიურად, ანთება იწვევს მკვრივი შეხორცებების და ზოგჯერ კისტების წარმოქმნას, რომლებიც ფარავს მხედველობის ნერვებს, ქიაზმას და მიმდებარე სტრუქტურებს, როგორიცაა ჰიპოფიზის ღერო და ჰიპოთალამუსი. პროცესი იშვიათად არის მკაცრად ლოკალიზებული, ხშირად შეუმჩნევლად ვრცელდება მიმდებარე ბაზალურ ცისტერნებზე. მხედველობის გზების დაზიანება გამოწვეულია შეხორცებების/კისტების პირდაპირი კომპრესიით, ნერვების/ქიაზმის ანთებითი ჩართულობით (მხედველობის ნერვის ნევრიტის კომპონენტი) და კომპრომეტირებული სისხლით მომარაგებით (იშემია).
კლინიკურად, ოპტიკო-ქიაზმური არაქნოიდიტი, როგორც წესი, ვლინდება მხედველობის თანდათანობითი, პროგრესირებადი დაქვეითებით, ხშირად იწყება ცალმხრივად, მაგრამ ჩვეულებრივ ხდება ორმხრივი კვირების ან თვეების განმავლობაში. ეს ნელი პროგრესირება ეხმარება მის დიფერენცირებას მწვავე რეტრობულბალური ნევრიტისგან. სიმძიმე მერყეობს მსუბუქი დაბინდვიდან სრულ სიბრმავემდე. თვალების უკან ტკივილი (რეტრობულბალური ტკივილი) შეიძლება მოხდეს დაავადების ადრეულ ეტაპზე. ქალასშიდა ჰიპერტენზია ჩვეულებრივ მსუბუქია ან არ არსებობს ამ ლოკალიზებულ ფორმაში.
ოფთალმოლოგიური შეფასება არის საკვანძო. მხედველობის ველის ტესტირება (პერიმეტრია) ავლენს დეფექტებს, რომლებიც შეესაბამება მხედველობის გზების მაქსიმალური ჩართულობის ადგილს. საერთო პატერნები მოიცავს ბიტემპორალურ ჰემიანოფსიას (რაც მიუთითებს ქიაზმის კომპრესიაზე), შემაერთებელ სკოტომებს, ცენტრალურ სკოტომებს (ხშირად ორმხრივს) ან მხედველობის ველების კონცენტრულ შევიწროებას [8].
ფუნდუსკოპიური გამოკვლევა გადამწყვეტია. მხედველობის ნერვის ატროფია (მხედველობის დისკის სიფერმკრთალე) ვითარდება დროთა განმავლობაში და გვხვდება შემთხვევების უმრავლესობაში (60-65 პროცენტი), რაც ასახავს ნერვის დაზიანებას. ის შეიძლება იყოს პირველადი (ნერვის პირდაპირი დაზიანება) ან მეორადი (საწყისი დისკის შეშუპების შემდეგ). პაპილედემა (მხედველობის ნერვის დისკის შეშუპება გაზრდილი ICP-ის გამო) ნაკლებად ხშირია (10-13 პროცენტი), ვიდრე ატროფია ამ უპირატესად ბაზალურ ფორმაში. ჰიპოთალამუსის ან ჰიპოფიზის დისფუნქცია, როგორც წესი, არ არსებობს, თუ შეხორცებები არ არის ფართო. თურქული კეხის ვიზუალიზაცია ჩვეულებრივ ნორმალურია, რაც ეხმარება ჰიპოფიზის სიმსივნეებისგან დიფერენცირებაში.
ქალას უკანა ფოსოს არაქნოიდიტი
ქალას უკანა ფოსოზე მოქმედი არაქნოიდიტი არის ლოკალიზებული ცერებრალური არაქნოიდიტის ყველაზე ხშირი ფორმა, რომელიც ხშირად დაკავშირებულია ყურის წინა ინფექციებთან (შუა ოტიტი, მასტოიდიტი) ან მენინგიტთან [5]. მისმა კლინიკურმა გამოვლინებამ შეიძლება მჭიდროდ მიბაძოს უკანა ფოსოს სიმსივნეებს (მაგ., აკუსტიკური ნევრომა, მენინგიომა, ნათხემის სიმსივნე). სიმპტომები წარმოიქმნება ნათხემის, ტვინის ღეროს და ამ რეგიონში გამომავალი კრანიალური ნერვების ჩართულობის გამო, აგრეთვე ლიკვორის ნაკადის ობსტრუქციის გამო, რაც იწვევს ჰიდროცეფალიას.
გავრცელებული ლოკალიზაციები მოიცავს ნათხემ-ხიდის კუთხეს (CPA), დიდ ცისტერნას და მეოთხე პარკუჭის გამოსასვლელების გარშემო (ლუშკასა და მაჟანდის ხვრელები). ნათხემ-ხიდის კუთხის არაქნოიდიტი ტიპიურად მოიცავს VIII (სმენის დაქვეითება, ტინიტუსი, თავბრუსხვევა), V (სახის დაბუჟება/ტკივილი) და VII (სახის სისუსტე) კრანიალურ ნერვებს. ნათხემის ნიშნები, როგორიცაა ატაქსია (არამყარი სიარული, ცუდი კოორდინაცია), დისმეტრია, ადიადოხოკინეზია და ნისტაგმი ხშირია. ტვინის ღეროს კომპრესიამ შეიძლება გამოიწვიოს პირამიდული ნიშნები ან კრანიალური ნერვების შემდგომი დამბლა.
მეოთხე პარკუჭიდან ლიკვორის გადინების ობსტრუქცია შეხორცებებით ან კისტებით ადვილად იწვევს ობსტრუქციულ ჰიდროცეფალიას, რაც იწვევს გაზრდილი ქალასშიდა წნევის სიმპტომებს (თავის ტკივილი, გულისრევა, ღებინება, პაპილედემა). გამოვლინება დამოკიდებულია ანთებას, შეხორცების/კისტის ფორმირებასა და ჰიდროცეფალიის განვითარებას შორის ბალანსზე. ის შეიძლება იყოს მწვავე, ქვემწვავე ან ქრონიკული.
მწვავე ფორმა ხშირად ვლინდება უპირატესად გაზრდილი ICP-ის სიმპტომებით (ძლიერი თავის ტკივილი, ხშირად კეფის, ღებინება, თავბრუსხვევა, პაპილედემა, ზოგჯერ ბრადიკარდია), მაშინ როცა კეროვანი ნევროლოგიური ნიშნები შეიძლება იყოს დახვეწილი ან თავდაპირველად არ არსებობდეს.
ქვემწვავე ან ქრონიკული ფორმების დროს შეიძლება ჭარბობდეს კეროვანი ნიშნები, განსაკუთრებით ნათხემ-ხიდის კუთხის (CPA) ჩართულობასთან დაკავშირებული. ვესტიბულარული დისფუნქცია ხშირია, მათ შორის სპონტანური ნისტაგმი (ხშირად არასტაბილური, შეიძლება შეიცვალოს მიმართულება ან იყოს პოზიციური), სიარულის არასტაბილურობა დაზიანებული მხარისკენ ვარდნით, და ვესტიბულარული ფუნქციის პათოლოგიური ტესტები (კალორიულმა ან როტაციულმა ტესტირებამ შეიძლება აჩვენოს დისჰარმონია). სმენის დაქვეითება (სენსორული) ხშირია VIII ნერვის ჩართულობისას. შეიძლება მოხდეს V, VI, VII, IX და X კრანიალური ნერვების დამბლა. პირამიდული ნიშნები ჩვეულებრივ მსუბუქია, გარდა იმ შემთხვევისა, როდესაც არ არის ტვინის ღეროს მნიშვნელოვანი კომპრესია.
სპეციფიკურმა ლოკალიზაციებმა უკანა ფოსოში შეიძლება გამოიწვიოს განსხვავებული სინდრომები, როგორიცაა იზოლირებული ვესტიბულური ნერვის ჩართულობა, პრეპონტინური არაქნოიდიტი, რომელიც იწვევს წონასწორობის პრობლემებს, ან საუღლე ხვრელის ჩართულობა, რომელიც გავლენას ახდენს IX, X და XI ნერვებზე.
ოტოგენური ჰიდროცეფალია მეორადად უკანა ფოსოს არაქნოიდიტის გამო, უპირატესად ვლინდება მომატებული ICP სიმპტომებით, რომელსაც ხშირად თან ახლავს ვესტიბულური დარღვევები ან ნათხემის მსუბუქი ნიშნები. ლიკვორის ანალიზი შეიძლება იყოს ნორმალური ან აჩვენოს დაბალი ცილა.
სწრაფად პროგრესირებადმა ოკლუზიურმა ჰიდროცეფალიამ შეიძლება გამოიწვიოს მწვავე კრიზები ძლიერი თავის ტკივილით, ღებინებით, ცნობიერების შეცვლით და პოტენციურად პაპილედემით და მხედველობის დაკარგვით. სიცოცხლისთვის საშიში გართულებაა ნათხემის ტონზილარული თიაქარი კეფის დიდ ხვრელში მაღალი წნევის გამო, რაც აკომპრესირებს მოგრძო ტვინს და იწვევს სუნთქვის გაჩერებას.
უკანა ფოსოს არაქნოიდიტი ასევე შეიძლება იყოს შეურიგებელი ტრიგემინალური ნევრალგიის (სამწვერა ნერვის ნევრალგია) რთული მიზეზი V ნერვის ფესვის შესვლის ზონის ჩართულობის გამო.
სპინალური არაქნოიდიტი (ზურგის ტვინის გარსები)
სპინალური არაქნოიდიტი მოიცავს ზურგის ტვინისა და ნერვული ფესვების გარშემო არსებული ქსელისებრი გარსის ანთებას და ნაწიბურებს ზურგის ტვინის არხში. მიზეზები ასახავს ცერებრალური არაქნოიდიტის მიზეზებს, საერთო გამომწვევებია წინა ზურგის ქირურგია, სპინალური ანესთეზია/პროცედურები, ტრავმა, ინფექცია (მენინგიტი, მიელიტი) და სუბარაქნოიდული სისხლჩაქცევა [1]. ის ასევე შეიძლება ასოცირებული იყოს სისტემურ ანთებით პირობებთან.
შეხორცებები ზღუდავს ზურგის ტვინს და ნერვულ ფესვებს, აფერხებს ლიკვორის ნაკადს სპინალურ სუბარაქნოიდულ სივრცეში და შეიძლება ხელი შეუშალოს სისხლით მომარაგებას. ეს ჩვეულებრივ იწვევს ქრონიკულ, პროგრესირებად ნევროლოგიურ სიმპტომებს. კლინიკური სურათი ხშირად წააგავს ექსტრამედულარული ზურგის ტვინის სიმსივნის ან ზურგის ტვინის არხის სტენოზის სურათს. საერთო მახასიათებლები მოიცავს:
- ქრონიკული ტკივილი: ხშირად ყველაზე თვალსაჩინო და დამამშვიდებელი სიმპტომია. ტიპიურად ნეიროპათიული ხასიათისაა (წვის, ჩხვლეტის, გამჭოლი ტკივილი), ჩვეულებრივ აზიანებს ზურგს, ფეხებს ან პერინეუმს.
- რადიკულოპათია: სიმპტომები, რომლებიც დაკავშირებულია კონკრეტული ნერვული ფესვების ჩართულობასთან, მათ შორის გამოსხივებადი ტკივილი, დაბუჟება, ჩხვლეტა და სისუსტე დაზიანებული ფესვ(ებ)ის განაწილებაში.
- მიელოპათია: ზურგის ტვინის დისფუნქციის სიმპტომები კომპრესიის, იშემიის ან ასოცირებული სირინგოს ფორმირების (სითხის ღრუ ტვინში) გამო. ეს მოიცავს სისუსტეს ან სპასტიურობას კიდურებში, სენსორული დონის დეფიციტს, სიარულის დარღვევას და ნაწლავის/შარდის ბუშტის დისფუნქციას.
სპინალური არაქნოიდიტი ყველაზე ხშირად აზიანებს წელისა და გულმკერდის რეგიონებს, ხშირად მოიცავს რაშის კუდს (ნერვული ფესვები ზურგის ტვინის ბოლოს). პროცესი ჩვეულებრივ მოიცავს მრავალ ნერვულ ფესვს. სენსორული დარღვევები შეიძლება იყოს ლაქოვანი და ცვალებადი. ლიკვორის ანალიზმა შეიძლება აჩვენოს მომატებული ცილა (ცილა-უჯრედული დისოციაცია) ლიკვორის სტაგნაციის გამო ობსტრუქციის დონის ქვემოთ, მაგრამ პლეოციტოზი იშვიათია, თუ არ არის აქტიური ანთება. მიელოგრაფია (კტ ან მრტ) აუცილებელია დიაგნოზისთვის, რომელიც კლასიკურად აჩვენებს ნერვული ფესვების შეკვრას, ფესვების მიწებებას თეკალური ტომრის პერიფერიაზე ("ცარიელი ტომრის" ნიშანი), ლოკულირებულ ლიკვორის დაგროვებებს ან კონტრასტის ნაკადის ბლოკირებას. მრტ არის არჩევითი ვიზუალიზაციის მეთოდი [9].
სპინალური არაქნოიდიტი, როგორც წესი, ქრონიკული, ხშირად პროგრესირებადი მდგომარეობაა, რომლის ეფექტური მკურნალობა შეიძლება ძალიან რთული იყოს.
არაქნოიდიტის დიაგნოსტიკა
არაქნოიდიტის დიაგნოსტიკა მოითხოვს კლინიკური დასკვნების (ისტორია, სიმპტომები, ნევროლოგიური გამოკვლევა) ინტეგრირებას დიაგნოსტიკური ტესტების დამხმარე მტკიცებულებებთან, ძირითადად ნეიროვიზუალიზაციასთან და ზოგჯერ ლიკვორის ანალიზთან. საბოლოო მიზეზის დადგენა ხშირად რთულია.
არაქნოიდიტის დიფერენციალური დიაგნოზი
| მდგომარეობა | ძირითადი მახასიათებლები / განმასხვავებელი ნიშნები | ტიპიური ვიზუალიზაცია / ლაბორატორიული მონაცემები |
|---|---|---|
| არაქნოიდიტი (შეხორცებითი) | ქრონიკული ტკივილი (ხშირად ნეიროპათიული), პროგრესირებადი ნევროლოგიური დეფიციტები (რადიკულოპათია, მიელოპათია, კრანიალური ნერვების დამბლა). პოტენციური ტრიგერის ისტორია (ინფექცია, ოპერაცია, სას, ტრავმა, კონტრასტი). | მრტ: ნერვის ფესვების შეკვრა/პერიფერიული გადაადგილება ("ცარიელი თეკალური ტომარა"), ლიკვორის ლოკულაციები/კისტები, წაშლილი სუბარაქნოიდული სივრცე, +/- მენინგეალური გასქელება/კონტრასტირება (ხშირად მსუბუქი/არარსებული ქრონიკულ ეტაპზე). ლიკვორი: ხშირად მაღალი ცილა (ბლოკის ქვემოთ), ნორმალური/მსუბუქი პლეოციტოზი. |
| მენინგიტი (ბაქტერიული, სოკოვანი, ტბ) | მწვავე/ქვემწვავე დაწყება. ცხელება, თავის ტკივილი, კისრის დაჭიმულობა, შეცვლილი ფსიქიკური სტატუსი. შეიძლება ჰქონდეს კრანიალური ნერვების დამბლა. | მრტ: დიფუზური ლეპტომენინგეალური კონტრასტირება. ლიკვორი (LP კრიტიკულია): პლეოციტოზი (ნეიტროფილები ბაქტერიულში, ლიმფოციტები ვირუსულ/ტბ/სოკოვანში), დაბალი გლუკოზა (ბაქტერიული, ტბ, სოკოვანი), მაღალი ცილა. დადებითი გრამის შეღებვა/კულტურა/PCR. |
| ლეპტომენინგეალური კარცინომატოზი / მეტასტაზები | ცნობილი პირველადი კიბოს ისტორია. მულტიფოკალური ნევროლოგიური ნიშნები (კრანიალური ნერვები, ზურგის ფესვები, ჰიდროცეფალია). თავის ტკივილი, კოგნიტური ცვლილებები. ქვემწვავე დაწყება. | მრტ: კვანძოვანი ან ხაზოვანი ლეპტომენინგეალური კონტრასტირება, შეიძლება მოიცავდეს ნერვის ფესვებს/რაშის კუდს ("შაქრის მინანქარი"). ლიკვორი: ავთვისებიანი უჯრედები ციტოლოგიაზე (შეიძლება საჭირო გახდეს განმეორებითი LP), მაღალი ცილა, დაბალი გლუკოზა. სისტემური სტადირება ავლენს პირველადს. |
| ზურგის ტვინის არხის სტენოზი (დეგენერაციული) | ნეიროგენული კლოდიკაცია (ფეხის ტკივილი/სისუსტე სიარულისას, რომელიც თავისუფლდება დასვენებით/მოხრით). ზურგის ტკივილი ხშირია. ჩვეულებრივ ხანდაზმულ ასაკობრივ ჯგუფში. ჩვეულებრივ ანთებითი ტრიგერის ისტორიის გარეშე. | მრტ/კტ: ზურგის არხის/ხვრელების შევიწროება დისკის ამობურცულობის, ფასეტური ჰიპერტროფიის, ყვითელი იოგის გასქელების გამო, რაც აწვება თეკალურ ტომარას/ფესვებს. არ არის პირველადი მენინგეალური ცვლილებები ან ფესვების დიფუზური შეკვრა. |
| ზურგის ტვინის სიმსივნე (ინტრადურულ-ექსტრამედულარული - მენინგიომა, შვანომა) | პროგრესირებადი მიელოპათია/რადიკულოპათია ადგილმდებარეობის მიხედვით. ტკივილი ხშირია. ჩვეულებრივ კეროვანი დეფიციტის პატერნი. | მრტ: კარგად განსაზღვრული, ხშირად ინტენსიურად კონტრასტირებადი *მასა*, რომელიც აადგილებს ზურგის ტვინს/ნერვის ფესვებს. მენინგიომა ხშირად მაგარ გარსზეა დაფუძნებული; შვანომა წარმოიშვება ფესვიდან. ტიპიურად არ არის დიფუზური შეხორცებები/ფესვების შეკვრა. |
| ზურგის ტვინის სიმსივნე (ინტრამედულარული - ეპენდიმომა, ასტროციტომა) | პროგრესირებადი მიელოპათია (სენსორული დონე, სისუსტე, ნაწლავის/შარდის ბუშტის ცვლილებები). ტკივილი ნაკლებად ტიპიურია საწყის ეტაპზე, ვიდრე ექსტრამედულარულის დროს. ჩვეულებრივ ცენტრალური ტვინის სიმპტომები. | მრტ: ზურგის ტვინის გაფართოება, შინაგანი T2 ჰიპერინტენსივობა, ცვალებადი კონტრასტირების პატერნი. შეიძლება ჰქონდეს ასოცირებული სირინგო ან სიმსივნური კისტები. |
| სირინგომიელია | სითხით სავსე ღრუ ზურგის ტვინში. ხშირად იწვევს ცენტრალური ტვინის სინდრომს (დისოცირებული სენსორული დაკარგვა - ჯერ ტკივილი/ტემპერატურა ზიანდება, მოსასხამისებური განაწილება), სისუსტე/ატროფია. შეიძლება იყოს არაქნოიდიტის მეორადი. | მრტ: ნათლად განსაზღვრავს ინტრამედულარულ კისტოზურ ღრუს (სირინგოს). მნიშვნელოვანია ძირითადი მიზეზის ძიება (კიარის მალფორმაცია, სიმსივნე, პოსტტრავმული, პოსტ-ანთებითი/არაქნოიდიტი). |
| განივი მიელიტი | მიელოპათიის მწვავე/ქვემწვავე დაწყება (სისუსტე, სენსორული დონე, ნაწლავის/შარდის ბუშტის დისფუნქცია). ხშირად პოსტ-ინფექციური ან აუტოიმუნური. ტკივილი შეიძლება მოხდეს. | მრტ: ინტრამედულარული T2 ჰიპერინტენსივობა +/- კონტრასტირება, როგორც წესი, მოიცავს რამდენიმე სეგმენტს ცენტრალურად. ლიკვორმა შეიძლება აჩვენოს პლეოციტოზი/მაღალი ცილა/ოლიგოკლონური ზოლები. სპეციფიკური ანტისხეულები (AQP4, MOG). |
| ინტრაკრანიალური ჰიპოტენზია (ხშირად ლიკვორის სპონტანური გაჟონვის გამო) | ორთოსტატული თავის ტკივილი (უარესდება ვერტიკალურად, უკეთესია წოლისას) არის დამახასიათებელი. გამოწვეულია ლიკვორის გაჟონვით (სპონტანური ან პოსტ-LP/ოპერაცია). შეუძლია გამოიწვიოს დიფუზური პაქიმენინგეალური (დურალური) კონტრასტირება, *არა* ლეპტომენინგეალური. | მრტ: დიფუზური, გლუვი პაქიმენინგეალური კონტრასტირება, ტვინის ღეროს ჩამოწევა, სუბდურული დაგროვებები/ჰიგრომები. LP აჩვენებს დაბალ გახსნის წნევას. მიელოგრაფია/კტ/მრტ მიელოგრაფია შეიძლება გამოავლინოს გაჟონვის ადგილი. |
| გიენ-ბარეს სინდრომი (GBS) / CIDP | მწვავე (GBS) ან ქრონიკული (CIDP) პოლირადიკულონეიროპათია. აღმავალი სისუსტე, არეფლექსია, სენსორული ცვლილებები. პირველ რიგში აზიანებს პერიფერიული ნერვის ფესვებს და არა უშუალოდ მენინქსს. ტკივილი ხშირია. | მრტ: შეიძლება აჩვენოს ზურგის ნერვის ფესვების/რაშის კუდის კონტრასტირება (განსაკუთრებით წინა ფესვების). ლიკვორი: ალბუმინოციტოლოგიური დისოციაცია (მაღალი ცილა, ნორმალური/დაბალი უჯრედები) - კლასიკური მიგნება. ნერვის გამტარობის კვლევები დიაგნოსტიკურია. |
მაგნიტურ-რეზონანსული ტომოგრაფია (მრტ) არის ძირითადი ინსტრუმენტი არაქნოიდიტთან დაკავშირებული ცვლილებების ვიზუალიზაციისთვის, როგორიცაა მენინგეალური გასქელება, შეხორცებები, ნერვული ფესვების შეკვრა ან ლიკვორის ლოკულაციები. ეს ვიდეო შეიძლება აჩვენებდეს ტიპიურ მრტ აღმოჩენებს.
ძირითადი სადიაგნოსტიკო მიდგომები მოიცავს:
- კლინიკური შეფასება: გადამწყვეტია დეტალური ისტორია, რომელიც ფოკუსირებულია პოტენციურ მიზეზებზე (ინფექცია, ოპერაცია, ტრავმა, სისხლჩაქცევა, ანესთეზია) და სიმპტომების ხასიათზე/პროგრესირებაზე (ქრონიკული ტკივილი, სპეციფიკური ნევროლოგიური დეფიციტები). ნევროლოგიური გამოკვლევა მიზნად ისახავს დეფიციტების ლოკალიზაციას (კრანიალური ნერვები, მოტორული/სენსორული გზები, ნათხემის ფუნქცია, ზურგის ნერვის ფესვები).
- ნეიროვიზუალიზაცია:
- თავის ტვინის მრტ ან ზურგის ტვინის მრტ (გადოლინიუმის კონტრასტით და მის გარეშე): არჩევითი მეთოდი [10, 9]. აღმოჩენები შეიძლება მოიცავდეს:
- ლეპტომენინქსის (ქსელისებრი/რბილი გარსი) გასქელება და კონტრასტირება გადოლინიუმის შეყვანის შემდეგ (კონტრასტირება შეიძლება იყოს აქტიური ანთების დროს, მაგრამ ხშირად არ არის ან მსუბუქია ქრონიკულ, წმინდა შეხორცებით სტადიებში).
- ლიკვორის ნორმალური სივრცეების წაშლა ან ლიკვორის პათოლოგიური დაგროვება/ლოკულაცია.
- *სპეციფიკური ზურგის ტვინისთვის:* ნერვული ფესვების შეკვრა ცენტრალურად თეკალურ ტომარაში, ფესვების მიწებება პერიფერიულად თეკალური ტომრის წინააღმდეგ ("ცარიელი ტომრის" ნიშანი) ან გასქელებულ გარსებში მოქცეული ნერვული ფესვები.
- არაქნოიდული კისტების ან ლიკვორის ლოკულაციების ფორმირება (ჩანს სითხის სიგნალის ინტენსივობის დაგროვებების სახით T2-აწონილ გამოსახულებებზე, შეიძლება ჰქონდეს თხელი კონტრასტირებადი კედლები).
- ასოცირებული აღმოჩენები, როგორიცაა ჰიდროცეფალია (ცერებრალური), სირინგომიელია (ზურგის ტვინის ღრუ), ან ცვლილებები ქვემდებარე ტვინის/ზურგის ტვინის პარენქიმაში (მაგ., შეშუპება, T2 სიგნალის ცვლილება, რაც მიუთითებს გლიოზზე ან მიელომალაციაზე).
- კტ მიელოგრაფია: შეიძლება გამოყენებულ იქნას სპინალური არაქნოიდიტის დროს, თუ მრტ უკუნაჩვენებია ან არადამაჯერებელია. შეუძლია აჩვენოს კონტრასტის დინების ბლოკირება, კონტრასტული სვეტის არარეგულარული კიდეები, ნერვული ფესვების შეკვრა, ფესვის ყდის ამპუტაცია ან კონტრასტის დაგროვება კისტებში/ლოკულაციებში. ნაკლებად მგრძნობიარეა ვიდრე მრტ მენინგეალური გასქელების ან ტვინის შინაგანი ცვლილებების ვიზუალიზაციისთვის.
- ქალას ან ხერხემლის რენტგენოგრაფია ან კტ: ზოგადად არ არის სასარგებლო თავად არაქნოიდიტის დიაგნოსტიკისთვის, მაგრამ შეიძლება აჩვენოს გაზრდილი ICP-ის ნიშნები (მაგ., კეხის ეროზია ქრონიკული ჰიდროცეფალიის დროს) ან ძვლოვანი ცვლილებები, რომლებიც დაკავშირებულია წინა ოპერაციასთან ან ტრავმასთან.
- თავის ტვინის მრტ ან ზურგის ტვინის მრტ (გადოლინიუმის კონტრასტით და მის გარეშე): არჩევითი მეთოდი [10, 9]. აღმოჩენები შეიძლება მოიცავდეს:
- თავ-ზურგ-ტვინის სითხის (ლიკვორის) ანალიზი: მიიღება ლუმბალური პუნქციით (LP), მხოლოდ იმ შემთხვევაში, თუ ის უსაფრთხოდ ითვლება (ანუ არ არის მაღალი ICP-ის ნიშნები ან სრული სპინალური ბლოკი დადასტურებული ვიზუალიზაციით). ქრონიკული შეხორცებითი არაქნოიდიტის დროს აღმოჩენები ხშირად არასპეციფიკურია. შეიძლება აჩვენოს მომატებული ცილა (განსაკუთრებით სპინალური ბლოკის ქვემოთ ლიკვორის სტაგნაციის გამო), მსუბუქი პლეოციტოზი (გაზრდილი უჯრედები, ჩვეულებრივ ლიმფოციტები) ზოგიერთ აქტიურ ანთებით ფაზაში, ან იყოს სრულიად ნორმალური. უპირველესად სასარგებლოა აქტიური ინფექციის (მენინგიტი) ან ავთვისებიანი სიმსივნის (ლეპტომენინგეალური კარცინომატოზი) გამოსარიცხად.
- ელექტროენცეფალოგრაფია (EEG): შეიძლება დაეხმაროს ეპილეპტოგენური აქტივობის ლოკალიზაციას პაციენტებში კონვექსიტალური ცერებრალური არაქნოიდიტით, რომლებიც ვლინდება კრუნჩხვებით. შეუძლია აჩვენოს დიფუზური შენელება მნიშვნელოვანი ჰიდროცეფალიის ან ტვინის დიფუზური ჩართულობის შემთხვევებში, მაგრამ ზოგადად არასპეციფიკურია თავად არაქნოიდიტისთვის.
- ოფთალმოლოგიური გამოკვლევა: მათ შორის თვალის ფსკერის გამოკვლევა (პაპილედემის ან ოპტიკური ატროფიისთვის) და მხედველობის ველის ტესტირება (პერიმეტრია), აუცილებელია საეჭვო ოპტიკო-ქიაზმური ან უკანა ფოსოს არაქნოიდიტისთვის, რომელიც იწვევს მხედველობის სიმპტომებს ან მომატებული ICP-ის ნიშნებს.
არაქნოიდიტის დიფერენცირება სხვა დაავადებებისგან, განსაკუთრებით სიმსივნეებისგან (მენინგიომა, შვანომა, ეპენდიმომა, მეტასტაზური დაავადება), შეიძლება რთული იყოს მხოლოდ ვიზუალიზაციაზე დაყრდნობით, განსაკუთრებით ლოკალიზებული კისტოზური ფორმებისთვის. საჭიროა კლინიკური ისტორია, ლიკვორის ანალიზი (განსაკუთრებით ციტოლოგია ავთვისებიანობაზე) და ზოგჯერ ქირურგიული ბიოფსია. სიმსივნეებთან შედარებით, არაქნოიდიტი ხშირად ვლინდება უფრო დიფუზური ან მრავალდონიანი ჩართულობით, ნაკლებად ინტენსიური კონტრასტირებით ქრონიკულ სტადიებში (თუმცა აქტიურმა ანთებამ შეიძლება გააძლიეროს) და ისტორიით, რომელიც მიუთითებს ანთებით ტრიგერზე.
არაქნოიდიტის მკურნალობა
არაქნოიდიტის მკურნალობა ხშირად რთულია და უპირველესად ფოკუსირებულია სიმპტომების მართვაზე, განსაკუთრებით ქრონიკული ტკივილისა და ნევროლოგიური დეფიციტების, რადგან ძირითადი ნაწიბურების და შეხორცებების აღდგენა რთულია ან შეუძლებელია. არ არსებობს საბოლოო განკურნება [11].
მკურნალობის სტრატეგიები მოიცავს:
- მედიკამენტური მართვა:
- ტკივილის კონტროლი: ეს ხშირად მთავარი საყრდენია და მოითხოვს მულტიმოდალურ მიდგომას. ვარიანტები მოიცავს ნეიროპათიული ტკივილის მედიკამენტებს (მაგ., გაბაპენტინი, პრეგაბალინი, ტრიციკლური ანტიდეპრესანტები, როგორიცაა ამიტრიპტილინი, SNRI-ები, როგორიცაა დულოქსეტინი), არასტეროიდულ ანთების საწინააღმდეგო საშუალებებს ანთებითი კომპონენტებისთვის და ზოგჯერ, ფრთხილად, ოპიოიდებს ძლიერი, რეფრაქტერული ტკივილისთვის (გრძელვადიანი გამოყენება პრობლემურია ტოლერანტობის, დამოკიდებულების და გვერდითი მოვლენების გამო).
- ანთების საწინააღმდეგო აგენტები: კორტიკოსტეროიდები (პერორალური ან IV) შეიძლება გამოყენებულ იქნას მოკლევადიანად დოკუმენტირებული მწვავე ანთებითი გამწვავებების დროს ან პოტენციურად ოპერაციის შემდგომ, მაგრამ მათი გრძელვადიანი სარგებელი ქრონიკულ შეხორცებით არაქნოიდიტში დაუმტკიცებელია და საკამათოა მნიშვნელოვანი გვერდითი მოვლენების გამო. სხვა იმუნომოდულატორები იშვიათად გამოიყენება, თუ არ არსებობს ძირითადი სისტემური ანთებითი მდგომარეობა.
- მიორელაქსანტები: ასოცირებული კუნთების სპაზმისთვის (მაგ., ბაკლოფენი).
- ფიზიოთერაპია: მსუბუქი ვარჯიში (გამწვავების თავიდან აცილება), გაწელვა, ჰიდროთერაპია და TENS (ტრანსკუტანური ელექტრული ნერვის სტიმულაცია) შეიძლება დაეხმაროს ტკივილის მართვას, ფუნქციისა და მობილობის შენარჩუნებას და დეკონდიცირების პრევენციას.
- ტკივილის ინტერვენციული მართვა:
- ეპიდურული სტეროიდული ინექციები (გამოყენება ძალზე საკამათოა და პოტენციურად სარისკოა დადგენილი არაქნოიდიტის დროს, შეიძლება გააუარესოს მდგომარეობა ზოგიერთისთვის).
- ზურგის ტვინის სტიმულაცია (SCS): მოწყობილობის იმპლანტაცია ზურგის ტვინის დორსალურ სვეტებში ელექტრული იმპულსების მისაწოდებლად, რამაც შეიძლება მნიშვნელოვნად შეამსუბუქოს ტკივილი ზოგიერთ პაციენტში ქრონიკული ნეიროპათიული ტკივილით ძირითადად კიდურებში [12].
- ინტრათეკალური მედიკამენტების მიწოდების სისტემები (ტკივილის ტუმბოები): იმპლანტირებული ტუმბოები, რომლებიც აწვდიან ტკივილგამაყუჩებელ მედიკამენტებს (მაგ., მორფინი, ზიკონოტიდი, ბაკლოფენი) პირდაპირ ლიკვორის სივრცეში, შეიძლება განიხილებოდეს ძლიერი, რეფრაქტერული ტკივილის დროს, როდესაც სხვა ვარიანტები მარცხდება, მაგრამ მოითხოვს პაციენტის ფრთხილ შერჩევას და მართვას [12].
- ადჰეზიოლიზი (Racz პროცედურა): ეპიდურული შეხორცებების პერკუტანული ლიზისი ჰიპერტონული მარილიანი/ადგილობრივი საანესთეზიო/სტეროიდული ინექციით; ეფექტურობა სპეციფიკურად ინტრადურალური არაქნოიდიტისთვის საეჭვოა და შეიცავს რისკებს.
- ქირურგიული ჩარევა: ქირურგია ზოგადად ინახება სპეციფიკური გართულებების ან პროგრესირებადი ნევროლოგიური დეფიციტებისთვის და მიზნად ისახავს ნერვული სტრუქტურების დეკომპრესიას ან ლიკვორის ნაკადის აღდგენას, ვიდრე თავად არაქნოიდიტის "განკურნებას". პროცედურები ხშირად ტექნიკურად რთულია ცვალებადი შედეგებით და სიმპტომების გაუარესების ან შეხორცებების ხელახალი ფორმირების რისკით [2, 6]. ვარიანტები მოიცავს:
- შეხორცებების ლიზისი: მიკროქირურგიული დისექცია შეზღუდული ნერვის ფესვების ან ზურგის ტვინის გასათავისუფლებლად. შედეგები ხშირად დროებითია, რადგან შეხორცებები მიდრეკილია ხელახალი ფორმირებისკენ. ატარებს მნიშვნელოვან რისკებს, მათ შორის ნერვის დაზიანებას და ლიკვორის გაჟონვას. იშვიათად ტარდება ახლა დიფუზური დაავადებისთვის.
- კისტის ფენესტრაცია ან ამოკვეთა: ღიობების შექმნა ან სიმპტომური არაქნოიდული კისტების/ლოკულაციების მოცილება, რომლებიც იწვევენ მნიშვნელოვან კომპრესიას.
- დურალური გრაფტინგი / ექსპანსიური დურაპლასტიკა: ზოგჯერ გამოიყენება შეხორცებების ლიზისის ან კისტის ამოღების შემდეგ სივრცის გაფართოების და რეციდივის პოტენციური პრევენციის მიზნით, შეზღუდული დადასტურებული წარმატებით.
- ლიკვორის შუნტირება (მაგ., ვენტრიკულოპერიტონეალური [VP] შუნტი): აუცილებელია ასოცირებული სიმპტომური ჰიდროცეფალიის სამკურნალოდ.
- სირინგოსუბარაქნოიდული ან სირინგოპერიტონეალური შუნტი: სიმპტომური ასოცირებული სირინგოს სადრენაჟოდ, რომელიც იწვევს პროგრესირებად მიელოპათიას.
- ქირურგია ოპტიკო-ქიაზმური არაქნოიდიტისთვის: მხედველობის ნერვებისა და ქიაზმის მიკროქირურგიული დეკომპრესია შეხორცებების ლიზისით და კისტების ფენესტრაციით შეიძლება დაუყოვნებლივ სცადონ, თუ მხედველობა სწრაფად უარესდება, მაგრამ მხედველობის აღდგენასთან დაკავშირებული შედეგები ცვალებადი და ხშირად იმედგაცრუებულია; რისკები მოიცავს შემდგომ დაზიანებას [5].
- ძირითადი მიზეზის მართვა: თუ იდენტიფიცირებულია მიმდინარე ინფექციური ან სპეციფიკური ანთებითი პროცესი (იშვიათია ქრონიკულ სტადიაში), აუცილებელია მიზნობრივი მკურნალობა (მაგ., ანტიბიოტიკები, სპეციფიკური იმუნომოდულაცია).
პნევმოენცეფალოგრაფია, რომელიც ისტორიულად ნახსენებია ძველ ლიტერატურაში დიაგნოსტიკისა და ზოგჯერ მცდელობისთვის (ჰაერის ინსუფლაცია), მოძველებულია და აღარ გამოიყენება, რადგან იგი შეიცვალა მრტ-თი და კტ-თი.
არაქნოიდიტის პროგნოზი ძალზედ ცვალებადია, მაგრამ ხშირად საყურადღებოა, განსაკუთრებით სპინალური ფორმისთვის. მიუხედავად იმისა, რომ ზოგადად პირდაპირ სიცოცხლისთვის საშიში არ არის (თუ არ არის გართულებული მძიმე არანამკურნალები ჰიდროცეფალიით ან ტვინის ღეროს კომპრესიით), ის ხშირად იწვევს ქრონიკულ, დამამშვიდებელ ტკივილს და პროგრესირებად ნევროლოგიურ გაუარესებას, რაც მნიშვნელოვნად აისახება ცხოვრების ხარისხზე. მკურნალობის შემდეგ ფუნქციური აღდგენა ხშირად შეზღუდულია, განსაკუთრებით ქრონიკულ, ვრცელ შემთხვევებში დადგენილი ნევროლოგიური დეფიციტით. ადრეულმა დიაგნოზმა და პოტენციური მიზეზების აგრესიულმა მართვამ (მაგ., მენინგიტის სწრაფი მკურნალობა, ფრთხილი ქირურგიული ტექნიკა, ძველი მიელოგრაფიული აგენტების თავიდან აცილება) შეიძლება ხელი შეუშალოს მის განვითარებას.
![]() ყურადღებით! არაქნოიდიტი არის რთული მდგომარეობა, რომელიც ხშირად იწვევს ქრონიკულ ტკივილს და ინვალიდობას. დიაგნოზი მოითხოვს ფრთხილად კლინიკურ შეფასებას და სპეციალიზებულ ვიზუალიზაციას. მკურნალობა რთულია და მოითხოვს მულტიდისციპლინურ მიდგომას ნევროლოგების, ნეიროქირურგების, ტკივილის მართვის სპეციალისტებისა და ფიზიოთერაპევტების ჩართულობით. თვითდიაგნოსტიკა ან დაუმტკიცებელ თერაპიებზე დაყრდნობა კატეგორიულად მიუღებელია. ზუსტი დიაგნოზისა და მართვის ვარიანტებისთვის გაიარეთ კონსულტაცია გამოცდილ სამედიცინო პროფესიონალებთან.
ყურადღებით! არაქნოიდიტი არის რთული მდგომარეობა, რომელიც ხშირად იწვევს ქრონიკულ ტკივილს და ინვალიდობას. დიაგნოზი მოითხოვს ფრთხილად კლინიკურ შეფასებას და სპეციალიზებულ ვიზუალიზაციას. მკურნალობა რთულია და მოითხოვს მულტიდისციპლინურ მიდგომას ნევროლოგების, ნეიროქირურგების, ტკივილის მართვის სპეციალისტებისა და ფიზიოთერაპევტების ჩართულობით. თვითდიაგნოსტიკა ან დაუმტკიცებელ თერაპიებზე დაყრდნობა კატეგორიულად მიუღებელია. ზუსტი დიაგნოზისა და მართვის ვარიანტებისთვის გაიარეთ კონსულტაცია გამოცდილ სამედიცინო პროფესიონალებთან.
ლიტერატურა
- Wright MH, Denney LC. A comprehensive review of spinal arachnoiditis. Orthop Nurs. 2003 May-Jun;22(3):215-9; quiz 220-1. doi: 10.1097/00006416-200305000-00008
- Aldrete JA. Chronic Adhesive Arachnoiditis. Springer; 2011.
- Doležal M, Vizváry Z, Srp A, Chaloupský R. Spinal adhesive arachnoiditis. Review. Neuro Endocrinol Lett. 2019;40(2):61-66.
- Pantanowitz L, Hatae M, Fitt G, Miller DC. Pathology of arachnoiditis. Surg Neurol Int. 2011;2:90. doi: 10.4103/2152-7806.82567
- Chapter 32: Inflammatory diseases. In: Ropper AH, Samuels MA, Klein JP, Prasad S. Adams and Victor's Principles of Neurology. 11th ed. McGraw Hill; 2019.
- Greenberg MS. Handbook of Neurosurgery. 9th ed. Thieme; 2020.
- Osborn AG, Salzman KL, Jhaveri MD, et al. Osborn's Brain. 2nd ed. Elsevier; 2018.
- Walsh FB, Hoyt WF. Clinical Neuro-Ophthalmology. 4th ed. Williams & Wilkins; 1982-1991.
- Anderson TL, et al. Imaging of Spinal Arachnoiditis. Neuroimaging Clin N Am. 2017 Feb;27(1):93-106. doi: 10.1016/j.nic.2016.09.005
- Jinkins JR. MR of adhesive arachnoiditis. AJNR Am J Neuroradiol. 1993 May-Jun;14(3):764-6.
- Guyer DW, et al. Arachnoiditis. Orthop Clin North Am. 2019 Apr;50(2):181-191. doi: 10.1016/j.ocl.2018.12.003
- Deer TR, et al. The Polyanalgesic Consensus Conference (PACC): Recommendations for Intrathecal Drug Delivery: Guidance for Improving Safety and Reducing Serious Adverse Events. Neuromodulation. 2017;20(2):155-176. doi: 10.1111/ner.12579
იხილეთ აგრეთვე
- ანატომია - თავის ტვინი და პერიფერიული ნერვები
- ეოზინოფილური გრანულომა, ლანგერჰანსის უჯრედების ჰისტიოციტოზი, ენებერის ფისტულური სიმპტომი
- თავის ტვინის 3 პარკუჭის კოლოიდური კისტა
- თავის ტვინის ენცეფალოპათია
- თავის ტკივილი, შაკიკი
- თავის ტვინის ინფექციური დაავადებები:
- თავის ტვინის ნახევარსფეროები და ნათხემი აბსცესი
- თავის ტვინის სუბდურული აბსცესი
- თავის ტვინის ეპიდურალური აბსცესი
- თავის ტვინის ჩირქოვანი ოტოგენური მენინგიტი
- ცხვირის ღრუს და მისი დამატებითი წიაღების ანთებითი დაავადებების შიდა ქალას გართულებები
- ცხვირის ღრუს და წიაღების დაავადებების თვალბუდის გართულებები
- ყურის დაავადებების (ოტიტის) შიდა ქალას გართულებები
- კორტიკობაზალური განგლიური დეგენერაცია (თავის ტვინის შეზღუდული ატროფია)
- პარკინსონის დაავადება, პარკინსონიზმი
- სპონტანური კრანიალური ლიკვორეა
- ქალა-ტვინის ტრავმა, თავის ტვინის შერყევა, ტრავმული შეშუპება, კეროვანი და დიფუზური ტრავმა
- შიდა ქალის წნევა და ჰიდროცეფალია
- ცერებრალური და სპინალური არაქნოიდიტი
- ჰიპოფიზის მიკროადენომა, მაკროადენომა და არაფუნქციონირებადი ადენომა (NFPAs), ჰიპერპროლაქტინემიის სინდრომი