გაზრდილი ინტრაკრანიალური წნევა (შიდა ქალის წნევა) და ჰიდროცეფალია
თავ-ზურგ-ტვინის სითხე (ლიკვორი - CSF)
თავ-ზურგ-ტვინის სითხე (ლიკვორი - CSF) არის გამჭვირვალე, უფერო ბიოლოგიური სითხე, რომელიც ცირკულირებს ცენტრალურ ნერვულ სისტემაში (ცნს), კონკრეტულად თავის ტვინის პარკუჭებში (შიდა ღრუებში) და სუბარაქნოიდულ სივრცეში, რომელიც აკრავს თავისა და ზურგის ტვინს.
ჯანმრთელ მოზრდილებში, ლიკვორი განუწყვეტლივ წარმოიქმნება, ძირითადად პარკუჭებში მდებარე სისხლძარღვოვანი წნულების მიერ, დაახლოებით 0.3-0.4 მლ/წთ სიჩქარით, რაც უდრის დაახლოებით 20 მლ/საათში ან უხეშად 500 მლ-ს დღეში (1). ლიკვორის წარმოქმნა შედარებით მუდმივია ნორმალურ პირობებში, მაგრამ მასზე შეიძლება გავლენა იქონიოს ისეთმა ფაქტორებმა, როგორიცაა ინტრაკრანიალური წნევა (ICP) და გარკვეული მედიკამენტები (მაგ., ნახშირბადის ანჰიდრაზას ინჰიბიტორები ოდნავ ამცირებენ წარმოქმნას). ლიკვორის საერთო მოცულობა მოზრდილში არის დაახლოებით 150 მლ, რაც იმას ნიშნავს, რომ მთელი მოცულობა განახლდება დაახლოებით 3-4-ჯერ დღეში.
თავ-ზურგ-ტვინის სითხის (ლიკვორის) ძირითადი ფუნქციები მოიცავს (2):
- მექანიკური დაცვა (ბალიში): ლიკვორი მოქმედებს როგორც ამორტიზატორი, იცავს ნაზ თავისა და ზურგის ტვინს ფიზიკური ტრავმისა და უეცარი მოძრაობებისგან.
- ტივტივადობა (ამომგდები ძალა): თავის ქალაში ტვინის შეჩერებით, ლიკვორი მნიშვნელოვნად ამცირებს მის ეფექტურ წონას (დაახლ. 1400გ-დან დაახლ. 50გ-მდე), რაც ხელს უშლის ტვინის ფუძის შეკუმშვას საკუთარი წონის ქვეშ.
- ჰომეოსტაზი და ქიმიური სტაბილურობა: ლიკვორი უზრუნველყოფს სტაბილურ ქიმიურ გარემოს ნეირონული ფუნქციისთვის, არეგულირებს იონების და საკვები ნივთიერებების განაწილებას და აშორებს ნარჩენ პროდუქტებს.
- ნარჩენების გაწმენდა (გლიმფური სისტემა): ლიკვორი გადამწყვეტ როლს თამაშობს ტვინის ინტერსტიციული სითხიდან მეტაბოლური ნარჩენების პროდუქტების (როგორიცაა ამილოიდ-ბეტა) გაწმენდაში, განსაკუთრებით ძილის დროს, ახლახან აღწერილი გლიმფური სისტემის მეშვეობით (3).
- სატრანსპორტო საშუალება: ლიკვორი ატარებს საკვებ ნივთიერებებს, ჰორმონებს, ნეიროტრანსმიტერებს და სასიგნალო მოლეკულებს ცნს-ში.
- ინტრაკრანიალური წნევის რეგულირება: ლიკვორის მოცულობა ხელს უწყობს ინტრაკრანიალურ წნევას და მის რეგულირებას წარმოქმნის/შეწოვის ბალანსის მეშვეობით.
ლიკვორი ძირითადად წარმოიქმნება სისხლის პლაზმის აქტიური სეკრეციით და ულტრაფილტრაციით თავის ტვინის ოთხ პარკუჭში (გვერდითი, მესამე და მეოთხე) მდებარე სისხლძარღვოვანი წნულის სპეციალიზებული ეპითელური უჯრედების გავლით. უფრო მცირე რაოდენობა შეიძლება წარმოიქმნას პარკუჭების ეპენდიმური გარსის და სუბარაქნოიდული სივრცის კაპილარების მიერ.
ლიკვორის სისტემა შედგება ურთიერთდაკავშირებული შიდა (პარკუჭოვანი) და გარე (სუბარაქნოიდული) სივრცეებისგან:
- შიდა სივრცეები (პარკუჭოვანი სისტემა): მოიცავს ორ დიდ C-ფორმის გვერდით პარკუჭს ცერებრალურ ნახევარსფეროებში, შუა ხაზის მესამე პარკუჭს თალამუსებს შორის და მეოთხე პარკუჭს, რომელიც მდებარეობს ტვინის ღეროს (ხიდი და მოგრძო ტვინი) და ნათხემს შორის. პარკუჭები ამოფენილია ეპენდიმური უჯრედებით და შეიცავს სისხლძარღვოვან წნულს.
- გარე სივრცეები (სუბარაქნოიდული სივრცე): გარს აკრავს მთელ თავის და ზურგის ტვინს, მდებარეობს ქსელისებრ გარსსა და რბილ გარსს შორის (ორი შიდა მენინგეალური შრე). ლიკვორი ავსებს ამ სივრცეს, რომელიც შეიცავს ცერებრალურ და სპინალურ სისხლძარღვებს და კრანიალურ/სპინალურ ნერვულ ფესვებს. სუბარაქნოიდული სივრცის გაფართოებულ უბნებს ეწოდება ცისტერნები (მაგ., დიდი ცისტერნა, ხიდის ცისტერნა, ინტერპედუნკულარული ცისტერნა).
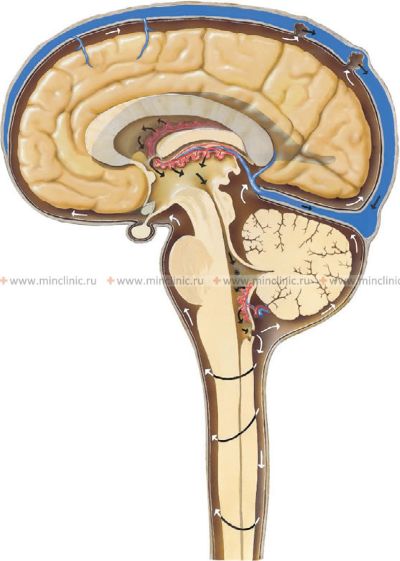
ლიკვორის ცირკულაციის გზა: ძირითადად გვერდით პარკუჭებში წარმოქმნილი ლიკვორი მიედინება წყვილი პარკუჭთაშორისი ხვრელების (მონროს) მეშვეობით ერთადერთ მესამე პარკუჭში. მესამე პარკუჭიდან ის გადის ვიწრო ტვინის წყალსადენის (სილვიის) გავლით მეოთხე პარკუჭში. შემდეგ ლიკვორი გამოდის პარკუჭოვანი სისტემიდან სუბარაქნოიდულ სივრცეში მეოთხე პარკუჭის სახურავში/კედლებში არსებული სამი ხვრელის მეშვეობით: მედიანური ხვრელი (მაჟანდის) და ორი ლატერალური ხვრელი (ლუშკას). სუბარაქნოიდულ სივრცეში მოხვედრის შემდეგ, ლიკვორი ცირკულირებს ზევით ცერებრალური ნახევარსფეროების თავზე და ქვევით ზურგის ტვინის გარშემო. ეს მოცულობითი ნაკადი განპირობებულია ლიკვორის უწყვეტი წარმოქმნით, არტერიული პულსაციებით, სუნთქვითი მოძრაობებით და შესაძლოა ეპენდიმური უჯრედების წამწამოვანი მოქმედებით.
ლიკვორის შეწოვა: ლიკვორი ძირითადად შეიწოვება სუბარაქნოიდული სივრციდან უკან ვენურ სისხლში სპეციალიზებული სტრუქტურების მეშვეობით, რომლებსაც არაქნოიდული გრანულაციები (ან ხაოები) ეწოდება. ეს არის ქსელისებრი გარსის მაკროსკოპული გამონაზარდები მაგარი გარსის გავლით მთავარ დურალურ ვენურ სინუსებში (განსაკუთრებით ზედა საგიტალურ სინუსში). შეწოვა ხდება წნევაზე დამოკიდებული მოცულობითი ნაკადის მექანიზმით, როდესაც ლიკვორის წნევა აღემატება ვენური სინუსის წნევას. ლიკვორის გარკვეული შეწოვა შეიძლება ასევე მოხდეს კრანიალურ და სპინალურ ნერვებთან და დაცხრილულ ფირფიტასთან დაკავშირებული ლიმფური გზების მეშვეობით (1).
ჰემატოენცეფალური ბარიერი (BBB) და სისხლ-ლიკვორული ბარიერი (BCSFB) არის გადამწყვეტი ფიზიოლოგიური ბარიერები, რომლებიც მკაცრად არეგულირებენ ნივთიერებათა გაცვლას სისხლის მიმოქცევასა და ცნს-ის გარემოს (ტვინის ინტერსტიციული სითხე და ლიკვორი, შესაბამისად) შორის. BBB ძირითადად იქმნება ტვინის კაპილარების სპეციალიზებული ენდოთელური უჯრედებით, რომლებიც ხასიათდება მჭიდრო შეერთებებით, შემცირებული პინოციტოზით და სპეციფიკური სატრანსპორტო სისტემებით, მხარდაჭერილი ასტროციტებით და პერიციტებით. BCSFB ძირითადად მდებარეობს სისხლძარღვოვანი წნულის ეპითელიუმში, ასევე შეიცავს მჭიდრო შეერთებებს და კონტროლირებად სატრანსპორტო მექანიზმებს (4).
ეს ბარიერები ინარჩუნებენ ლიკვორის უნიკალურ შემადგენლობას სისხლის პლაზმასთან შედარებით (მაგ., დაბალი ცილა, დაბალი კალიუმი, განსხვავებული გლუკოზის კონცენტრაცია) და იცავს ტვინს პოტენციურად მავნე ნივთიერებების, პათოგენების და სისტემური ფიზიოლოგიის რყევებისგან. ისინი იძლევიან აუცილებელი საკვები ნივთიერებების (გლუკოზა, ამინომჟავები) სელექციურ ტრანსპორტირებას ცნს-ში და აადვილებენ ნარჩენი პროდუქტების მოცილებას. ამ ბარიერების რღვევა ხდება სხვადასხვა პათოლოგიურ მდგომარეობებში, მათ შორის ანთების, ინფექციის, ინსულტისა და ტრავმის დროს.
გაზრდილი ინტრაკრანიალური წნევის მიზეზები, ჰიდროცეფალიის ტიპები
გაზრდილი ინტრაკრანიალური წნევა (ICP), ასევე ცნობილი როგორც ინტრაკრანიალური ჰიპერტენზია (შიდა ქალის ჰიპერტენზია), გულისხმობს წნევის მუდმივ მატებას ხისტი კრანიალური თაღის შიგნით. ჰიდროცეფალია კონკრეტულად გულისხმობს ჭარბი ლიკვორის პათოლოგიურ დაგროვებას თავის ტვინის პარკუჭოვან სისტემაში, რაც ჩვეულებრივ იწვევს პარკუჭების გადიდებას და ხშირად, მაგრამ არა ყოველთვის, იწვევს გაზრდილ ICP-ს. ორივე ტიპიურად არის ძირითადი ნევროლოგიური პათოლოგიის გამოვლინება და არა დამოუკიდებელი დაავადება.
გაზრდილი ICP წარმოიქმნება ინტრაკრანიალური შიგთავსის (ტვინის ქსოვილი, სისხლი, ლიკვორი) მოცულობებს შორის დისბალანსის გამო ფიქსირებული ქალას მოცულობის შიგნით, მონრო-კელის დოქტრინის მიხედვით. ერთი კომპონენტის მოცულობის ზრდა (მაგ., ტვინის შეშუპება/ედემა, ინტრაკრანიალური მასა, სისხლის გაზრდილი მოცულობა, ლიკვორის გაზრდილი მოცულობა) კომპენსირებული უნდა იყოს სხვების შემცირებით, წინააღმდეგ შემთხვევაში ICP გაიზრდება.
გაზრდილი ინტრაკრანიალური წნევის და/ან ჰიდროცეფალიის საერთო მიზეზები მოიცავს (5, 6):
- ტვინის გაზრდილი მოცულობა:
- ცერებრალური შეშუპება: ტვინის ქსოვილის შეშუპება ტრავმის (TBI), ინსულტის (იშემიური ან ჰემორაგიული), ინფექციის (ენცეფალიტი), ჰიპოქსიის, მეტაბოლური დარღვევების (ტოქსიკური/მეტაბოლური ენცეფალოპათია, როგორიცაა ღვიძლის უკმარისობა), სიმსივნეების გამო.
- სისხლის გაზრდილი მოცულობა:
- ვენური გადინების ობსტრუქცია (დურალური ვენური სინუსის თრომბოზი).
- ჰიპერკაპნია ან ჰიპოქსია, რომელიც იწვევს ვაზოდილატაციას (მუდმივი მაღალი ICP-ის ნაკლებად გავრცელებული მიზეზი).
- ლიკვორის გაზრდილი მოცულობა (ჰიდროცეფალია): გამოწვეულია:
- დაქვეითებული ლიკვორის შეწოვა (კომუნიკაციური ჰიდროცეფალია): ლიკვორი თავისუფლად მიედინება პარკუჭებში, მაგრამ არ ხდება მისი ადეკვატურად რეზორბცია ვენურ სისტემაში. მიზეზები მოიცავს არაქნოიდული გრანულაციების ნაწიბურებს/ანთებას სუბარაქნოიდული სისხლჩაქცევის ან მენინგიტის შემდეგ, ან ვენური სინუსის წნევის მატებას (მაგ., ვენური თრომბოზისგან). ნორმალური წნევის ჰიდროცეფალია (NPH) არის მოზრდილებში ქრონიკული კომუნიკაციური ჰიდროცეფალიის სპეციფიკური ტიპი.
- ლიკვორის ნაკადის გზების ობსტრუქცია (არაკომუნიკაციური/ობსტრუქციული ჰიდროცეფალია): ბლოკირება პარკუჭოვანი სისტემის შიგნით ხელს უშლის ლიკვორის სუბარაქნოიდულ სივრცეში მოხვედრას შესაწოვად. მიზეზები მოიცავს თანდაყოლილ მალფორმაციებს (წყალსადენის სტენოზი, კიარის მალფორმაცია), სიმსივნეებს პარკუჭებში ან მათ შემკუმშველს (მაგ., კოლოიდური კისტა, ეპენდიმომა, ტვინის ღეროს გლიომა), ინტრავენტრიკულური სისხლჩაქცევა, ანთებითი შეხორცებები/ნაწიბურები (არაქნოიდიტი).
- ლიკვორის ჭარბი წარმოქმნა (იშვიათი): სისხლძარღვოვანი წნულის პაპილომამ ან კარცინომამ იშვიათად შეიძლება გამოიმუშაოს ჭარბი ლიკვორი.
- ინტრაკრანიალური მასის დაზიანებები: ფართოვდება ფიქსირებულ კრანიალურ მოცულობაში, აადგილებს ნორმალურ სტრუქტურებს და ზრდის წნევას. მიზეზები მოიცავს პირველად ტვინის სიმსივნეებს, მეტასტაზურ სიმსივნეებს, აბსცესებს, გრანულომებს, დიდ ინტრაკრანიალურ ჰემატომებს (ეპიდურული, სუბდურული, ინტრაცერებრული).
- იდიოპათიური ინტრაკრანიალური ჰიპერტენზია (IIH): გაზრდილი ICP ჰიდროცეფალიის ან იდენტიფიცირებადი სტრუქტურული მიზეზის გარეშე, მჭიდროდ ასოცირდება სიმსუქნესთან ახალგაზრდა ქალებში. პათოფიზიოლოგია სავარაუდოდ მოიცავს დაქვეითებულ ლიკვორის შეწოვას ან ვენური გადინების პრობლემებს.
პირიქით, დაქვეითებული ინტრაკრანიალური წნევა (ინტრაკრანიალური ჰიპოტენზია) ტიპიურად გამოწვეულია ლიკვორის მოცულობის დაკარგვით, ყველაზე ხშირად ლიკვორის გაჟონვის გამო (სპონტანური, ტრავმული ან პროცედურის შემდგომი, როგორიცაა ლუმბალური პუნქციის შემდეგ), მაგრამ ასევე შეიძლება ასოცირებული იყოს მძიმე დეჰიდრატაციასთან, გარკვეულ სისტემურ დაავადებებთან ან ზედმეტ შუნტირებასთან ნამკურნალები ჰიდროცეფალიის დროს.
გაზრდილი ინტრაკრანიალური წნევის და ჰიდროცეფალიის დიაგნოსტიკა
გაზრდილი ინტრაკრანიალური წნევის (ICP) ან ჰიდროცეფალიის არსებობისა და ძირითადი მიზეზის დიაგნოსტიკა მოიცავს კლინიკური შეფასების, ოფთალმოლოგიური შეფასების, ნეიროვიზუალიზაციის და ზოგჯერ წნევის პირდაპირი გაზომვის კომბინაციას.
- კლინიკური შეფასება (ნევროლოგიური გამოკვლევა): სიმპტომების შეფასება, რომლებიც მიუთითებს მომატებულ ICP-ზე (თავის ტკივილი - ხშირად უარესდება დილით ან ვალსალვას დროს, გულისრევა, ღებინება, გარდამავალი ვიზუალური დაბნელება, დიპლოპია), ცნობიერების შეცვლილი დონე (ლეთარგია, დაბნეულობა, კომა) და ნევროლოგიური ნიშნები (კრანიალური ნერვების დამბლა - განსაკუთრებით CN VI, მოტორული დეფიციტები, ატაქსია, კუშინგის ტრიადა[ჰიპერტენზია, ბრადიკარდია, არარეგულარული სუნთქვა] - გვიანი და ავისმომასწავებელი ნიშანი). სპეციფიკურმა სიმპტომებმა შეიძლება მიუთითოს ჰიდროცეფალიაზე (კოგნიტური დაქვეითება, სიარულის დარღვევა, შეუკავებლობა - NPH-ის ტრიადა).
- თვალის ფსკერის გამოკვლევა (ოფთალმოსკოპია): მხედველობის ნერვის თავის პირდაპირი ვიზუალიზაცია გადამწყვეტია პაპილედემის აღმოსაჩენად, მხედველობის დისკის შეშუპება კონკრეტულად გამოწვეული გაზრდილი ICP-ის გადაცემით მხედველობის ნერვის გარშემო სუბარაქნოიდული სივრცის გავლით მის დურალურ გარსში. ეს არის ინტრაკრანიალური ჰიპერტენზიის მთავარი ობიექტური ნიშანი. პაპილედემის არარსებობა არ გამორიცხავს მომატებულ ICP-ს, განსაკუთრებით თუ მწვავეა.
- ნეიროვიზუალიზაცია: აუცილებელია სტრუქტურული მიზეზების გამოსავლენად და პარკუჭის ზომის შესაფასებლად.
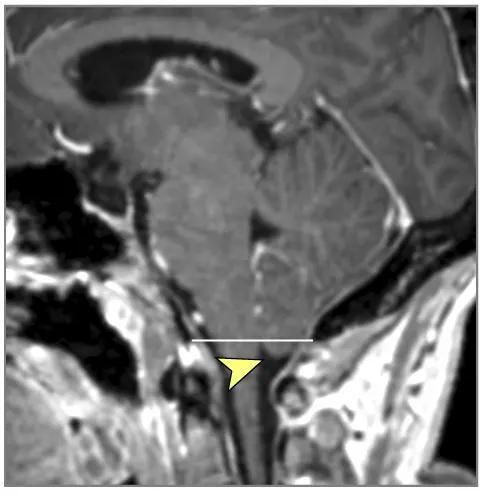
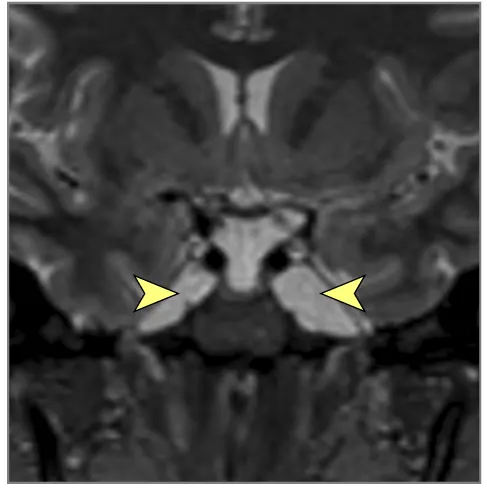
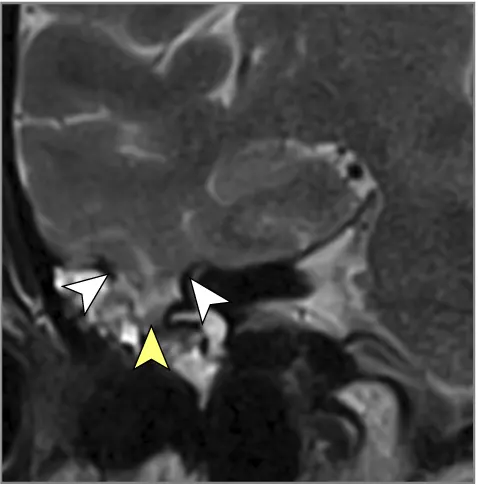
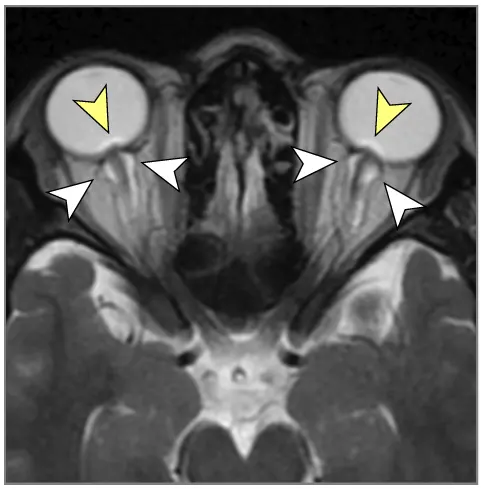
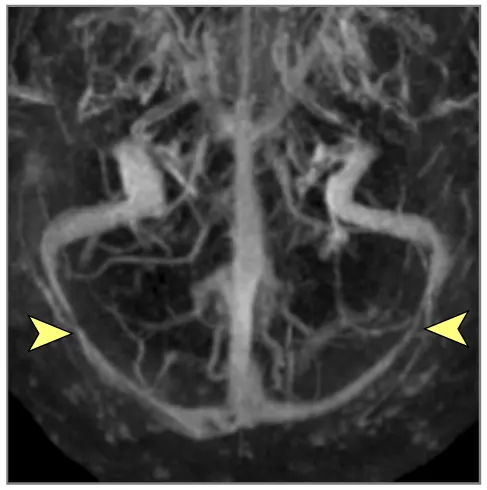
- თავის ტვინის მრტ: სასურველი მოდალობა დეტალური ანატომიური შეფასებისთვის. შეუძლია აჩვენოს პარკუჭების გადიდება (ჰიდროცეფალია), გამოავლინოს ობსტრუქციული დაზიანებები (სიმსივნეები, კისტები, წყალსადენის სტენოზი), აჩვენოს მომატებული ICP-ის გართულებები (თიაქარი), აღმოაჩინოს კომუნიკაციური ჰიდროცეფალიის მიზეზები (მაგ., წინა სისხლჩაქცევის/ინფექციის ნიშნები), გამოავლინოს IIH-ის მიმანიშნებელი ნიშნები (ცარიელი კეხი, მხედველობის ნერვის გარსის გაფართოება, უკანა თვალის კაკლის გაბრტყელება, ვენური სინუსის სტენოზი MRV-ზე), ან აჩვენოს ცერებრალური შეშუპების გამომწვევი ძირითადი პათოლოგია (ინსულტი, სიმსივნე, ანთება) (7). სპეციფიკურ მიმდევრობებს (მაგ., CISS/FIESTA) შეუძლიათ შეაფასონ ლიკვორის ნაკადის დინამიკა.
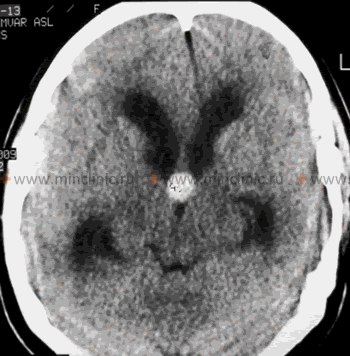
- თავის ტვინის კტ: უფრო სწრაფი და ხელმისაწვდომი, შესანიშნავია გადაუდებელ სიტუაციებში მწვავე სისხლჩაქცევის, ჰიდროცეფალიის (პარკუჭის ზომა, პერივენტრიკულური გამჭვირვალობა, რაც მიუთითებს ტრანსეპენდიმურ შეშუპებაზე), დიდი მასების ან თავის ქალას მოტეხილობების აღმოსაჩენად. ნაკლებად მგრძნობიარეა ვიდრე მრტ დახვეწილი სტრუქტურული დაზიანებების, უკანა ფოსოს პათოლოგიის ან IIH-ის სპეციფიკური ნიშნებისთვის.
- ლუმბალური პუნქცია (LP): იძლევა ლიკვორის გახსნის წნევის პირდაპირ გაზომვის (მოზრდილებში ნორმა ტიპიურად <20 სმ წყ.სვ, ან <25 სმ წყ.სვ სიმსუქნის მქონე პირებში IIH დიაგნოზისთვის) და ლიკვორის შეგროვების საშუალებას ანალიზისთვის (ინფექციის, ანთების, სისხლჩაქცევის, ავთვისებიანი სიმსივნის გამოსარიცხად). უკიდურესი სიფრთხილე ან უკუჩვენება ვრცელდება, თუ ნეიროვიზუალიზაცია აჩვენებს მასის დაზიანებას, რომელიც იწვევს მნიშვნელოვან შუა ხაზის ცვლას ან უკანა ფოსოს მასის ეფექტს, ტვინის თიაქრის გამოწვევის რისკის გამო (5). LP შეიძლება იყოს როგორც სადიაგნოსტიკო, ასევე თერაპიული IIH-ის და ზოგჯერ კომუნიკაციური ჰიდროცეფალიის დროს (დროებითი შემსუბუქება დიდი მოცულობის ამოღებით).
- პირდაპირი ICP მონიტორინგი: ინვაზიური მეთოდები, რომლებიც მოიცავს მონიტორინგის მოწყობილობის განთავსებას (მაგ., ინტრავენტრიკულური კათეტერი [EVD], ინტრაპარენქიმული ზონდი, ეპიდურული/სუბდურული სენსორი), უზრუნველყოფს უწყვეტ ICP წაკითხვას. ძირითადად გამოიყენება კრიტიკული მოვლის პირობებში მძიმე TBI-ის, დიდი ინსულტების, პოსტოპერაციული მონიტორინგის, ან ელვისებური ჰიდროცეფალიის/ICP კრიზისის სამართავად (8).
- ძველი/ნაკლებად გავრცელებული ტესტები: თავის ქალას რენტგენოგრაფია (შეიძლება აჩვენოს ქრონიკული ნიშნები, როგორიცაა "სპილენძის ნაჭედი თავის ქალა" ან კეხის ეროზია, მაგრამ არამგრძნობიარეა). ცერებრალური სისხლის ნაკადის კვლევებმა (მაგ., ტრანსკრანიალური დოპლერი, REG) შეიძლება აჩვენოს არაპირდაპირი ჰემოდინამიკური ცვლილებები, რომლებიც დაკავშირებულია მაღალ ICP-სთან, მაგრამ არ არის პირველადი სადიაგნოსტიკო ინსტრუმენტები. ექოენცეფალოგრაფია მეტწილად მოძველებულია ICP შეფასებისთვის.
გაზრდილი ინტრაკრანიალური წნევის (ICP) მიმანიშნებელი სიმპტომების დიფერენციალური დიაგნოზი
| მდგომარეობა | ძირითადი კლინიკური და გამოკვლევის მახასიათებლები | პირველადი სადიაგნოსტიკო აღმოჩენები |
|---|---|---|
| ინტრაკრანიალური მასის დაზიანება (სიმსივნე, აბსცესი, ჰემატომა) | ხშირად პროგრესირებადი თავის ტკივილი, კეროვანი ნევროლოგიური დეფიციტები ლოკაციის შესაბამისად, კრუნჩხვები ხშირია. +/- პაპილედემა, გულისრევა/ღებინება. ისტორია რელევანტურია (ინფექცია/ცხელება აბსცესისთვის, ტრავმა/ანტიკოაგულაცია ჰემატომისთვის). | მრტ/კტ აჩვენებს სივრცის დამკავებელ დაზიანებას მასის ეფექტით, +/- მიმდებარე შეშუპებას ან ობსტრუქციულ ჰიდროცეფალიას. კონკრეტული ვიზუალიზაციის მახასიათებლები დამოკიდებულია დაზიანების ტიპზე (კონტრასტირება, DWI, ლოკაცია). |
| ჰიდროცეფალია (ობსტრუქციული ან კომუნიკაციური, NPH-ის გამორიცხვით) | აწეული ICP-ის სიმპტომები: თავის ტკივილი, გულისრევა/ღებინება, პაპილედემა, CN VI პარეზი, ლეთარგია/შეცვლილი ცნობიერება. სიარულის/კოგნიტური ცვლილებები შესაძლებელია. დაწყება შეიძლება იყოს მწვავე (მაგ., წყალსადენის სტენოზი, სიმსივნის ბლოკირება) ან ქვემწვავე/ქრონიკული (SAH/მენინგიტის შემდგომ). | მრტ/კტ აჩვენებს პარკუჭების გადიდებას ხშირად ლიკვორის ობსტრუქციის ნიშნებით (მაგ., გაფართოებული საფეთქლის რქები, წყალსადენის შევიწროება) ან დაქვეითებული შეწოვით. LP გახსნის წნევა ტიპიურად მომატებულია. |
| იდიოპათიური ინტრაკრანიალური ჰიპერტენზია (IIH) | თავის ტკივილი (ხშირად ყოველდღიური, პულსირებადი), პაპილედემა (ჩვეულებრივ ორმხრივი), ვიზუალური დარღვევები (გარდამავალი დაბნელება, ველის დაკარგვა), პულსირებადი ტინიტუსი, +/- CN VI პარეზი. ცნობიერების ნორმალური დონე. ტიპიურად ახალგაზრდა, ჭარბწონიანი ქალები. ნევროლოგიური გამოკვლევა სხვა მხრივ ნორმალურია (გარდა პაპილედემის/CN VI პარეზისა). | ნორმალური მრტ/კტ ტვინის სტრუქტურა (არ არის მასა/ჰიდროცეფალია). მრტ/MRV შეიძლება აჩვენოს მეორადი ნიშნები (ცარიელი კეხი, მხედველობის ნერვის გარსის გაფართოება, უკანა თვალის კაკლის გაბრტყელება, ვენური სინუსის სტენოზი). LP ადასტურებს მომატებულ გახსნის წნევას (>25 სმ წყ.სვ) ნორმალური ლიკვორის შემადგენლობით. |
| მენინგიტი / ენცეფალიტი | თავის ტკივილი, ცხელება, კისრის დაჭიმულობა (მენინგიზმი), შეცვლილი ფსიქიკური სტატუსი, ფოტოფობია. ICP შეიძლება იყოს მომატებული ანთების, ცერებრალური შეშუპების ან მეორადი ჰიდროცეფალიის/ვენური თრომბოზის გამო. | LP (თუ უსაფრთხოა) სადიაგნოსტიკოა: ლიკვორი აჩვენებს დამახასიათებელ ანთებით ცვლილებებს (პლეოციტოზი, ცილის/გლუკოზის ცვლილებები) +/- პათოგენის დადებითი იდენტიფიკაცია (გრამის შეღებვა/კულტურა/PCR). მრტ-მ შეიძლება აჩვენოს მენინგეალური კონტრასტირება ან პარენქიმული ცვლილებები (ენცეფალიტი). |
| დურალური ვენური სინუსის თრომბოზი (DVST) | ხშირად ძლიერი თავის ტკივილი (შეუძლია მიბაძოს IIH ან შაკიკი). კრუნჩხვები, კეროვანი დეფიციტები (ვენური ინფარქტების/სისხლჩაქცევის გამო), პაპილედემა/აწეული ICP ნიშნები ხშირია. რისკ-ფაქტორები ხშირად არსებობს (პროთრომბოტული მდგომარეობა, ორსულობა, ინფექცია, დეჰიდრატაცია). | MR ვენოგრაფია (MRV) ან CT ვენოგრაფია (CTV) ადასტურებს ნაკადის / თრომბის ("შევსების დეფექტი") ნაკლებობას დურალურ სინუსებში ან კორტიკალურ ვენებში. თავის ტვინის მრტ/კტ-მ შეიძლება აჩვენოს ვენური ინფარქტები (ხშირად ჰემორაგიული) ან შეშუპება. |
| სუბარაქნოიდული სისხლჩაქცევა (SAH) | უეცარი, ძლიერი "მეხის დაცემის" მსგავსი თავის ტკივილი. კისრის დაჭიმულობა, შეცვლილი ცნობიერება, ფოტოფობია. ICP ხშირად მწვავედ და ძლიერადაა მომატებული. შეიძლება განვითარდეს ჰიდროცეფალია. | არაკონტრასტული თავის კტ აჩვენებს სისხლს სუბარაქნოიდულ სივრცეში (ღარები, ცისტერნები, ნაპრალები). LP (თუ კტ უარყოფითია, მაგრამ ეჭვი მაღალია) აჩვენებს სისხლს/ქსანთოქრომიას. CTA/DSA ავლენს გახეთქილ ანევრიზმას (ყველაზე გავრცელებული მიზეზი). |
| ჰიპერტენზიული ენცეფალოპათია / PRES | მწვავედ დაწყებული ნევროლოგიური სიმპტომები (თავის ტკივილი, დაბნეულობა, ვიზუალური ცვლილებები, კრუნჩხვები) მკვეთრად მომატებული არტერიული წნევის ფონზე. პაპილედემა ხშირია. | მკვეთრად მომატებული არტერიული წნევა გასინჯვისას. თავის ტვინის მრტ აჩვენებს დამახასიათებელ უკანა თეთრი ნივთიერების ვაზოგენურ შეშუპებას (T2/FLAIR ჰიპერინტენსივობა) - PRES პატერნი. სიმპტომები/ვიზუალიზაცია ტიპიურად უკუქცევადია არტერიული წნევის კონტროლირებადი დაწევით. |
| მძიმე ტრავმული ტვინის დაზიანება (TBI) | თავის მნიშვნელოვანი ტრავმის ისტორია. შეცვლილი ცნობიერება (დაბალი GCS ქულა). ICP ხშირად მომატებულია პირველადი დაზიანების (ჰემატომა, კონტუზია) და მეორადი ცერებრალური შეშუპების გამო. | კტ/მრტ აჩვენებს ტრავმულ დაზიანებებს (ჰემატომა, კონტუზია, შეშუპება, გაგლეჯითი დაზიანება). ICP მონიტორინგი (თუ გამოიყენება) ადასტურებს მატებას. |
| შაკიკი აურით / სხვა ძლიერი პირველადი თავის ტკივილი | შეუძლია გამოიწვიოს ძლიერი თავის ტკივილი, გულისრევა, ღებინება, ვიზუალური/სენსორული დარღვევები (აურა). თუმცა, არ არის აწეული ICP-ის ობიექტური ნიშნები (არ არის პაპილედემა). ნევროლოგიური გამოკვლევა ნორმალურია შეტევებს შორის. ცნობიერება ჩვეულებრივ შენარჩუნებულია (გარდა გართულებული შაკიკისა). | კლინიკური დიაგნოზი ICHD კრიტერიუმებზე დაყრდნობით. ნორმალური ნეიროვიზუალიზაცია (თუ შესრულებულია მეორადი მიზეზების გამოსარიცხად). ნორმალური LP გახსნის წნევა და ლიკვორის შემადგენლობა. |
ეს ცხრილი ხაზს უსვამს ძირითად განმასხვავებელ მახასიათებლებს; არსებობს გადაფარვა და შეიძლება თანაარსებობდეს მრავალი მდგომარეობა.
პაპილედემა კონკრეტულად არის მხედველობის ნერვის თავის (ოპტიკური დისკის) არაანთებითი შეშუპება (ედემა), რომელიც გამოწვეულია გაზრდილი ინტრაკრანიალური წნევის გადაცემით მხედველობის ნერვის გარშემო არსებული სუბარაქნოიდული სივრცის მეშვეობით მის დურალურ გარსში. გამოცდილი კლინიცისტის მიერ ფუნდოსკოპიური გამოკვლევა ავლენს დამახასიათებელ მიგნებებს: მხედველობის დისკის ზედაპირის აწევა, მხედველობის დისკის კიდეების ბუნდოვნება ან წაშლა (განსაკუთრებით ჯერ ნაზალურად), დისკის ჰიპერემია (სიწითლე), ფიზიოლოგიური ოპტიკური ფოსოს დაკარგვა, გაფართოებული და დახვეული ბადურის ვენები, სპონტანური ვენური პულსაციების დაკარგვა (ადრეული ნიშანი, მაგრამ მისი არსებობა არ გამორიცხავს აწეულ ICP-ს), და უფრო მძიმე ან ქრონიკულ შემთხვევებში, პერიპაპილარული სისხლჩაქცევები (ალისებრი) ან ბამბისებრი ლაქები (ბადურის ნერვული ბოჭკოების შრის ინფარქტები). ქრონიკულმა პაპილედემამ შეიძლება გამოიწვიოს მეორადი ოპტიკური ატროფია (ფერმკრთალი დისკი) და მხედველობის მუდმივი დაკარგვა.
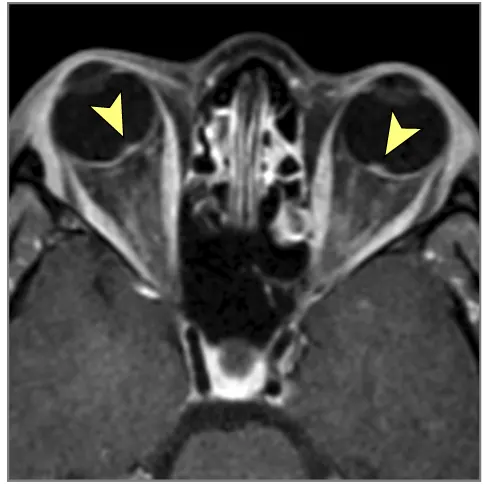
მრტ მიგნებები, რომლებიც მიუთითებს ინტრაკრანიალურ ჰიპერტენზიაზე (ხშირად ჩანს IIH-ში, მაგრამ შეიძლება მოხდეს ქრონიკული აწეული ICP-ის სხვა მიზეზებით) [9]:
გაზრდილი ინტრაკრანიალური წნევის და ჰიდროცეფალიის მკურნალობა
გაზრდილი ინტრაკრანიალური წნევის (ICP) და ჰიდროცეფალიის მკურნალობის სტრატეგიები ნაკარნახევია ძირითადი მიზეზით, წნევის მატების სიმძიმით და სიჩქარით და ნევროლოგიური სიმპტომების ან დეფიციტების არსებობით. უპირველესი მიზანი ყოველთვის არის ძირეული მიზეზის მკურნალობა, როცა ეს შესაძლებელია.
| ჰიდროცეფალიის ტიპი | ძირითადი მიზეზი | სასურველი მკურნალობა |
|---|---|---|
| ობსტრუქციული (არაკომუნიკაციური) | აკვედუქტის სტენოზი, სიმსივნე, კოლოიდური კისტი | ენდოსკოპიური მესამე ვენტრიკულოსტომია (ETV) ან შუნტი |
| კომუნიკაციური | მენინგიტის/სუბარაქნოიდული სისხლჩაქცევის შემდგომი ნაწიბუროვანი ცვლილებები, შეწოვის დარღვევა | ვენტრიკულოპერიტონეალური შუნტი (VP შუნტი) (ან ETV ზოგ შემთხვევაში) |
| ნორმალური წნევის ჰიდროცეფალია (NPH) | იდიოპათიური (ხანდაზმულებში) | ვენტრიკულოპერიტონეალური შუნტი (მაღალი ეფექტურობა, თუ არსებობს სიარულის/კოგნიტური დარღვევის/შარდის შეუკავებლობის ტრიადა) |
მწვავედ გაზრდილი ICP-ის ზოგადი / გადაუდებელი მართვა: (ხშირად გამოიყენება კრიტიკული მოვლის პირობებში მიზეზის გამოკვლევის/მკურნალობის დროს) [10]
- პოზიციონირება: საწოლის თავის აწევა (30-45 გრადუსით) თავით ნეიტრალურ შუა პოზიციაში ცერებრალური ვენური დრენაჟის ოპტიმიზაციისთვის.
- ჰიპეროსმოლარული თერაპია: ოსმოსური აგენტების ადმინისტრირება ტვინის ქსოვილიდან სითხის სისხლძარღვებში გამოსატანად.
- მანიტოლი: ინტრავენური ოსმოსური შარდმდენი (მოითხოვს ხელუხლებელ BBB-ს).
- ჰიპერტონული ფიზიოლოგიური ხსნარი (მაგ., 3% ან 23.4% NaCl): ქმნის ოსმოსურ გრადიენტს, სულ უფრო ხშირად გამოიყენება. მოითხოვს შრატის ნატრიუმის და ოსმოლარობის ფრთხილ მონიტორინგს.
- ვენტილაციის კონტროლი: ნორმოკაპნიის შენარჩუნება (PaCO2 35-40 მმ ვწყ.სვ). კონტროლირებადმა ჰიპერვენტილაციამ (მიზნობრივი PaCO2 30-35 მმ ვწყ.სვ) შეიძლება სწრაფად შეამციროს ICP ცერებრალური ვაზოკონსტრიქციის გამოწვევით, მაგრამ უნდა იქნას გამოყენებული მხოლოდ როგორც დროებითი ხიდი უფრო საბოლოო თერაპიისთვის (მაგ., ქირურგია მასის დაზიანებისთვის) ან რეფრაქტერული ICP-სთვის, ცერებრალური იშემიის რისკის გამო, თუ გახანგრძლივებულია ან გადაჭარბებულია. ხელმძღვანელობს მოწინავე მონიტორინგით (მაგ., PbtO2, SjvO2), თუ შესაძლებელია.
- სედაცია და ანალგეზია: ცერებრალური მეტაბოლური სიჩქარის (CMRO2) შესამცირებლად, აგიტაციის, ტკივილის გასაკონტროლებლად და მექანიკური ვენტილაციის გასაადვილებლად, რითაც მცირდება ICP.
- ლიკვორის დრენაჟი: გარე პარკუჭოვანი დრენაჟის (EVD) განთავსება ნეიროქირურგიის მეშვეობით იძლევა პირდაპირი ICP მონიტორინგისა და ლიკვორის თერაპიული დრენაჟის საშუალებას წნევის გასაკონტროლებლად. ეს ხშირად ყველაზე ეფექტური მეთოდია ჰიდროცეფალიით ან დიფუზური შეშუპებით გამოწვეული ICP-ის სწრაფად შესამცირებლად. თერაპიულმა ლუმბალურმა პუნქციამ (ლიკვორის ამოღება) შეიძლება შეამციროს წნევა, მაგრამ უკუნაჩვენებია, თუ არსებობს თიაქრის რისკი მასის დაზიანებისგან.
- ტემპერატურის კონტროლი: ცხელების აგრესიული მკურნალობა (სიცხის დამწევები, გამაგრილებელი მოწყობილობები), რადგან ცხელება ზრდის ცერებრალურ მეტაბოლიზმს და ICP-ს. თერაპიული ჰიპოთერმია ზოგადად არ არის რეკომენდებული რუტინულად, მაგრამ შეიძლება განიხილებოდეს რეფრაქტერული ICP-ის დროს.
- არტერიული წნევის მართვა: ადეკვატური ცერებრალური პერფუზიული წნევის (CPP = საშუალო არტერიული წნევა - ICP) შენარჩუნება, ტიპიურად მიზნად ისახავს CPP > 60-70 მმ ვწყ.სვ მოზრდილებში, ზედმეტი ჰიპერტენზიის თავიდან აცილებით, რამაც შეიძლება გააუარესოს შეშუპება.
- კრუნჩხვების კონტროლი: უმკურნალეთ კრუნჩხვებს დაუყოვნებლივ ანტიეპილეფსიური საშუალებებით, რადგან კრუნჩხვები მკვეთრად ზრდის ცერებრალურ მეტაბოლიზმს და ICP-ს. პროფილაქტიკა შეიძლება განიხილებოდეს მაღალი რისკის სიტუაციებში (მაგ., მძიმე TBI).
საბოლოო მართვა (მიზეზის აღმოფხვრა):
- მასის დაზიანებების (სიმსივნეები, ჰემატომები, აბსცესები) ქირურგიული ამოღება ან მკურნალობა (მაგ., დასხივება, ქიმიოთერაპია).
- ინფექციების მკურნალობა (მაგ., ანტიბიოტიკები/ანტივირუსული საშუალებები მენინგიტის/ენცეფალიტისთვის).
- ტრავმული ტვინის დაზიანების (TBI) მართვა სპეციფიკური პროტოკოლების მიხედვით (მაგ., ჰემატომის ევაკუაცია, დეკომპრესიული კრანიექტომია რეფრაქტერული ICP-სთვის).
- ცერებროვასკულური პრობლემების მოგვარება, როგორიცაა სისხლჩაქცევა (მაგ., ანევრიზმის კლიპირება/კოილინგი) ან ვენური სინუსის თრომბოზი (ანტიკოაგულაცია).
- სპეციფიკური მკურნალობა IIH-სთვის (წონის დაკლება, აცეტაზოლამიდი, პოტენციურად შუნტირება ან ვენური სინუსის სტენტირება სტენოზის არსებობისას).
- მეტაბოლური/ტოქსიკური ენცეფალოპათიების მართვა (დისბალანსის კორექცია, ტოქსინის მოცილება).
რაც შეეხება კონსერვატიულ თერაპიებს, რომლებიც პოტენციურად დაკავშირებულია ვერტებრობაზილარულ უკმარისობასთან (VBI) ან საშვილოსნოს ყელის ხერხემლის პრობლემებთან: მნიშვნელოვანია განვმარტოთ, რომ დადასტურებული გაზრდილი ICP-ის ან ჰიდროცეფალიის სტანდარტული მართვა ტიპიურად არ მოიცავს თერაპიებს, როგორიცაა მანუალური თერაპია, საშვილოსნოს ყელის მასაჟი ან აკუპუნქტურა, როგორც ძირითადი მკურნალობა ICP-ის შესამცირებლად ან თავად ჰიდროცეფალიის მოსაგვარებლად. ეს მიდგომები შეიძლება განიხილებოდეს ასოცირებული ან თანაარსებული ცერვიკოგენული თავის ტკივილის ან კისრის ტკივილის სამართავად, რომლებიც ზოგჯერ შეიძლება მიბაძონ ან გადაფარონ აწეული ICP-ის სიმპტომებს. თუმცა, მათი გამოყენება მოითხოვს სიფრთხილეს და ზუსტ დიაგნოზს, რათა უზრუნველყოფილი იყოს, რომ ისინი შეესაბამება პაციენტის მდგომარეობას და არ გააუარესებენ ძირითად არასტაბილურობას ან პათოლოგიას. საეჭვო VBI-ის მართვა ფოკუსირებულია სისხლძარღვოვანი რისკ-ფაქტორების კონტროლზე და პოტენციურად ანტითრომბოციტულ აგენტებზე, ტიპიურად არა მანუალურ თერაპიებზე [11].
- კონსერვატიული მოდალობები ასოცირებული კუნთ-კუნთოვანი სიმპტომებისთვის:
- მანუალური თერაპია და საშვილოსნოს ყელის ხერხემლის მასაჟის სპეციფიკური ტექნიკა (გამოიყენება ფრთხილად გადამზადებული პროფესიონალების მიერ ასოცირებული კისრის ტკივილის/დაჭიმულობისთვის).
- ფიზიოთერაპიული მოდალობები (მაგ., სითბო, სიცივე, TENS), რომლებიც მიზნად ისახავს კუნთების სპაზმისა და ტკივილის შემცირებას.
- აკუპუნქტურა შეიძლება გამოყენებულ იქნას ზოგიერთის მიერ თავის ტკივილის ან კისრის ტკივილის სიმპტომების შესამსუბუქებლად.
- სამკურნალო ვარჯიშები (ფიზიოთერაპია), რომელიც ფოკუსირებულია კისრის/პოსტურალურ რეაბილიტაციაზე ცერვიკოგენული პრობლემებისთვის.
- საშვილოსნოს ყელის საყელოს (შანცის არტაშანის) დროებითი გამოყენება მხარდაჭერისთვის კისრის მწვავე ტკივილის ფაზებში.
- ფარმაკოლოგიური თერაპია, რომელიც მიმართულია ასოცირებულ კუნთ-კუნთოვან ტკივილზე ან სისხლძარღვების ჯანმრთელობაზე, თუ დადასტურებულია VBI (მაგ., ანთების საწინააღმდეგო საშუალებები, მიორელაქსანტები, ანტითრომბოციტები).
ქირურგიული მკურნალობა ჰიდროცეფალიისთვის: ძირითადად მიზნად ისახავს ლიკვორის ნორმალური ცირკულაციის აღდგენას ან ზედმეტი ლიკვორის მუდმივ გადამისამართებას [12]. ვარიანტები მოიცავს:
- ძირითადი ობსტრუქციული მიზეზის მკურნალობა: სიმსივნის ქირურგიული ამოღება (მაგ., კოლოიდური კისტა, ეპენდიმომა), კისტის ფენესტრაცია ან ლიკვორის გზების დამაბრკოლებელი შეხორცებების ლიზისი.
- ლიკვორის შუნტირება: შუნტის სისტემის იმპლანტაცია არის ყველაზე გავრცელებული მკურნალობა მუდმივი ჰიდროცეფალიისთვის. ვენტრიკულოპერიტონეალური (VP) შუნტი ყველაზე ხშირად გამოიყენება, რომელიც შედგება პარკუჭოვანი კათეტერისგან, რომელიც მოთავსებულია გვერდით პარკუჭში, წნევის მარეგულირებელი სარქველისგან და დისტალური კათეტერისგან, რომელიც გადის კანქვეშ ლიკვორის პერიტონეალურ ღრუში დრენირებისთვის. სხვა დისტალური ადგილები (წინაგული - VA შუნტი, პლევრა - VPl შუნტი) ნაკლებად ხშირია. შუნტები ეფექტურად აკონტროლებენ ჰიდროცეფალიას, მაგრამ მიდრეკილნი არიან გართულებებისკენ, როგორიცაა ინფექცია, ობსტრუქცია, ზედმეტი დრენაჟი, რაც მოითხოვს მთელი ცხოვრების განმავლობაში მონიტორინგს და პოტენციურ რევიზიებს.
- ენდოსკოპიური მესამე ვენტრიკულოსტომია (ETV): მინიმალურად ინვაზიური ნეიროენდოსკოპიური პროცედურა, სადაც მცირე ხვრელი იქმნება მესამე პარკუჭის ფსკერზე, რაც საშუალებას აძლევს ლიკვორს გვერდი აუაროს ობსტრუქციას (ტიპიურად ცერებრალური წყალსადენის დონეზე) და პირდაპირ მიედინებოდეს ბაზალურ სუბარაქნოიდულ ცისტერნებში შესაწოვად. ETV თავს არიდებს შუნტის აპარატურას და მასთან დაკავშირებულ გრძელვადიან გართულებებს. ის არის სასურველი მკურნალობა ობსტრუქციული ჰიდროცეფალიისთვის წყალსადენის სტენოზის გამო და სულ უფრო ხშირად გამოიყენება სხვა მიზეზებისთვის. წარმატება დამოკიდებულია ჰიდროცეფალიის მიზეზსა და პაციენტის ასაკზე (ნაკლებად ეფექტურია ჩვილებში <6-12 თვე). ზოგჯერ შერწყმულია სისხლძარღვოვანი წნულის კაუტერიზაციასთან (CPC) ლიკვორის წარმოქმნის შესამცირებლად, განსაკუთრებით ჩვილებში [13].
![]() ყურადღებით! სიმპტომები, რომლებიც მიუთითებს გაზრდილ ინტრაკრანიალურ წნევაზე ან ჰიდროცეფალიაზე (ძლიერი თავის ტკივილი, ღებინება, მხედველობის ცვლილებები, შეცვლილი ცნობიერება, სიარულის პრობლემები) მოითხოვს სასწრაფო სამედიცინო შეფასებას. დიაგნოზი და მკურნალობა კრიტიკულად არის დამოკიდებული ძირითადი მიზეზის იდენტიფიცირებაზე და უნდა იმართოს ნევროლოგიური და ნეიროქირურგიული სპეციალისტების მიერ.
ყურადღებით! სიმპტომები, რომლებიც მიუთითებს გაზრდილ ინტრაკრანიალურ წნევაზე ან ჰიდროცეფალიაზე (ძლიერი თავის ტკივილი, ღებინება, მხედველობის ცვლილებები, შეცვლილი ცნობიერება, სიარულის პრობლემები) მოითხოვს სასწრაფო სამედიცინო შეფასებას. დიაგნოზი და მკურნალობა კრიტიკულად არის დამოკიდებული ძირითადი მიზეზის იდენტიფიცირებაზე და უნდა იმართოს ნევროლოგიური და ნეიროქირურგიული სპეციალისტების მიერ.
ლიტერატურა
- Sakka L, Coll G, Chazal J. Anatomy and physiology of cerebrospinal fluid. Eur Ann Otorhinolaryngol Head Neck Dis. 2011 Dec;128(6):309-16. doi: 10.1016/j.anorl.2011.03.002
- Johanson CE, et al. Multiplicity of cerebrospinal fluid functions: New challenges in health and disease. Cerebrospinal Fluid Res. 2008;5:10. doi: 10.1186/1743-8454-5-10
- Iliff JJ, et al. A paravascular pathway facilitates CSF flow through the brain parenchyma and the clearance of interstitial solutes, including amyloid β. Sci Transl Med. 2012;4(147):147ra111. doi: 10.1126/scitranslmed.3003748
- Saunders NR, et al. The rights and wrongs of the blood-brain barrier concept: a current view of cerebrospinal fluid systems. J Anat. 2014;225(1):31-42. doi: 10.1111/joa.12166
- Chapter 5: Confusion, Delirium, and Acute Encephalopathy. In: Ropper AH, Samuels MA, Klein JP, Prasad S. Adams and Victor's Principles of Neurology. 11th ed. McGraw Hill; 2019.
- Greenberg MS. Handbook of Neurosurgery. 9th ed. Thieme; 2020.
- Bradley WG Jr. Magnetic resonance imaging of the brain in the evaluation of hydrocephalus. Neurosurg Clin N Am. 2001;12(4):671-84.
- Brain Trauma Foundation; American Association of Neurological Surgeons; Congress of Neurological Surgeons; Joint Section on Neurotrauma and Critical Care, AANS/CNS, Bratton SL, Chestnut RM, Ghajar J, et al. Guidelines for the management of severe traumatic brain injury. VIII. Intracranial pressure thresholds. J Neurotrauma. 2007;24 Suppl 1:S55-8.
- Hoffman J, et al. MRI of idiopathic intracranial hypertension. AJR Am J Roentgenol. 2013;200(1):W1-W9. doi: 10.2214/AJR.12.8921
- Cook AM, et al. Guidelines for the Management of Severe Traumatic Brain Injury, 4th Ed. Neurocrit Care. 2019;31(Suppl 1):S1-S45.
- Sacco S, et al; European Stroke Organisation (ESO) Executive Committee; ESO Writing Committee. European Stroke Organisation (ESO) guidelines on the diagnosis and treatment of vertebrate dissection. Eur Stroke J. 2021;6(2):LXXXIX-CXLVII. doi: 10.1177/23969873211013823
- Rekate HL. The definition and classification of hydrocephalus: a personal recommendation to standardize terminology. Cerebrospinal Fluid Res. 2011;8:1. doi: 10.1186/1743-8454-8-1
- Warf BC. Comparison of endoscopic third ventriculostomy alone and combined with choroid plexus cauterization in infants younger than 1 year of age: a prospective study in 550 African children. J Neurosurg Pediatr. 2008;2(4):290-6. doi: 10.3171/PED.2008.2.10.290
- Plum F, Posner JB. The Diagnosis of Stupor and Coma. 3rd ed. FA Davis; 1980.
- McKee AC, et al. The spectrum of disease in chronic traumatic encephalopathy. Brain. 2013 Jan;136(Pt 1):43-64. doi: 10.1093/brain/aws307
- Pavlakis SG, et al. Mitochondrial myopathy, encephalopathy, lactic acidosis, and strokelike episodes: a distinctive clinical syndrome. Ann Neurol. 1984;16(4):481-8. doi: 10.1002/ana.410160409
- Vaughan CJ, Delanty N. Hypertensive emergencies. Lancet. 2000;356(9227):411-7. doi: 10.1016/S0140-6736(00)02539-3
- Hinchey J, et al. A reversible posterior leukoencephalopathy syndrome. N Engl J Med. 1996;334(8):494-500. doi: 10.1056/NEJM199602223340803
- Fugate JE, Rabinstein AA. Posterior reversible encephalopathy syndrome: clinical and radiological manifestations, pathophysiology, and outstanding questions. Lancet Neurol. 2015 Sep;14(9):914-25. doi: 10.1016/S1474-4422(15)00111-8
იხილეთ აგრეთვე
- ანატომია - თავის ტვინი და პერიფერიული ნერვები
- ეოზინოფილური გრანულომა, ლანგერჰანსის უჯრედების ჰისტიოციტოზი, ენებერის ფისტულური სიმპტომი
- თავის ტვინის 3 პარკუჭის კოლოიდური კისტა
- თავის ტვინის ენცეფალოპათია
- თავის ტკივილი, შაკიკი
- თავის ტვინის ინფექციური დაავადებები:
- თავის ტვინის ნახევარსფეროები და ნათხემი აბსცესი
- თავის ტვინის სუბდურული აბსცესი
- თავის ტვინის ეპიდურალური აბსცესი
- თავის ტვინის ჩირქოვანი ოტოგენური მენინგიტი
- ცხვირის ღრუს და მისი დამატებითი წიაღების ანთებითი დაავადებების შიდა ქალას გართულებები
- ცხვირის ღრუს და წიაღების დაავადებების თვალბუდის გართულებები
- ყურის დაავადებების (ოტიტის) შიდა ქალას გართულებები
- კორტიკობაზალური განგლიური დეგენერაცია (თავის ტვინის შეზღუდული ატროფია)
- პარკინსონის დაავადება, პარკინსონიზმი
- სპონტანური კრანიალური ლიკვორეა
- ქალა-ტვინის ტრავმა, თავის ტვინის შერყევა, ტრავმული შეშუპება, კეროვანი და დიფუზური ტრავმა
- შიდა ქალის წნევა და ჰიდროცეფალია
- ცერებრალური და სპინალური არაქნოიდიტი
- ჰიპოფიზის მიკროადენომა, მაკროადენომა და არაფუნქციონირებადი ადენომა (NFPAs), ჰიპერპროლაქტინემიის სინდრომი




-rus-1.jpg)