ცხვირის ღრუს და მისი დამატებითი წიაღების ანთებითი დაავადებების შიდა ქალას გართულებები
სინუსიტთან ასოცირებული ინტრაკრანიალური გართულებები: მიმოხილვა
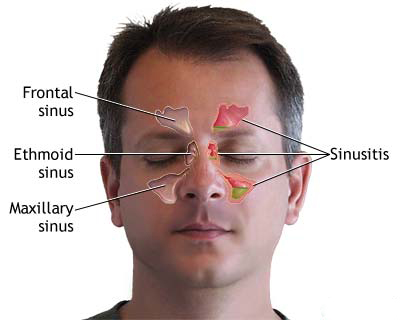
პარანაზალური სინუსების ანთება (სინუსიტი), მწვავე თუ ქრონიკული, იშვიათად, მაგრამ სერიოზულად შეიძლება გავრცელდეს სინუსური ღრუების მიღმა, რაც იწვევს გართულებებს თვალბუდეში (ოფთალმოლოგიური გართულებები) და, რაც უფრო კრიტიკულია, ქალას ღრუში (ინტრაკრანიალური გართულებები)[1]. ეს გართულებები წარმოიქმნება სინუსებსა და ინტრაკრანიალურ სტრუქტურებს შორის მჭიდრო ანატომიური კავშირის გამო, რასაც ხელს უწყობს თხელი ძვლოვანი ტიხრები, ურთიერთდაკავშირებული სარქველების გარეშე ვენური დრენაჟის გზები, რომლებიც ორმხრივი დინების საშუალებას იძლევა, და პოტენციური პირდაპირი გავრცელება ძვლის ეროზიის ან თანდაყოლილი/შეძენილი ძვლოვანი დეჰისცენციების გზით. დროული ამოცნობა და აგრესიული მკურნალობა სასიცოცხლოდ მნიშვნელოვანია, რადგან ეს გართულებები ატარებენ მუდმივი ნევროლოგიური დეფიციტების, მხედველობის დაკარგვის, სეფსისისა და სიკვდილიანობის მნიშვნელოვან რისკებს [2].
მიუხედავად იმისა, რომ ნაკლებად ხშირია ვიდრე ორბიტალური გართულებები, ინტრაკრანიალური გართულებები (რომლებსაც ხშირად უწოდებენ რინოგენურ ინტრაკრანიალურ გართულებებს) გვხვდება სინუსიტის გამო ჰოსპიტალიზებული პაციენტების სავარაუდო 3-11%-ში [3]. ისინი ყველაზე ხშირად ასოცირდება შუბლის სინუსიტთან (წინა კრანიალურ ფოსოსთან სიახლოვისა და უკანა ფირფიტის ეროზიის ან დიპლოური ვენების მეშვეობით გავრცელების პოტენციალის გამო) და სფენოიდულ სინუსიტთან (კავერნოზულ სინუსთან, ჰიპოფიზის ჯირკვალთან, მხედველობის ნერვებთან, შიდა საძილე არტერიებთან და შუა კრანიალურ ფოსოსთან სიახლოვის გამო). ეთმოიდურმა სინუსიტმა ასევე შეიძლება გამოიწვიოს ინტრაკრანიალური გავრცელება, ხშირად სადრენაჟო ვენების თრომბოფლებიტის ან წინა კრანიალურ ფოსოში პირდაპირი გავრცელების გზით. ზედა ყბის სინუსიტი იზოლირებული ინტრაკრანიალური პრობლემების ყველაზე იშვიათი წყაროა, მაგრამ შეიძლება წვლილი შეიტანოს სხვა სინუსებში ან ორბიტალურ ვენებში გავრცელების გზით. სახის ტრავმამ, რომელიც მოიცავს სინუსის მოტეხილობებს, სინუსის ოპერაციამ და იმუნოკომპრომეტირებულმა მდგომარეობებმა ასევე შეიძლება შექმნას წინასწარგანწყობა ამ გართულებების მიმართ.
სინუსიტიდან წარმოშობილი ინტრაკრანიალური გართულებების ძირითადი ტიპები მოიცავს:
- მენინგიტი (ბაქტერიული მენინგიტი): ლეპტომენინგების (რბილი და ქსელისებრი გარსები) ანთება სუბარაქნოიდულ სივრცეში ბაქტერიული შეჭრის გამო. ეს შეიძლება მოხდეს პირდაპირი გავრცელებით ეროზირებული ძვლის/მაგარი გარსის მეშვეობით, რეტროგრადული თრომბოფლებიტით ან ჰემატოგენური დათესვით. კლასიკურად ვლინდება ცხელებით, ძლიერი თავის ტკივილით, კისრის დაჭიმულობით (კეფის რიგიდობა) და შეცვლილი ფსიქიკური სტატუსით.
- ეპიდურული აბსცესი: ჩირქის დაგროვება, რომელიც გროვდება თავის ქალას შიდა ზედაპირსა და მაგარი გარსის გარე შრეს შორის. ხშირად ყალიბდება ინფიცირებული სინუსის მიმდებარედ (მაგ., შუბლის ეპიდურული აბსცესი). სიმპტომები თავდაპირველად შეიძლება იყოს დახვეწილი (ლოკალიზებული თავის ტკივილი, ცხელება), მაგრამ ის წარმოადგენს ინტრაკრანიალურ გავრცელებას და შეიძლება პროგრესირდეს. პოტის (Pott) ამობურცული სიმსივნე კონკრეტულად ეხება შუბლის ოსტეომიელიტს ასოცირებული სუბგალეური (სკალპის ქვეშ) და ხშირად ეპიდურული აბსცესით.
- სუბდურული ემპიემა (სუბდურული აბსცესი): ჩირქის დაგროვება მაგარ გარსსა და არაქნოიდულ გარსს შორის პოტენციურ სივრცეში. ეს არის ნეიროქირურგიული გადაუდებელი შემთხვევა, რადგან ინფექცია შეიძლება სწრაფად გავრცელდეს ცერებრალურ ნახევარსფეროებზე ამ სივრცეში ანატომიური ბარიერების არარსებობის გამო. ხშირად წარმოიქმნება შუბლის სინუსიტიდან ზედა საგიტალურ სინუსში ჩამავალი ხიდის ვენების თრომბოფლებიტის მეშვეობით. ვლინდება მწვავედ მაღალი ცხელებით, ძლიერი თავის ტკივილით, მენინგიზმით, სწრაფად გაუარესებადი ფსიქიკური სტატუსით, კრუნჩხვებით და გამოხატული კეროვანი ნევროლოგიური დეფიციტით (მაგ., ჰემიპარეზი).
- ტვინის აბსცესი (ინტრაცერებრალური აბსცესი): ჩირქის ლოკალიზებული დაგროვება თავად ტვინის პარენქიმაში. ტიპიურად გვხვდება შუბლის წილში შუბლის ან ეთმოიდური სინუსიტის მეორადად (პირდაპირი გავრცელების ან თრომბოფლებიტის გზით), მაგრამ ასევე შეიძლება მოხდეს სხვაგან. პრეზენტაცია ხშირად ქვემწვავეა თავის ტკივილით, ცხელებით (~50%-ში), კეროვანი ნევროლოგიური დეფიციტით, რომელიც შეესაბამება მდებარეობას (მაგ., პიროვნების ცვლილებები, მოტორული სისუსტე, აფაზია შუბლის წილისთვის), კრუნჩხვებით და საბოლოოდ გაზრდილი ინტრაკრანიალური წნევის ნიშნებით.
- დურალური ვენური სინუსის თრომბოზი (სეპტიური თრომბოფლებიტი): ანთება და სეპტიური შედედება ტვინის მთავარ ვენურ სადრენაჟო არხებში, რომლებიც მოქცეულია მაგარ გარსში. ყველაზე ხშირად მოიცავს ზედა საგიტალურ სინუსს (ასოცირებულია შუბლის/ეთმოიდურ სინუსიტთან) ან კავერნოზულ სინუსს (ასოცირებულია სფენოიდურ/ეთმოიდურ/მაქსილარულ სინუსიტთან ან შუა სახის ინფექციებთან). ვლინდება ძლიერი თავის ტკივილით, ცხელებით/სეფსისით, კრუნჩხვებით, კეროვანი ნევროლოგიური დეფიციტით (ხშირად ორმხრივი SSS თრომბოზით), გაზრდილი ICP-ის ნიშნებით (პაპილედემა) და კონკრეტული სინუსთან დაკავშირებული სპეციფიკური ნიშნებით (მაგ., ორბიტალური ნიშნები [პროპტოზი, ქემოზი] და მრავალჯერადი კრანიალური ნერვის დამბლა [III, IV, VI, V1/V2] კავერნოზული სინუსის თრომბოზის დროს). ატარებს ვენური ინფარქტის, სისხლჩაქცევის და ცუდი გამოსავლის მაღალ რისკს, თუ არ არის აგრესიულად ნამკურნალები.
- ქალას ძვლების ოსტეომიელიტი: თავად კრანიალური ძვლების ინფექცია და ანთება, ხშირად მიმდებარეა ინფიცირებულ სინუსთან (მაგ., შუბლის ძვალი პოტის ამობურცულ სიმსივნეში). მოითხოვს ხანგრძლივ ანტიბიოტიკებს და ხშირად ქირურგიულ დებრიდმენტს.
- რინოგენური არაქნოიდიტი (არაქნოიდიტი): ქსელისებრი გარსის ქრონიკული ანთება და ნაწიბურების წარმოქმნა (შეხორცებები), რამაც პოტენციურად შეიძლება გამოიწვიოს ჰიდროცეფალია, კრანიალური ნერვის დისფუნქცია ან ქრონიკული თავის ტკივილი. ხშირად ვითარდება, როგორც წინა ინტრაკრანიალური ინფექციის (მენინგიტი, აბსცესი) ან სინუსიტთან დაკავშირებული ანთების გვიანი შედეგი. ტიპიურად ვლინდება უფრო ქრონიკულად, ვიდრე მწვავე ინფექციური გართულებები.
კონკრეტული სიმპტომები ხშირად დამოკიდებულია გართულების ტიპსა და ლოკალიზაციაზე, ასევე დაწყების სიჩქარეზე. ეპიდურული აბსცესები თავდაპირველად შეიძლება შედარებით ჩუმად მიმდინარეობდეს. სუბდურული ემპიემები და მენინგიტი ტიპიურად ვლინდება მწვავედ და დრამატულად. ტვინის აბსცესის სიმპტომები შეიძლება თავდაპირველად უფრო ქვემწვავედ განვითარდეს. ვენური სინუსის თრომბოზი ხშირად იწვევს ძლიერ თავის ტკივილს და ვენურ შეშუპებასთან და მომატებულ ICP-სთან დაკავშირებულ ნიშნებს.
შუბლის წილის აბსცესები, რომლებიც წარმოიქმნება შუბლის ან ეთმოიდური სინუსიტიდან, შეიძლება თავდაპირველად გამოვლინდეს დახვეწილი სიმპტომებით, როგორიცაა პიროვნების ცვლილებები (აპათია, გაღიზიანებადობა, დეზინჰიბირება), განსჯის დაქვეითება, ინსაიტის ნაკლებობა ან აღმასრულებელი დისფუნქცია ("შუბლის წილის სინდრომი"), სანამ გამოიწვევენ უფრო აშკარა ნიშნებს, როგორიცაა მოტორული დეფიციტი (კონტრალატერალური ჰემიპარეზი), მოტორული (ბროკას) აფაზია (თუ დომინანტური ნახევარსფეროა), ანოსმია (ყნოსვის დაკარგვა ყნოსვის ბოლქვის/ტრაქტის ჩართულობის გამო) ან კრუნჩხვები.
ვენური სადრენაჟო პატერნები კრიტიკულია გავრცელების გზების გასაგებად. ვენები ზედა ცხვირის ღრუდან და ეთმოიდური/შუბლის სინუსებიდან დრენირდება ზემოთ დიპლოური ვენებისა და ხიდის ვენების მეშვეობით ზედა საგიტალურ სინუსში. შუა სახის, სფენოიდური და ეთმოიდური სინუსების ვენებს აქვთ კავშირი კავერნოზულ სინუსთან ორბიტალური ვენების (ზედა/ქვედა ოფთალმოლოგიური ვენები) და პტერიგოიდური წნულის მეშვეობით, რაც ქმნის კავერნოზული სინუსის თრომბოზის რისკის გზას.
ნეიროვიზუალიზაცია, განსაკუთრებით კონტრასტით გაძლიერებული თავის ტვინის მაგნიტურ-რეზონანსული ტომოგრაფია (მრტ) ვენოგრაფიით (MRV), გადამწყვეტია საეჭვო სინუსიტთან დაკავშირებული ინტრაკრანიალური გართულებების ზუსტად დიაგნოსტირებისთვის და მენინგიტის, აბსცესების/ემპიემების სხვადასხვა ტიპებისა და ვენური თრომბოზის დიფერენცირებისთვის.
ისტორიულად, სინუსიტის ინტრაკრანიალურ გართულებებს, განსაკუთრებით სუბდურულ ემპიემას და სეპტიურ ვენურ სინუსურ თრომბოზს, ჰქონდათ უკიდურესად მაღალი სიკვდილიანობის მაჩვენებლები (>50%). თანამედროვე მართვამ სწრაფი დიაგნოსტიკით მოწინავე ვიზუალიზაციის (კტ/მრტ) საშუალებით, ძლიერი ფართო სპექტრის ანტიბიოტიკებით და დროული, ხშირად კომბინირებული ნეიროქირურგიული და ოტოლარინგოლოგიური ქირურგიული ჩარევით დრამატულად გააუმჯობესა შედეგები, თუმცა ეს კვლავ სერიოზულ, პოტენციურად სიცოცხლისთვის საშიშ პირობებად რჩება, რომლებიც გადაუდებელ მართვას საჭიროებენ [4].
პრევენცია დამოკიდებულია მწვავე ბაქტერიული სინუსიტის ეფექტურ და დროულ მკურნალობაზე და ქრონიკული სინუსიტის სათანადო მართვაზე, განსაკუთრებით მაღალი რისკის მქონე პირებში. ინტრაკრანიალური გავრცელების პოტენციალის ამოცნობა ("წითელი დროშის" სიმპტომები, როგორიცაა ძლიერი თავის ტკივილი, შეცვლილი ფსიქიკური სტატუსი, კეროვანი ნევროლოგიური ნიშნები, მუდმივი ცხელება ანტიბიოტიკების მიუხედავად) არის მთავარი სინუსიტის მქონე პაციენტების შეფასებისას.
სინუსიტთან ასოცირებული ინტრაკრანიალური გართულებების დიაგნოსტიკა
სინუსიტისგან წარმოქმნილი ინტრაკრანიალური გართულებების დიაგნოსტიკა მოითხოვს ეჭვის მაღალ ინდექსს, როდესაც ცნობილი ან საეჭვო სინუსიტის მქონე პაციენტს აღენიშნება საგანგაშო ნევროლოგიური სიმპტომები, მძიმე სისტემური დაავადება, ან ვერ უმჯობესდება სტანდარტული სინუსიტის მკურნალობით. სწრაფი და ზუსტი დიაგნოზი გადამწყვეტია სიცოცხლის გადამრჩენი თერაპიის დასაწყებად.
ნევროლოგიური სიმპტომების დიფერენციალური დიაგნოზი სინუსიტის მქონე პაციენტში
| გართულება / მდგომარეობა | ძირითადი კლინიკური მახასიათებლები | პირველადი სადიაგნოსტიკო ინსტრუმენტი / ძირითადი აღმოჩენები |
|---|---|---|
| მენინგიტი | ძლიერი თავის ტკივილი, მაღალი ცხელება, კისრის დაჭიმულობა (მენინგიზმი), ფოტოფობია, შეცვლილი ფსიქიკური სტატუსი (დაბნეულობა, ლეთარგია). ტიპიურად სწრაფი დაწყება. | ლუმბალური პუნქცია (LP) (ვიზუალიზაციის შემდეგ, თუ საჭიროა მასის ეფექტის გამოსარიცხად): ლიკვორი აჩვენებს ბაქტერიულ პატერნს (მაღალი WBC-ნეიტროფილები, მაღალი ცილა, დაბალი გლუკოზა). თავის ტვინის მრტ: შეიძლება აჩვენოს ლეპტომენინგეალური კონტრასტირება. სინუსების კტ: ავლენს სინუსიტის წყაროს. |
| ეპიდურული აბსცესი | ხშირად დახვეწილია თავდაპირველად. მუდმივი ლოკალიზებული თავის ტკივილი დაზიანებული სინუსის მახლობლად, ცხელება (ცვალებადი), ლოკალიზებული მგრძნობელობა/შეშუპება (მაგ., პოტის ამობურცული სიმსივნე შუბლზე). ჩვეულებრივ არ არის კეროვანი დეფიციტი ან მნიშვნელოვანი მენინგიზმი, თუ არ არის დიდი ან გართულებული. | კონტრასტით გაძლიერებული თავის ტვინის მრტ (სასურველია) ან თავის კტ: აჩვენებს ოსპისებრ დაგროვებას თავის ქალას შიდა ფირფიტასა და მაგარ გარსს შორის, მიმდებარე მაგარი გარსის კონტრასტირებით. სინუსების კტ: აჩვენებს წყარო სინუსიტს +/- ძვლის ეროზიას. |
| სუბდურული ემპიემა | ნეიროქირურგიული გადაუდებელი მდგომარეობა! მწვავე, სწრაფი გაუარესება. მაღალი ცხელება, ძლიერი თავის ტკივილი, მენინგიზმი, გამოხატული კეროვანი ნევროლოგიური დეფიციტები (ჰემიპარეზი), კრუნჩხვები ხშირია. სწრაფად გაუარესებადი ფსიქიკური სტატუსი. | კონტრასტით გაძლიერებული თავის ტვინის მრტ DWI-თ: აჩვენებს ნამგლისებრ/ფენოვან სუბდურულ დაგროვებას, ხშირად ფართოდ გავრცელებულს. ჩირქი აჩვენებს შეზღუდულ დიფუზიას (DWI ნათელი, ADC მუქი). შემომსაზღვრელი მემბრანების კონტრასტირება (მაგარი/ქსელისებრი გარსი). LP მკაცრად უკუნაჩვენებია ჩვეულებრივ. კტ ნაკლებად მგრძნობიარეა. |
| ტვინის აბსცესი (ინტრაცერებრალური) | ტიპიურად ქვემწვავე დაწყება (დღეები/კვირები). თავის ტკივილი (ხშირად პროგრესირებადი), ცხელება (~50%), კეროვანი ნევროლოგიური დეფიციტები (დამოკიდებულია ლოკაციაზე, მაგ., შუბლის წილის სინდრომი, ჰემიპარეზი), კრუნჩხვები. გაზრდილი ICP-ის ნიშნები ვითარდება მოგვიანებით. | კონტრასტით გაძლიერებული თავის ტვინის მრტ DWI-თ: აჩვენებს რგოლისებრად კონტრასტირებად დაზიანებას ტვინის პარენქიმაში. ცენტრალური ღრუ აჩვენებს შეზღუდულ დიფუზიას (DWI ნათელი, ADC მუქი), რაც დამახასიათებელა ჩირქისთვის. მიმდებარე ვაზოგენური შეშუპება. LP უკუნაჩვენებია, თუ მნიშვნელოვანი მასის ეფექტია. |
| დურალური ვენური სინუსის თრომბოზი (სეპტიური) | ძლიერი თავის ტკივილი (ხშირად გამოჩენილი თვისება), კრუნჩხვები, კეროვანი დეფიციტები (შეიძლება იყოს ორმხრივი/მულტიფოკალური ვენური ინფარქტების გამო), გაზრდილი ICP-ის ნიშნები (პაპილედემა). ცხელება/სეფსისი ხშირია. კონკრეტული ნიშნები დამოკიდებულია სინუსზე (მაგ., კავერნოზული სინუსი: ორბიტალური ნიშნები, CN დამბლა). | MR ვენოგრაფია (MRV) ან CT ვენოგრაფია (CTV) არის სადიაგნოსტიკო: ადასტურებს ნაკადის ნაკლებობას / შევსების დეფექტს (თრომბი) დურალურ სინუს(ებ)ში. კონტრასტულმა ტვინის მრტ-მ შეიძლება აჩვენოს ასოცირებული ვენური ინფარქტები (ხშირად ჰემორაგიული) ან ინტენსიური დურალური კონტრასტირება სინუსთან ახლოს. |
| ორბიტალური გართულებები (ცელულიტი, აბსცესი) | პირველადი ორბიტალური ნიშნები: პროპტოზი, ქუთუთოების შეშუპება/ერითემა, თვალის შეზღუდული/მტკივნეული მოძრაობები, ქემოზი, +/- მხედველობის დაქვეითება. ნევროლოგიური ნიშნები ტიპიურად არ არის, თუ არ ვრცელდება ინტრაკრანიალურად. | კონტრასტით გაძლიერებული ორბიტების და სინუსების კტ (ხშირად საწყისი ტესტი) ან ორბიტების მრტ: აჩვენებს ორბიტალურ ანთებას (ცხიმის დაზიანება) ან აბსცესის დაგროვებას (სუბპერიოსტეალური ან ინტრაორბიტალური), გამომწვევ სინუსურ დაავადებასთან ერთად. ტვინის პარენქიმა ტიპიურად ნორმალურია. |
| შაკიკი ან დაძაბულობის ტიპის თავის ტკივილი დამთხვევითი სინუსიტით | თავის ტკივილს შეიძლება ჰქონდეს ტიპიური პირველადი თავის ტკივილის მახასიათებლები (შაკიკი: პულსირებადი, გულისრევა, ფოტო/ფონოფობია; TTH: ორმხრივი, მჭიდრო). სინუსიტის სიმპტომები შეიძლება იყოს, მაგრამ თავის ტკივილის პატერნი შეიძლება არ შეესაბამებოდეს ტიპიურ "სინუსურ თავის ტკივილს". არ არის ცხელება/მენინგიზმი/კეროვანი დეფიციტები ტიპიურად. | კლინიკური დიაგნოზი, რომელიც ეფუძნება თავის ტკივილის პატერნს, რომელიც აკმაყოფილებს ICHD კრიტერიუმებს. ვიზუალიზაცია (თუ გაკეთდა) აჩვენებს სინუსის მიგნებებს, მაგრამ ტვინი ნორმალურია და სინუსის მიგნებები შეიძლება არ შეესაბამებოდეს დროში ან სივრცეში თავის ტკივილის პატერნს. ნორმალური ნევროლოგიური გამოკვლევა. |
შენიშვნა: მრავალი გართულება შეიძლება თანაარსებობდეს (მაგ., სუბდურული ემპიემა ძირითადი ტვინის აბსცესით ან მენინგიტით).
დიაგნოსტიკურ პროცესში ძირითადი ნაბიჯები მოიცავს:
- კლინიკური შეფასება: საფუძვლიანი ისტორია, რომელიც ფოკუსირებულია სინუსის სიმპტომებზე, თავის ტკივილის მახასიათებლებზე (სიმძიმე, ლოკაცია, ხარისხი, დრო), ცხელებაზე, მხედველობის ცვლილებებზე, ნევროლოგიურ სიმპტომებზე (სისუსტე, დაბუჟება, დაბნეულობა, კრუნჩხვები) და კისრის დაჭიმულობაზე. ფიზიკური გამოკვლევა უნდა მოიცავდეს სასიცოცხლო ნიშნებს, დეტალურ ნევროლოგიურ შეფასებას (ფსიქიკური სტატუსი, კრანიალური ნერვები ფუნდუსკოპიის ჩათვლით, მოტორული, სენსორული, რეფლექსები, მენინგეალური ნიშნები), ოფთალმოლოგიურ შეფასებას (მხედველობის სიმახვილე, ველები, მოძრაობა, პროპტოზი) და რინოლოგიურ შეფასებას (ცხვირის ენდოსკოპია, თუ შესაძლებელია). "წითელი დროშის" სიმპტომების არსებობა მოითხოვს გადაუდებელ გამოკვლევას.
- ლაბორატორიული ტესტები: სისხლის საერთო ანალიზი (CBC) ხშირად აჩვენებს ლეიკოციტოზს ნეიტროფილიით. ანთებითი მარკერები (ედს, CRP) ჩვეულებრივ მომატებულია, მაგრამ არასპეციფიკურია. სისხლის კულტურები სასწრაფოდ უნდა იქნას აღებული, განსაკუთრებით თუ არის ცხელება ან სეფსისის ნიშნები, რადგან მათ შეუძლიათ გამოავლინონ გამომწვევი ორგანიზმი.
- ნეიროვიზუალიზაცია: ეს აუცილებელია დიაგნოზისთვის და გართულების ტიპისა და მასშტაბის დასადგენად.
- კონტრასტით გაძლიერებული თავის ტვინის მრტ MR ვენოგრაფიით (MRV): ზოგადად ითვლება არჩევითი ვიზუალიზაციის მოდალობად, როდესაც ეჭვია ინტრაკრანიალურ გართულებებზე, განსაკუთრებით საეჭვო სუბდურული ემპიემის, ტვინის აბსცესის ან ვენური სინუსის თრომბოზის დროს, მისი უმაღლესი რბილი ქსოვილების კონტრასტის და ანთების, ჩირქის (DWI) და ვენური ნაკადის ვიზუალიზაციის უნარის გამო [5, 2]. უნდა მოიცავდეს ორბიტალურ ხედებს, თუ შესაძლებელია თანმხლები ორბიტალური გართულებები.
- კონტრასტით გაძლიერებული თავის ტვინის კტ CT ვენოგრაფიით (CTV): ხშირად სრულდება პირველ რიგში გადაუდებელ სიტუაციაში სიჩქარისა და ხელმისაწვდომობის გამო, განსაკუთრებით სისხლჩაქცევის ან ჰიდროცეფალიის სწრაფად გამოსარიცხად. შესანიშნავია ძვლის დეტალების საჩვენებლად (სინუსის ეროზია, ოსტეომიელიტი, მოტეხილობები) და ეპიდურული აბსცესების იდენტიფიცირებისთვის. კონტრასტი ეხმარება აბსცესის კიდეების და დურალური კონტრასტირების ვიზუალიზაციაში. CTV არის ალტერნატივა MRV-სთვის ვენური სინუსის თრომბოზის დიაგნოსტირებისთვის[1].
- სინუსების კტ: ხშირად სრულდება ერთდროულად ან როგორც თავის კტ პროტოკოლის ნაწილი ძირითადი სინუსური დაავადების მასშტაბის გამოსაკვეთად და სავარაუდო წყაროს იდენტიფიცირებისთვის.
- ლუმბალური პუნქცია (LP) ლიკვორის ანალიზისთვის: ნაჩვენებია, თუ მენინგიტი საეჭვოა კლინიკურად და ნეიროვიზუალიზაციამ (ჩვეულებრივ ჯერ კტ) გამორიცხა მნიშვნელოვანი მასის ეფექტი (შუა ხაზის ცვლა, თიაქარი) ან ობსტრუქციული ჰიდროცეფალია, რაც LP-ს სახიფათოს გახდის. ლიკვორის ანალიზი ადასტურებს მენინგიტს (ბაქტერიული პატერნი: მაღალი WBC [ნეიტროფილები], მაღალი ცილა, დაბალი გლუკოზა) და იძლევა გრამის შეღებვის/კულტურის საშუალებას პათოგენის იდენტიფიცირებისთვის. LP ზოგადად უკუნაჩვენებია, თუ ეპიდურული აბსცესი, სუბდურული ემპიემა ან ტვინის აბსცესი მნიშვნელოვანი მასის ეფექტით არის საეჭვო ან დადასტურებული ვიზუალიზაციაზე, ცერებრალური თიაქრის მაღალი რისკის გამო.
- ოტოლარინგოლოგიის (ENT) და ოფთალმოლოგიის კონსულტაცია: აუცილებელია სინუსის წყაროს და ნებისმიერი ორბიტალური ჩართულობის ყოვლისმომცველი შეფასებისთვის.
ამ გართულებების დიაგნოსტიკა ხშირად მოითხოვს კლინიკური სურათის ინტერპრეტაციას დამახასიათებელ ვიზუალიზაციის დასკვნებთან ერთად. მაგალითად, შეზღუდული დიფუზია (ნათელი DWI-ზე, მუქი ADC რუკებზე) დაგროვების შიგნით არის ძალზე სპეციფიკური ჩირქისთვის (სუბდურული ემპიემა, ტვინის აბსცესი) ან მწვავე ინფარქტისთვის. MRV/CTV-ზე დურალური სინუსის შიგნით ნაკადის ნაკლებობა ადასტურებს თრომბოზს. კონტრასტირების პატერნები (ლეპტომენინგეალური vs პაქიმენინგეალური vs რგოლისებრი კონტრასტირება) ეხმარება გართულებების დიფერენცირებას.
სინუსიტთან ასოცირებული ინტრაკრანიალური გართულებების მკურნალობა
სინუსიტთან დაკავშირებული ინტრაკრანიალური გართულებების მართვა არის სამედიცინო და ქირურგიული გადაუდებელი მდგომარეობა, რომელიც მოითხოვს დაუყოვნებლივ ჰოსპიტალიზაციას, ტიპიურად ინტენსიური თერაპიის განყოფილებაში თავდაპირველად, და კოორდინირებულ მულტიდისციპლინურ მიდგომას ოტოლარინგოლოგიის (ENT), ნეიროქირურგიის, ინფექციური დაავადებების სპეციალისტების, ნევროლოგიისა და ოფთალმოლოგიის ჩართულობით[1, 3]. მკურნალობის პრინციპები ფოკუსირებულია შესაბამისი ანტიბიოტიკების სწრაფ ადმინისტრირებაზე, ჩირქოვანი დაგროვებების გადაუდებელ ქირურგიულ დრენაჟზე და ძირითადი სინუსური ინფექციის წყაროს საბოლოო მართვაზე.
- სამედიცინო მართვა:
- ანტიბიოტიკები: მაღალი დოზის, ფართო სპექტრის ინტრავენური (IV) ანტიბიოტიკების დაუყოვნებლივ დაწყება, რომლებსაც აქვთ შესანიშნავი ცენტრალური ნერვული სისტემის (ცნს) შეღწევადობა, სავალდებულოა ეჭვის გაჩენისთანავე. ემპირიული რეჟიმები უნდა ფარავდეს გავრცელებულ სინუსურ პათოგენებს (აერობები და ანაერობები, მათ შორის S. pneumoniae, H. influenzae, S. aureus, სტრეპტოკოკები, ანაერობები, როგორიცაა Bacteroides, Prevotella, Fusobacterium).
- სტანდარტული ემპირიული რეჟიმი ხშირად მოიცავს: ვანკომიცინს (MRSA-სთვის და რეზისტენტული პნევმოკოკებისთვის) პლუს მესამე თაობის ცეფალოსპორინი (მაგ., ცეფტრიაქსონი ან ცეფოტაქსიმი) პლუს მეტრონიდაზოლი (ანაერობული დაფარვისთვის) [6].
- ალტერნატივები, როგორიცაა მეროპენემი, შეიძლება გამოყენებულ იქნას ადგილობრივი წინააღმდეგობის ან ალერგიის მიხედვით.
- ანტიბიოტიკები შემდგომში მორგებულია კულტურის შედეგებზე (სინუსიდან, აბსცესიდან, სისხლიდან ან ლიკვორიდან) და მგრძნობელობაზე.
- IV თერაპიის ხანგრძლივობა გახანგრძლივებულია, ტიპიურად მინიმუმ 3-6 კვირა, და ხშირად უფრო მეტი (მაგ., 6-8 კვირა ან მეტი ტვინის აბსცესისთვის ან ოსტეომიელიტისთვის), კონკრეტული გართულების, კლინიკური პასუხის, ანთებითი მარკერების და შემდგომი ვიზუალიზაციის რეზოლუციის მიხედვით.
- მხარდამჭერი ზრუნვა: ცხელების მართვა (სიცხის დამწევები), ტკივილი (ანალგეტიკები), ჰიდრატაცია, კვება და გართულებების პრევენცია (მაგ., DVT პროფილაქტიკა, სტრესული წყლულის პროფილაქტიკა).
- გაზრდილი ICP-ის მართვა: თუ არსებობს, მოითხოვს გადაუდებელ ჩარევას. ზომები მოიცავს თავის აწევას (30 გრადუსი), ოსმოსურ თერაპიას (მანიტოლი ან ჰიპერტონული ფიზიოლოგიური ხსნარი), ადეკვატური ოქსიგენაციისა და ვენტილაციის უზრუნველყოფას (ჰიპერკაპნიის თავიდან აცილება), და პოტენციურად სედაციას. ნეიროქირურგიული კონსულტაცია შესაძლო ICP მონიტორინგისთვის ან ლიკვორის დივერსიისთვის (EVD) აუცილებელია.
- კრუნჩხვების მართვა: ანტიეპილეფსიური საშუალებები (AEDs, მაგ., ლევეტირაცეტამი, ფოსფენიტოინი) მიიღება დაუყოვნებლივ კრუნჩხვების შემთხვევაში. პროფილაქტიკური AED გამოყენება ხშირად რეკომენდებულია, განსაკუთრებით სუბდურული ემპიემისა და ტვინის აბსცესისთვის, კრუნჩხვების მაღალი რისკის გამო, თუმცა პროფილაქტიკის ხანგრძლივობა სადავოა [7].
- კორტიკოსტეროიდები (დექსამეტაზონი): როლი შეზღუდულია და სპეციფიკურია გართულებისთვის. შეიძლება გამოყენებულ იქნას დამხმარე საშუალებად ბაქტერიული მენინგიტის დროს (მიიღება ანტიბიოტიკის პირველ დოზასთან ერთად ან უშუალოდ მის წინ, განსაკუთრებით თუ პნევმოკოკური მიზეზია საეჭვო). შეიძლება განიხილებოდეს მოკლევადიანად მნიშვნელოვანი ვაზოგენური შეშუპებისთვის, რომელიც იწვევს მასის ეფექტს ტვინის აბსცესებიდან, მაგრამ გამოყენება საკამათოა, რადგან მას შეუძლია შეამციროს ანტიბიოტიკების შეღწევა და შენიღბოს სიმპტომები; ზოგადად თავს არიდებენ ან იყენებენ ძალიან ფრთხილად. უკუნაჩვენებია სოკოვანი ინფექციის ეჭვის შემთხვევაში. ტიპიურად არ გამოიყენება სუბდურული ემპიემის ან ეპიდურული აბსცესისთვის, თუ არ არის მძიმე სიცოცხლისთვის საშიში შეშუპება.
- ანტიკოაგულაცია: ჰეპარინი ან დაბალმოლეკულური წონის ჰეპარინი, რასაც მოჰყვება ორალური ანტიკოაგულაცია (მაგ., ვარფარინი), ხშირად რეკომენდებულია სეპტიური დურალური ვენური სინუსის თრომბოზისთვის მას შემდეგ, რაც მოხდება საწყისი სტაბილიზაცია და გამოირიცხება მნიშვნელოვანი ინტრაკრანიალური სისხლჩაქცევა, რათა თავიდან აიცილოს თრომბის შემდგომი გამრავლება და ხელი შეუწყოს რეკანალიზაციას. გადაწყვეტილება მოითხოვს რისკ-სარგებლის ფრთხილ შეფასებას [8].
- ანტიბიოტიკები: მაღალი დოზის, ფართო სპექტრის ინტრავენური (IV) ანტიბიოტიკების დაუყოვნებლივ დაწყება, რომლებსაც აქვთ შესანიშნავი ცენტრალური ნერვული სისტემის (ცნს) შეღწევადობა, სავალდებულოა ეჭვის გაჩენისთანავე. ემპირიული რეჟიმები უნდა ფარავდეს გავრცელებულ სინუსურ პათოგენებს (აერობები და ანაერობები, მათ შორის S. pneumoniae, H. influenzae, S. aureus, სტრეპტოკოკები, ანაერობები, როგორიცაა Bacteroides, Prevotella, Fusobacterium).
- ქირურგიული ჩარევა: სწრაფი ქირურგიული ჩარევა გადამწყვეტია ინტრაკრანიალური გართულებების უმეტესობისთვის (გარდა გაურთულებელი მენინგიტისა). მიზნებია ჩირქოვანი დაგროვებების დრენაჟი, მასის ეფექტის შემცირება, მასალის მოპოვება კულტურისთვის და ძირითადი სინუსური ინფექციის წყაროს საბოლოო მკურნალობა.
- წყაროს კონტროლი (სინუსის ქირურგია): პირველადი სინუსური ინფექციის აღმოფხვრა აუცილებელია განკურნებისა და რეციდივის პრევენციისთვის. ეს თითქმის ყოველთვის მოიცავს ენდოსკოპიურ სინუსურ ქირურგიას (ESS), რომელსაც ასრულებს ოტოლარინგოლოგი, ინფიცირებული სინუსების (ჩართული ეთმოიდური, მაქსილარული, სფენოიდური, შუბლის სინუსები) ფართოდ გასახსნელად და სადრენაჟოდ, პოლიპების/დაავადებული ქსოვილის მოსაშორებლად და ვენტილაციის აღსადგენად. ეს ზოგადად უნდა ჩატარდეს გადაუდებლად ან ნახევრად გადაუდებლად, ხშირად ინტრაკრანიალური დაგროვებების ნეიროქირურგიული დრენაჟის პარალელურად ან მალევე. გარე სინუსის მიდგომები (მაგ., ოსტეოპლასტიკური ფლაპი შუბლის სინუსისთვის) ახლა ნაკლებად გავრცელებულია, მაგრამ შეიძლება საჭირო გახდეს კონკრეტულ სიტუაციებში.
- ინტრაკრანიალური დაგროვებების დრენაჟი (ნეიროქირურგია):
- ეპიდურული აბსცესი: ხშირად დრენირდება სინუსური ქირურგიის მიდგომით (მაგ., ESS ან გარე შუბლის სინუსის პროცედურის დროს) მიმდებარე ინფიცირებული ძვლის მოცილებით. უფრო დიდმა დაგროვებებმა, მათ, რომლებიც მიუწვდომელია სინუსური გზებით, ან მათ, რომლებიც იწვევენ მნიშვნელოვან მასის ეფექტს, შეიძლება მოითხოვონ ცალკე ნეიროქირურგიული კრანიოტომია ან ბურღის ხვრელები დრენაჟისთვის.
- სუბდურული ემპიემა: მოითხოვს გადაუდებელ ნეიროქირურგიულ დრენაჟს, ტიპიურად კრანიოტომიის საშუალებით, რათა დაუშვას ფართო ექსპოზიცია, ჩირქის საფუძვლიანი ევაკუაცია სუბდურული სივრციდან (რომელიც შეიძლება ფართოდ გავრცელდეს), ირიგაცია და შეხორცებების ლიზისი. მრავალჯერადი ბურღის ხვრელები არის ნაკლებად ეფექტური ალტერნატივა, რომელიც ასოცირდება ნარჩენი დაგროვების და ხელახალი ოპერაციის უფრო მაღალ მაჩვენებლებთან.
- ტვინის აბსცესი: მკურნალობა მოიცავს ან სტერეოტაქსიურ ასპირაციას (გამოსახულებით მართვადი ნემსით დრენაჟი, ხშირად უპირატესობა ენიჭება თავდაპირველად დიაგნოსტიკისა და დეკომპრესიისთვის, განსაკუთრებით ღრმა ან მრავლობითი აბსცესებისთვის) ან კრანიოტომიას ამოკვეთით (აბსცესისა და კაფსულის ქირურგიული მოცილება, განიხილება უფრო დიდი, ზედაპირული, კარგად ინკაფსულირებული, მულტილოკულარული ან უცხო სხეულთან დაკავშირებული აბსცესებისთვის, ან მათთვის, რომლებიც არ ემორჩილებიან ასპირაციას).
კონსერვატიული მართვა (მხოლოდ ანტიბიოტიკები ოპერაციის გარეშე) იშვიათად არის საკმარისი დადგენილი ინტრაკრანიალური აბსცესებისთვის (ეპიდურული, სუბდურული, ინტრაცერებრალური) ან სუბდურული ემპიემებისთვის ინფექციის ინკაფსულირებული ბუნებისა და ასოცირებული მასის ეფექტის გამო. ადრეულმა, გაურთულებელმა მენინგიტმა ან შესაძლოა ძალიან მცირე ეპიდურულმა დაგროვებებმა შეიძლება უპასუხონ მხოლოდ სამედიცინო თერაპიას, მაგრამ საჭიროებენ უკიდურესად მჭიდრო მონიტორინგს და ქირურგიული ჩარევის დაბალ ზღურბლს, თუ გაუმჯობესება არ არის სწრაფი.
გრძელვადიანი შემდგომი დაკვირვება, რომელიც მოიცავს კლინიკურ შეფასებას, ნევროლოგიურ/ოფთალმოლოგიურ შეფასებას და განმეორებით ნეიროვიზუალიზაციას (მრტ), აუცილებელია სრული რეზოლუციის მონიტორინგისთვის, ნებისმიერი რეციდივის გამოსავლენად, გრძელვადიანი შედეგების სამართავად (კრუნჩხვები, კოგნიტური დეფიციტები, ჰიდროცეფალია) და სინუსების ჯანმრთელობის უზრუნველსაყოფად.
![]() ყურადღებით! სინუსიტის ინტრაკრანიალური გართულებები სიცოცხლისთვის საშიში გადაუდებელი შემთხვევებია. სიმპტომები, როგორიცაა ძლიერი თავის ტკივილი, მაღალი ცხელება, შეცვლილი ფსიქიკური სტატუსი, კრუნჩხვები, კეროვანი ნევროლოგიური დეფიციტები, ან თვალის მნიშვნელოვანი შეშუპება/მხედველობის ცვლილებები სინუსიტის კონტექსტში მოითხოვს დაუყოვნებლივ გადაუდებელ სამედიცინო შეფასებას. სწრაფი დიაგნოზი და აგრესიული კომბინირებული სამედიცინო და ქირურგიული მკურნალობა გადამწყვეტია გადარჩენისთვის და მუდმივი ინვალიდობის მინიმიზაციისთვის.
ყურადღებით! სინუსიტის ინტრაკრანიალური გართულებები სიცოცხლისთვის საშიში გადაუდებელი შემთხვევებია. სიმპტომები, როგორიცაა ძლიერი თავის ტკივილი, მაღალი ცხელება, შეცვლილი ფსიქიკური სტატუსი, კრუნჩხვები, კეროვანი ნევროლოგიური დეფიციტები, ან თვალის მნიშვნელოვანი შეშუპება/მხედველობის ცვლილებები სინუსიტის კონტექსტში მოითხოვს დაუყოვნებლივ გადაუდებელ სამედიცინო შეფასებას. სწრაფი დიაგნოზი და აგრესიული კომბინირებული სამედიცინო და ქირურგიული მკურნალობა გადამწყვეტია გადარჩენისთვის და მუდმივი ინვალიდობის მინიმიზაციისთვის.
ლიტერატურა
- Clayman GL, Adams GL, Paugh DR, Koopmann CF Jr. Intracranial complications of paranasal sinusitis: a combined institutional review. Laryngoscope. 1991;101(3):234-9. doi: 10.1288/00005537-199103000-00005
- Jones NS, Walker JL, Bassi S, Jones T, Punt J. The intracranial complications of rhinosinusitis: can they be prevented? Laryngoscope. 2002;112(1):59-63. doi: 10.1097/00005537-200201000-00011
- Bayonne E, Kania R, Tran P, Huy B, Herman P. Intracranial complications of rhinosinusitis. A review, typical imaging data and algorithm of management. Rhinology. 2009;47(1):59-65. doi: 10.4193/Rhin08.123
- Singh DC, et al. Intracranial Complications of Rhinosinusitis: Experience at a Tertiary Care Center in North India. Indian J Otolaryngol Head Neck Surg. 2021;73(1):84-90. doi: 10.1007/s12070-020-02123-1
- Yousem DM, Grossman RI. Neuroradiology: The Requisites. 4th ed. Elsevier; 2016.
- Chapter 91: Brain Abscess and Other Parameningeal Infections. In: Bennett JE, Dolin R, Blaser MJ, eds. Mandell, Douglas, and Bennett's Principles and Practice of Infectious Diseases. 9th ed. Elsevier; 2020.
- Ratsep T, et al. Seizures and antiseizure prophylaxis after penetrating brain injury. J Neurosurg. 2009;110(1):123-7. doi: 10.3171/2008.3.17491
- Canhão P, et al; ISCVT Investigators. Causes and predictors of death in cerebral venous thrombosis. Stroke. 2005;36(8):1720-5. doi: 10.1161/01.STR.0000173152.84438.1c
- Osborn AG, Salzman KL, Jhaveri MD, et al. Osborn's Brain. 2nd ed. Elsevier; 2018.
- Wald ER, et al. Clinical practice guideline for the diagnosis and management of acute bacterial sinusitis in children aged 1 to 18 years. Pediatrics. 2013;132(1):e262-80. doi: 10.1542/peds.2013-1071
- Pushker N, et al. Role of Corticosteroids in the Management of Orbital Cellulitis. Indian J Ophthalmol. 2013;61(11):629-633. doi: 10.4103/0301-4738.123133
- Garcia GH, et al. Criteria for surgical intervention in pediatric orbital cellulitis. J AAPOS. 2009;13(4):399-403. doi: 10.1016/j.jaapos.2009.02.013
- Chow AW, et al. IDSA clinical practice guideline for acute bacterial rhinosinusitis in children and adults. Clin Infect Dis. 2012;54(8):e72-e112. doi: 10.1093/cid/cis370
იხილეთ აგრეთვე
- ანატომია - თავის ტვინი და პერიფერიული ნერვები
- ეოზინოფილური გრანულომა, ლანგერჰანსის უჯრედების ჰისტიოციტოზი, ენებერის ფისტულური სიმპტომი
- თავის ტვინის 3 პარკუჭის კოლოიდური კისტა
- თავის ტვინის ენცეფალოპათია
- თავის ტკივილი, შაკიკი
- თავის ტვინის ინფექციური დაავადებები:
- თავის ტვინის ნახევარსფეროები და ნათხემი აბსცესი
- თავის ტვინის სუბდურული აბსცესი
- თავის ტვინის ეპიდურალური აბსცესი
- თავის ტვინის ჩირქოვანი ოტოგენური მენინგიტი
- ცხვირის ღრუს და მისი დამატებითი წიაღების ანთებითი დაავადებების შიდა ქალას გართულებები
- ცხვირის ღრუს და წიაღების დაავადებების თვალბუდის გართულებები
- ყურის დაავადებების (ოტიტის) შიდა ქალას გართულებები
- კორტიკობაზალური განგლიური დეგენერაცია (თავის ტვინის შეზღუდული ატროფია)
- პარკინსონის დაავადება, პარკინსონიზმი
- სპონტანური კრანიალური ლიკვორეა
- ქალა-ტვინის ტრავმა, თავის ტვინის შერყევა, ტრავმული შეშუპება, კეროვანი და დიფუზური ტრავმა
- შიდა ქალის წნევა და ჰიდროცეფალია
- ცერებრალური და სპინალური არაქნოიდიტი
- ჰიპოფიზის მიკროადენომა, მაკროადენომა და არაფუნქციონირებადი ადენომა (NFPAs), ჰიპერპროლაქტინემიის სინდრომი