თავის ტვინის მე-3 პარკუჭის კოლოიდური კისტა
მესამე პარკუჭის კოლოიდური კისტა: მიმოხილვა
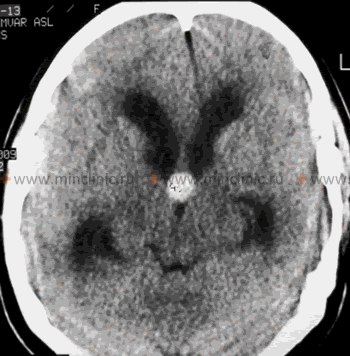
თავის ტვინის მე-3 პარკუჭის კოლოიდური კისტა არის კონკრეტული ტიპის არასიმსივნური (კეთილთვისებიანი), ეპითელიუმით ამოფენილი, სითხით სავსე ტომარა, რომელიც გვხვდება თითქმის ექსკლუზიურად თავის ტვინის პარკუჭოვანი სისტემის დამახასიათებელ ლოკაციაზე. ეს კისტები წარმოადგენენ ყველა პირველადი ინტრაკრანიალური სიმსივნის დაახლოებით 0.5-2 პროცენტს და ინტრავენტრიკულური მასების 15-20 პროცენტს [1, 2]. მიუხედავად იმისა, რომ ჰისტოლოგიურად კეთილთვისებიანია (ჯანმო-ს I ხარისხი), რაც ნიშნავს, რომ ისინი არ იჭრებიან მიმდებარე ქსოვილში და არ აძლევენ მეტასტაზებს, მათმა კრიტიკულმა მდებარეობამ შეიძლება გამოიწვიოს სერიოზული, სიცოცხლისთვის საშიში გართულებებიც კი თავ-ზურგ-ტვინის სითხის (ლიკვორის) გზების ობსტრუქციის (დაბლოკვის) გამო. ისინი ყველაზე ხშირად დიაგნოსტირდება მოზრდილებში, ტიპიურად 20-დან 50 წლამდე ასაკში (პიკი მე-3-მე-4 დეკადაში), თუმცა შეიძლება აღმოჩნდეს შემთხვევით ან გამოვლინდეს სიმპტომატურად ნებისმიერ ასაკში.
კოლოიდური კისტები ზოგადად მიჩნეულია თანდაყოლილად, რაც ნიშნავს, რომ სავარაუდოდ დაბადებიდანვე არსებობს, თუმცა დროთა განმავლობაში შეიძლება ნელა გაიზარდოს. მათი წარმოშობა სადავოა, მაგრამ ითვლება, რომ დაკავშირებულია პრიმიტიული ნეიროეპითელიუმის არანორმალურ დახვევასთან განვითარების პროცესში, შესაძლოა წარმოშობილი იყოს პარაფიზის (ემბრიონული სტრუქტურა შუამდებარე ტვინის სახურავთან ახლოს) ნარჩენებიდან ან არასწორად განლაგებული ენდოდერმული უჯრედებიდან [3]. დაფიქსირებულია ოჯახური შემთხვევები, რაც მიუთითებს პოტენციურ, თუმცა იშვიათ, აუტოსომურ-დომინანტურ მემკვიდრეობითობის პატერნზე ზოგიერთ ოჯახში [4].
პათოლოგიურად, კოლოიდური კისტა შედგება თხელი, ფიბროზული გარე კაფსულისგან, რომელიც შიგნიდან ამოფენილია ეპითელური უჯრედების ერთი შრით (მერყეობს მარტივი კუბურიდან სვეტისებრამდე, ზოგჯერ წამწამოვანი ან ლორწოს გამომყოფი) [5]. ეს უჯრედები გამოყოფენ კისტის შიგთავსს: ტიპიურად სქელ, ბლანტ, ჟელატინისებრ, ცილოვან მასალას, რომელიც მდიდარია მუცინითა და გლიკოპროტეინებით, ზოგჯერ შეიცავს ძველი სისხლის დაშლის პროდუქტებს (ჰემოსიდერინს), ქოლესტერინის კრისტალებს ან უჯრედულ ნარჩენებს. ეს მკვრივი, ცილებით მდიდარი შემცველობა ძირითადად განაპირობებს მის დამახასიათებელ ჰიპერდენსიურ იერსახეს კტ-ზე და ხშირად ჰიპერინტენსიურ სიგნალს T1-აწონილ მრტ-ზე. კისტის დამახასიათებელი ლოკალიზაციაა მესამე პარკუჭის წინა-ზედა ნაწილში, მიმაგრებული სახურავზე (tela choroidea/სისხლძარღვოვანი წნული) და სტრატეგიულად განლაგებულია მონროს ხვრელებთან ახლოს ან უშუალოდ მათში – ვიწრო არხებში, რომლებიც აკავშირებენ თითოეულ გვერდით პარკუჭს მესამე პარკუჭთან.
ეს ზუსტი ლოკალიზაცია კრიტიკულია, რადგან შედარებით მცირე კისტებსაც კი (ხშირად 1-2 სმ) შეუძლიათ იმოქმედონ როგორც ბურთულოვანმა სარქველმა, პერიოდულად ან მთლიანად დაბლოკონ თავ-ზურგ-ტვინის სითხის (ლიკვორის) დინება ერთი ან ორივე გვერდითი პარკუჭიდან მესამე პარკუჭში, რაც იწვევს ობსტრუქციულ ჰიდროცეფალიას და გაზრდილ ქალასშიდა წნევას (ICP).
კოლოიდური კისტის სიმპტომები
ბევრი კოლოიდური კისტა (~50% ან მეტი ზოგიერთ სერიაში) შემთხვევით აღმოჩნდება თავის ტვინის ვიზუალიზაციისას სხვა მიზეზების გამო და მთელი ცხოვრების განმავლობაში უსიმპტომოდ რჩება [6]. თუმცა, როდესაც სიმპტომები ვლინდება, ისინი უპირველესად დაკავშირებულია ლიკვორის დინების პერიოდულ ან მუდმივ ობსტრუქციასთან მონროს ხვრელებში, რაც იწვევს ჰიდროცეფალიას და გაზრდილი ქალასშიდა წნევის (ICP) ნიშნებს/სიმპტომებს.
ყველაზე გავრცელებული საწყისი სიმპტომია **თავის ტკივილი** (სიმპტომატური შემთხვევების ~60-70%) [7]. ეს თავის ტკივილი ხშირად აღიწერება როგორც:
- ძლიერი და ეპიზოდური და არა მუდმივი საწყის ეტაპზე.
- ზოგჯერ პოზიციური (დამახასიათებლად უარესდება ზურგზე წოლისას ან თავის კონკრეტული მოძრაობებისას, რამაც შეიძლება გამოიწვიოს კისტის გადაადგილება და ლიკვორის დინების მწვავედ დაბლოკვა, თუმცა პოზიციური თავის ტკივილი ყოველთვის არ აღინიშნება).
- ზოგჯერ მოულოდნელი და უკიდურესად ძლიერი ("მეხის დაცემის მსგავსი თავის ტკივილი"), რომელიც ბაძავს სუბარაქნოიდულ სისხლჩაქცევას, რაც პოტენციურად მწვავე ბლოკირებით არის გამოწვეული.
- შეიძლება ასოცირებული იყოს გულისრევასთან და ღებინებასთან, რომლებიც ასევე წარმოადგენს მომატებული ICP-ის კლასიკურ ნიშნებს.
სხვა პოტენციური ნევროლოგიური სიმპტომები, რომლებიც დაკავშირებულია ჰიდროცეფალიასთან ან პირდაპირ წნევის ეფექტებთან, მოიცავს:
- მხედველობის დარღვევები: ბუნდოვანი მხედველობა, გარდამავალი ვიზუალური დაბნელება (ხანმოკლე დაბნელება/სიბრმავე) ან ორმაგი მხედველობა (დიპლოპია მომატებული ICP-ით გამოწვეული VI კრანიალური ნერვის პარეზის გამო). პაპილედემა (მხედველობის ნერვის დისკის შეშუპება, რომელიც ჩანს ფუნდუსკოპიით) არის მუდმივად მაღალი ICP-ის მთავარი ნიშანი და, მკურნალობის გარეშე, შეიძლება გამოიწვიოს მეორადი ოპტიკური ატროფია და მხედველობის მუდმივი დაკარგვა.
- სიარულის დარღვევა: სიარულის გაძნელება, არასტაბილურობა, დისბალანსი ან ატაქსია. კლასიკური ტრიადის ნაწილი (დემენციასთან და შეუკავებლობასთან ერთად), რომელიც გვხვდება ნორმალური წნევის ჰიდროცეფალიის დროს, რაც ზოგჯერ შეიძლება მიბაძოს ან გამოიწვიოს ქრონიკულმა ნაწილობრივმა ობსტრუქციამ.
- კოგნიტური ცვლილებები: მეხსიერების დაქვეითება (განსაკუთრებით ხანმოკლე მეხსიერების, რაც პოტენციურად დაკავშირებულია თაღზე ზეწოლასთან, რომელიც მონროს ხვრელებთან ახლოს გადის), კონცენტრაციის დაქვეითება, დაბნეულობა, პიროვნების ცვლილებები, აპათია, ლეთარგია ან შეცვლილი ფსიქიკური სტატუსი.
- გულისრევა და ღებინება: უპირველესად განპირობებულია მომატებული ICP-ით.
- თავბრუსხვევა ან ვერტიგო.
- კრუნჩხვები: იშვიათია, მაგრამ შეიძლება მოხდეს, სავარაუდოდ წნევის ეფექტების ან ჰიდროცეფალიის გამო.
- უეცარი "ვარდნის შეტევები" (Drop attacks): იშვიათი, მაგრამ აღიარებული ეპიზოდები პოსტურალური ტონუსის უეცარი დაკარგვით, რაც იწვევს დაცემას გონების დაკარგვის გარეშე, პოტენციურად დაკავშირებული მწვავე ჰიდროცეფალიასთან, რომელიც იწვევს ტვინის ღეროს გარდამავალ დისფუნქციას.
- ჰიპოთალამუსის დისფუნქციის სიმპტომები: ძალიან იშვიათია, მოითხოვს დიდ კისტებს, რომლებიც აწვებიან ქვემოთ; შეიძლება მოიცავდეს ენდოკრინულ ცვლილებებს ან ვეგეტატიურ დარღვევებს.
ყველაზე საშიში გართულებაა მწვავე ობსტრუქციული ჰიდროცეფალია. ეს შეიძლება მოხდეს მოულოდნელად და არაპროგნოზირებადად, თუ კისტა მთლიანად დაბლოკავს მონროს ორივე ხვრელს ("ბურთულოვანი სარქველის მექანიზმი"). ეს წარმოადგენს ნევროლოგიურ გადაუდებელ მდგომარეობას, რომელიც ვლინდება უეცარი ძლიერი თავის ტკივილით, ძლიერი ღებინებით, ცნობიერების დონის სწრაფი დაქვეითებით (სტუპორი, კომა), პოტენციური გუგის გაფართოებით (III კრანიალური ნერვის კომპრესია თიაქრისგან), პათოლოგიური პოზით, ბრადიკარდიით, ჰიპერტენზიით (კუშინგის პასუხი) და ტვინის თიაქრის მნიშვნელოვანი რისკით (მაგ., ტრანსტენტორიალური თიაქარი ტვინის ღეროს კომპრესიით). იშვიათ შემთხვევებში (სიმპტომატური შემთხვევების ~3-11% ძველ სერიებში), ამ მწვავე ობსტრუქციამ შეიძლება გამოიწვიოს უეცარი სიკვდილი, სავარაუდოდ ტვინის ღეროს მწვავე კომპრესიის გამო, რაც გავლენას ახდენს სასიცოცხლო კარდიორესპირატორულ ცენტრებზე, ან შესაძლოა უშუალო ზეწოლით ჰიპოთალამუსის ცენტრებზე [8, 9].
კოლოიდური კისტის დიფერენციალური დიაგნოზი
მიუხედავად იმისა, რომ კოლოიდურ კისტებს აქვთ ძალზე დამახასიათებელი ლოკალიზაცია (მესამე პარკუჭის წინა სახურავი მონროს ხვრელებთან) და ხშირად ტიპიური ვიზუალიზაციის მახასიათებლები, სხვა დაზიანებებიც შეიძლება ზოგჯერ შეგვხვდეს ამ რეგიონში, რაც მოითხოვს მათ განხილვას დიფერენციალურ დიაგნოზში, განსაკუთრებით თუ ვიზუალიზაცია ატიპიურია.
წინა მესამე პარკუჭის / მონროს ხვრელის დაზიანებების დიფერენციალური დიაგნოზი
| მდგომარეობა | ძირითადი მახასიათებლები / განმასხვავებელი ნიშნები | ტიპიური ვიზუალიზაციის აღმოჩენები (მრტ, თუ სხვაგვარად არ არის მითითებული) |
|---|---|---|
| კოლოიდური კისტა | კლასიკური ლოკალიზაცია (მე-3 პარკუჭის წინა სახურავი მონროს ხვრელთან). ძირითადად მოზრდილები (20-50). წყვეტილი ჰიდროცეფალიის სიმპტომები (თავის ტკივილი +/- პოზიციური). კეთილთვისებიანი. | კარგად განსაზღვრული, მრგვალი. ხშირად ჰიპერდენსიური კტ-ზე. მრტ: T1 ჰიპერინტენსიური (~60-70%), T2 ცვალებადი (ხშირად ჰიპოინტენსიური). არ აღინიშნება მნიშვნელოვანი კონტრასტირება. არ არის შეზღუდული დიფუზია. +/- ჰიდროცეფალია. |
| სისხლძარღვოვანი წნულის პაპილომა/კარცინომა | წარმოიქმნება სისხლძარღვოვანი წნულიდან. პაპილომა (WHO I) უფრო ხშირია ბავშვებში (გვერდითი პარკუჭის სამკუთხედი); კარცინომა (WHO III) უფრო იშვიათია. შეიძლება მოხდეს მე-3 პარკუჭში. ხშირად იწვევს ჰიდროცეფალიას (ჭარბი წარმოქმნა ან ობსტრუქცია). | წილოვანი, "მტევნისებრი" ინტრავენტრიკულური მასა. T1 იზო/ჰიპო, T2 იზო/ჰიპერ. ინტენსიური, ხშირად ჰომოგენური კონტრასტირება. კალციფიკაცია/სისხლჩაქცევა შესაძლებელია. |
| სუბეპენდიმომა | კეთილთვისებიანი (WHO I), ნელა მზარდი გლიალური სიმსივნე სუბეპენდიმური ზონიდან. ხშირად ხანდაზმულებში (>40). ხშირია მონროს ხვრელთან ახლოს (ასევე მე-4 პარკუჭში). ხშირად შემთხვევითია ან იწვევს ჰიდროცეფალიას, თუ დიდია. | წილოვანი ინტრავენტრიკულური მასა, ხშირად მიმაგრებულია გამჭვირვალე ძგიდეზე/კედელზე. T1 ჰიპო/იზო, T2 მკვეთრად ჰიპერინტენსიური. ტიპიურად მინიმალური ან არავითარი კონტრასტირება. მცირე კისტები/კალციფიკაცია/სისხლჩაქცევა შესაძლებელია. |
| ცენტრალური ნეიროციტომა | იშვიათი ნეირონული სიმსივნე (WHO II). ახალგაზრდები (20-40 წელი). ჩვეულებრივ გვერდითი პარკუჭი მონროს ხვრელთან ახლოს, ხშირად მიმაგრებულია გამჭვირვალე ძგიდეზე, შეიძლება მოიცავდეს/გავრცელდეს მე-3 პარკუჭში. ჰიდროცეფალია ხშირია. | ხშირად წილოვანი ინტრავენტრიკულური მასა კისტოზური კომპონენტებით ("ბუშტუკოვანი" იერსახე). T1 იზო, T2 იზო/ჰიპერ. ზომიერი, ხშირად ჰეტეროგენული კონტრასტირება. კალციფიკაცია ხშირია (~50%). |
| სუბეპენდიმური გიგანტურუჯრედოვანი ასტროციტომა (SEGA) | კეთილთვისებიანი სიმსივნე (WHO I), პათოგნომონური ტუბეროზული სკლეროზის კომპლექსისთვის (TSC). ბავშვები/ახალგაზრდები. წარმოიქმნება მონროს ხვრელთან ახლოს პარკუჭის კედლიდან. პროგრესირებადი ჰიდროცეფალია ხშირი პრეზენტაციაა. | კარგად განსაზღვრული მასა მონროს ხვრელთან, ხშირად >1სმ. T1 იზო/ჰიპო, T2 იზო/ჰიპერ (ცვალებადი). ინტენსიური კონტრასტირება კონტრასტის შემდეგ. კალციფიკაცია ხშირია. მოძებნეთ TSC-ის სხვა ნიშნები (კორტიკალური ტუბერები, სუბეპენდიმური კვანძები). |
| ინტრავენტრიკულური მენინგიომა | იშვიათი (მენინგიომების <5%). წარმოიქმნება არაქნოიდული ქუდის უჯრედებიდან სისხლძარღვოვან წნულში ან tela choroidea-ში. ჩვეულებრივ გვერდითი პარკუჭის სამკუთხედში, მაგრამ შეიძლება მოხდეს მე-3 პარკუჭში. მოზრდილები, ქ>მ. | კარგად განსაზღვრული, წილოვანი ინტრავენტრიკულური მასა. T1/T2 იზოინტენსიურია რუხ ნივთიერებასთან. ინტენსიური, ჩვეულებრივ ჰომოგენური კონტრასტირება. შეიძლება ჰქონდეს კალციფიკაცია. არ არის კავშირი მაგარ გარსთან. |
| კრანიოფარინგიომა (ინტრავენტრიკულური გავრცელებით) | უპირატესად სუპრასელარული სიმსივნე, მაგრამ ადამანტინომატოზური ტიპი (ბავშვებში) შეიძლება გავრცელდეს ზემოთ მე-3 პარკუჭში. მხედველობის/ენდოკრინული სიმპტომები ხშირია. | კომპლექსური კისტოზური (ხშირად T1 ნათელი ცილის/ქოლესტერინისგან) და მყარი მასა კალციფიკაციით (კტ საუკეთესოა) და კვანძოვანი/რგოლოვანი კონტრასტირებით. ეპიცენტრი ჩვეულებრივ სუპრასელარულია. |
| ეპიდერმოიდული კისტა | თანდაყოლილი ინკლუზიური კისტა, რომელიც შეიცავს კერატინის ნარჩენებს. იშვიათია მე-3 პარკუჭში, უფრო ხშირია CPA/სუპრასელარულ რეგიონში. ნელა მზარდი. | წილოვანი მასა, იჭრება ლიკვორის სივრცეებში. T1 ჰიპო, T2/FLAIR ჰიპერ (ლიკვორის მსგავსი, მაგრამ ოდნავ "ჭუჭყიანი"). შეზღუდული დიფუზია (DWI ნათელი, ADC მუქი) არის საკვანძო დიაგნოსტიკური თვისება. მინიმალური/არავითარი კონტრასტირება (თხელი რგოლი შესაძლებელია). |
| ძირითადი არტერიის (a. basilaris) წვერის ანევრიზმა | დიდი ანევრიზმა ძირითადი არტერიის ზედა ნაწილში შეიძლება ამოიბურცოს ზემოთ ინტერპედუნკულარულ ცისტერნაში/მე-3 პარკუჭის ფსკერზე. სუბარაქნოიდული სისხლჩაქცევის (SAH) რისკი. | მრტ-მ შეიძლება აჩვენოს ნაკადის სიცარიელე, კომპლექსური სიგნალი თრომბით. MRA/CTA/DSA ადასტურებს სისხლძარღვოვან ბუნებას და განსაზღვრავს ანევრიზმის ანატომიას. |
| ნეიროცისტიცერკოზი (ინტრავენტრიკულური) | პარაზიტული კისტა (Taenia solium თასმისებური ჭიის ლარვული სტადია). შეიძლება ჩერდებოდეს თავისუფლად ან მიმაგრებული მე-3 პარკუჭში (ან მე-4/გვერდით პარკუჭში), იწვევს ობსტრუქციულ ჰიდროცეფალიას. ენდემური არეალის ისტორია რელევანტურია. | იერსახე იცვლება სტადიის მიხედვით. ვეზიკულური სტადია: თხელკედლიანი კისტა, ლიკვორის სიგნალი, ხშირად შეიცავს მცირე კონტრასტირებად სკოლექსს (წერტილი), მინიმალური/არავითარი კედლის კონტრასტირება. დეგენერაციული სტადიები (კოლოიდური, გრანულარული) აჩვენებს რგოლოვან კონტრასტირებას და შეშუპებას. |
| არაქნოიდული კისტა (სუპრასელარული, ვრცელდება მე-3 პარკუჭში) | თანდაყოლილი ლიკვორით სავსე კისტა. შეიძლება მოხდეს სუპრასელარულ ცისტერნაში და გავრცელდეს ზემოთ, პოტენციურად დაბლოკოს ხვრელები. ჩვეულებრივ უსიმპტომოა, თუ დიდი არ არის. | კარგად განსაზღვრული კისტა, რომელიც მიჰყვება ლიკვორის სიგნალის ინტენსივობას ყველა მიმდევრობაზე (T1 დაბალი, T2 მაღალი, FLAIR დათრგუნული). თხელი, შეუმჩნეველი კედელი, არ კონტრასტდება, არ არის შეზღუდული დიფუზია. აადგილებს მიმდებარე სტრუქტურებს. |
ვიზუალიზაციის მახასიათებლების (ზუსტი ლოკალიზაცია, ფორმა, სიგნალის ინტენსივობა სხვადასხვა მრტ მიმდევრობებზე - განსაკუთრებით T1 კონტრასტამდე, T2, FLAIR, DWI, კონტრასტირების არსებობა/პატერნი) ყურადღებიანი ანალიზი კლინიკურ სურათთან და პაციენტის დემოგრაფიულ მონაცემებთან ერთად, როგორც წესი, იძლევა კოლოიდური კისტების ამ სხვა შესაძლებლობებისგან სანდო დიფერენცირების საშუალებას.
კოლოიდური კისტის დიაგნოსტიკა
ნეიროვიზუალიზაცია წარმოადგენს კოლოიდური კისტების დიაგნოსტიკის ქვაკუთხედს. ამ კისტებს აქვთ დამახასიათებელი ნიშნები როგორც კტ-ზე, ასევე მრტ-ზე, რაც ჩვეულებრივ სანდო დიაგნოზის დასმის საშუალებას იძლევა.
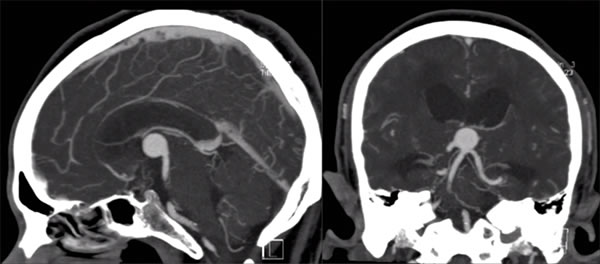
- კომპიუტერული ტომოგრაფია (კტ): არაკონტრასტულ კტ სკანირებაზე, კოლოიდური კისტები ტიპიურად ჩნდებიან, როგორც კარგად შემოსაზღვრული, მრგვალი ან ოვალური მასები, რომლებიც მდებარეობს კლასიკურ პოზიციაზე წინა მესამე პარკუჭში მონროს ხვრელებთან. ისინი დამახასიათებლად ჰიპერდენსიურია (უფრო ნათელი ჩანს ვიდრე მიმდებარე ტვინის ქსოვილი) შემთხვევების დაახლოებით ორ მესამედში მათი მაღალი ცილოვანი და ქოლესტერინის შემცველობის გამო [1]. დანარჩენ მესამედში ისინი შეიძლება იყოს იზოდენსიური ან, იშვიათად, ჰიპოდენსიური ტვინთან მიმართებაში. კალციფიკაცია კისტის შიგნით იშვიათია. კონტრასტის შეყვანის შემდეგ, ჩვეულებრივ არ აღინიშნება თავად კისტის მნიშვნელოვანი კონტრასტირება, თუმცა ზოგჯერ ჩანს გადაადგილებული სისხლძარღვოვანი წნულის ან შეკუმშული კაფსულის თხელი, სუსტი რგოლოვანი კონტრასტირება. კტ ადვილად ავლენს ასოცირებული ჰიდროცეფალიის (გვერდითი პარკუჭების გადიდების) არსებობასა და ხარისხს.
- მაგნიტურ-რეზონანსული ტომოგრაფია (მრტ): მრტ უზრუნველყოფს რბილი ქსოვილების უკეთეს დეტალიზაციას და ითვლება სასურველ მოდალობად კოლოიდური კისტებისა და მათი ურთიერთობის დასახასიათებლად მეზობელ სტრუქტურებთან [10]. სიგნალის მახასიათებლები შეიძლება განსხვავდებოდეს კისტის შიგთავსის სპეციფიკური შემადგენლობის მიხედვით (ჰიდრატაციის მდგომარეობა, ცილის, ქოლესტერინის, პარამაგნიტური იონების, როგორიცაა მანგანუმი, კონცენტრაცია):
- T1-აწონილი გამოსახულებები: ყველაზე ხშირად ჩნდება ჰიპერინტენსიურად (ნათლად) ტვინის პარენქიმასთან მიმართებაში (შემთხვევების ~60-70%), რაც მთავარი განმასხვავებელი ნიშანია. თუმცა, ისინი ასევე შეიძლება იყოს იზოინტენსიური ან ჰიპოინტენსიური, განსაკუთრებით თუ ნაკლებად ცილოვანია.
- T2-აწონილი გამოსახულებები: სიგნალის ინტენსივობა ძალზე ცვალებადია და ნაკლებად პროგნოზირებადი. ბევრი მათგანი ჰიპოინტენსიურია (მუქი) ტვინის ქსოვილთან და ლიკვორთან მიმართებაში, რაც სავარაუდოდ განპირობებულია შიგთავსის სქელი, ჟელატინისებრი ბუნებით. თუმცა, ისინი ასევე შეიძლება იყოს იზოინტენსიური ან ჰიპერინტენსიური (ნათელი). ამ ცვალებადობამ ზოგჯერ შეიძლება გაართულოს დიაგნოსტიკა მხოლოდ T2-ზე დაყრდნობით.
- FLAIR გამოსახულებები: სიგნალი ასევე ცვალებადია, ხშირად იმეორებს T2 ინტენსივობას, მაგრამ თრგუნავს მიმდებარე ლიკვორის სიგნალს. FLAIR შესანიშნავია დახვეწილი პერივენტრიკულური შეშუპების ვიზუალიზაციისთვის (ნათელი სიგნალი პარკუჭების მიმდებარედ), რაც მიუთითებს ტრანსეპენდიმალურ ლიკვორის ნაკადზე მწვავე ან ქვემწვავე ჰიდროცეფალიის დროს.
- დიფუზიურ-აწონილი ვიზუალიზაცია (DWI): კოლოიდური კისტები ტიპიურად არ აჩვენებენ შეზღუდულ დიფუზიას (ანუ, ისინი არ არიან ნათელი DWI-ზე და არ არიან მუქი ADC რუკებზე), რაც ეხმარება მათ დიფერენცირებაში იმ დაზიანებებისგან, რომლებიც შეიცავენ უაღრესად უჯრედულ მასალას ან ბლანტ ჩირქს, როგორიცაა ეპიდერმოიდული კისტები ან აბსცესები.
- კონტრასტირება (გადოლინიუმი): თავად კოლოიდური კისტები ავასკულარულია და ზოგადად შიგნიდან არ კონტრასტდება. ზოგჯერ შეიძლება შეინიშნებოდეს თხელი, გლუვი პერიფერიული კონტრასტირებადი რგოლი, რომელიც სავარაუდოდ წარმოადგენს შეკუმშულ, კონტრასტირებად სისხლძარღვოვან წნულს ან თხელ რეაქტიულ ფიბროზულ კაფსულას, მაგრამ გამოხატულმა ან კვანძოვანმა კონტრასტირებამ ეჭვი უნდა გააჩინოს ალტერნატიულ დიაგნოზზე [11].
- ცერებრალური ანგიოგრაფია (CTA/MRA/DSA): ზოგადად არ არის საჭირო ტიპიური კოლოიდური კისტების დიაგნოსტიკისთვის, მაგრამ შეიძლება განიხილებოდეს სისხლძარღვოვანი დაზიანებების გამოსარიცხად, როგორიცაა ძირითადი არტერიის (ბაზილარული) წვერის ანევრიზმა, თუ ვიზუალიზაციის იერსახე სტანდარტულ კტ/მრტ-ზე ატიპიური ან არადამაჯერებელია.
კლასიკური ლოკალიზაციის (შუა ხაზი, წინა მესამე პარკუჭის სახურავი მონროს ხვრელებთან), ტიპიური ჰიპერდენსიურობის არაკონტრასტულ კტ-ზე, მრტ-ზე დამახასიათებელი სიგნალის ინტენსივობების (ხშირად T1 ნათელი, T2 მუქი/ცვალებადი, არაკონტრასტირებადი, დიფუზიის შეზღუდვის გარეშე) და ასოცირებული ჰიდროცეფალიის არსებობის კომბინაცია, როგორც წესი, კოლოიდური კისტის მაღალი სანდოობის რადიოლოგიური დიაგნოზის დასმის საშუალებას იძლევა.
კოლოიდური კისტის მკურნალობა
კოლოიდური კისტის მართვის სტრატეგია უპირველესად დამოკიდებულია სიმპტომების არსებობასა და სიმძიმეზე, კისტის ზომაზე, ასოცირებული ჰიდროცეფალიის ხარისხზე და პაციენტის სპეციფიკურ ფაქტორებზე, როგორიცაა ასაკი და საერთო ჯანმრთელობა. მკურნალობის ვარიანტები მერყეობს დაკვირვებიდან ქირურგიულ ჩარევამდე [12].
- უსიმპტომო კისტები: მცირე (< 1.0 სმ), შემთხვევით აღმოჩენილი კოლოიდური კისტები ჰიდროცეფალიის ნიშნების გარეშე შეიძლება იმართოს კონსერვატიულად სერიული ნეიროვიზუალიზაციით (უპირატესობა ენიჭება მრტ-ს) სტაბილურობის მონიტორინგისთვის, ტიპიურად ყოველ 6-12 თვეში თავდაპირველად, შემდეგ უფრო იშვიათად, თუ სტაბილურია [7, 6]. თუმცა, უეცარი ნევროლოგიური გაუარესების ან სიკვდილის მცირე, მაგრამ რეალური რისკის გამო (მსჯელობენ ~0-1% წელიწადში რისკზე) ადრე უსიმპტომო კისტების შემთხვევაშიც კი, ზოგიერთი ცენტრი მხარს უჭერს პროფილაქტიკურ ქირურგიულ რეზექციას, განსაკუთრებით თუ კისტა უფრო დიდია (მაგ., >1.0-1.5 სმ) ან თუ პაციენტი ახალგაზრდაა და აქვს სიცოცხლის ხანგრძლივი ხანგრძლივობა. უსიმპტომო კისტების ოპტიმალური მართვა რჩება სადებატო და გადაწყვეტილება მოითხოვს ფრთხილ განხილვას პაციენტსა და ნეიროქირურგიულ გუნდს შორის რისკებსა და სარგებელთან დაკავშირებით [13].
- სიმპტომატური კისტები: პაციენტები, რომლებსაც აღენიშნებათ სიმპტომები, რომლებიც აშკარად მიეკუთვნება კოლოიდურ კისტას (მაგ., თავის ტკივილი, რომელიც დამახასიათებელია მომატებული ICP-სთვის, მხედველობის ცვლილებები პაპილედემით, კოგნიტური პრობლემები, დოკუმენტირებული ჰიდროცეფალია), ზოგადად საჭიროებენ საბოლოო მკურნალობას, რაც ტიპიურად ქირურგიული ამოღებაა.
- მწვავე ჰიდროცეფალია: პაციენტები, რომლებიც ვლინდებიან მწვავე ობსტრუქციული ჰიდროცეფალიით და სწრაფი ნევროლოგიური გაუარესებით, საჭიროებენ გადაუდებელ მართვას. ეს ჩვეულებრივ მოიცავს გარე პარკუჭოვანი დრენაჟის (EVD) დაუყოვნებლივ განთავსებას სახიფათოდ მაღალი ინტრაკრანიალური წნევის მოსახსნელად ლიკვორის გარედან დრენირებით. პაციენტის სტაბილიზაციის შემდეგ, კისტის საბოლოო ამოღება ტიპიურად ტარდება გადაუდებლად ან ნახევრად გადაუდებლად.
კოლოიდური კისტების ნეიროქირურგიული მკურნალობის ვარიანტები:
- ენდოსკოპიური რეზექცია: ეს ხშირად განიხილება როგორც პირველი რიგის მინიმალურად ინვაზიური მიდგომა დღესდღეობით ბევრი კოლოიდური კისტისთვის[14]. სრულდება მცირე ბურღის ხვრელისა და ტრაექტორიის მეშვეობით გვერდით პარკუჭში, ენდოსკოპი (თხელი მილი კამერით და სამუშაო არხებით) შედის მონროს ხვრელამდე. ენდოსკოპის მეშვეობით გავლილი ინსტრუმენტები გამოიყენება კისტის კედლის გასახსნელად, სქელი შიგთავსის ასასპირაციოდ და შემდეგ კისტის კედლის ნარჩენების მოსაშორებლად ან კოაგულაციისთვის. უპირატესობები მოიცავს უფრო მცირე განაკვეთს, ტვინის ნაკლებ რეტრაქციას, პოტენციურად უფრო ხანმოკლე საავადმყოფოში ყოფნას და ეფექტურობას ჰიდროცეფალიის შემსუბუქებაში. კისტის კედლის სრული მოცილება ზოგჯერ შეიძლება რთული იყოს ენდოსკოპიურად, რაც იწვევს რეციდივის მცირე რისკს, თუმცა გამოცდილი ქირურგების შემთხვევაში მაჩვენებლები ზოგადად დაბალია.
- მიკროქირურგიული რეზექცია (ღია კრანიოტომია): ეს გულისხმობს ფორმალურ კრანიოტომიას (თავის ქალას გახსნას) მესამე პარკუჭთან მისასვლელად. გავრცელებული მიდგომები მოიცავს:
- ნახევარსფეროთაშორისი ტრანსკალოზური მიდგომა: მესამე პარკუჭის სახურავთან წვდომა კორძიანი სხეულის (ბოჭკოები, რომლებიც აკავშირებენ ტვინის ორ ნახევარსფეროს) შუა ხაზზე ფრთხილად გაყოფით. უზრუნველყოფს კისტის, თაღების და შიდა ცერებრალური ვენების ფართო ვიზუალიზაციას, რაც ხელს უწყობს კისტისა და მისი კედლის სრულად მოცილებას. ბევრის მიერ ითვლება ოქროს სტანდარტად სრული რეზექციის მისაღწევად, განსაკუთრებით დიდი კისტების შემთხვევაში.
- ტრანსკრანიალური ტრანსკორტიკალური მიდგომა: გვერდითი პარკუჭისკენ წვდომა ცერებრალური ქერქის (ხშირად არადომინანტური შუბლის წილის) მცირე განაკვეთის მეშვეობით და შემდეგ მონროს ხვრელში ნავიგაცია მესამე პარკუჭამდე და კისტამდე მისაღწევად. შეიძლება მოიცავდეს ტვინის ოდნავ მეტ ტრანსგრესიას, ვიდრე ტრანსკალოზური გზა.
- სტერეოტაქსიური ასპირაცია: გამოსახულების მართვის გამოყენება ნემსის კისტაში მოსათავსებლად და მისი შიგთავსის ასასპირაციოდ პირდაპირი ვიზუალიზაციის ან კედლის მოცილების გარეშე. ის ახლა იშვიათად გამოიყენება როგორც პირველადი საბოლოო მკურნალობა რეციდივის ძალიან მაღალი მაჩვენებლების გამო (~50% ან მეტი), რადგან სეკრეტორული ეპითელური გარსი რჩება. ის შეიძლება განიხილებოდეს მხოლოდ როგორც დროებითი ღონისძიება ან პაციენტებში, რომლებიც შეუფერებლად ითვლებიან უფრო საბოლოო ენდოსკოპიური ან ღია ოპერაციისთვის [15].
- ლიკვორის შუნტირება (ვენტრიკულოპერიტონეალური [VP] შუნტი): შუნტის სისტემის მოთავსებამ ზედმეტი ლიკვორის გვერდითი პარკუჭებიდან სხეულის სხვა ღრუში (ჩვეულებრივ პერიტონეუმში) სადრენაჟოდ, შეიძლება ეფექტურად უმკურნალოს კისტით გამოწვეულ ჰიდროცეფალიას. თუმცა, ის არ მიმართავს თავად კისტას და არ აქრობს უეცარი სიკვდილის რისკს კისტის მწვავე გადიდების ან ბლოკირების გამო. შუნტირება ზოგადად დაცულია მხოლოდ იმ პაციენტებისთვის, რომლებიც წარმოადგენენ ცუდ ქირურგიულ კანდიდატებს კისტის რეზექციისთვის, ან როგორც დროებითი ღონისძიება საბოლოო ოპერაციამდე [12].
ქირურგიული რეზექცია, განსაკუთრებით სრული ამოღების მიზნით, ენდოსკოპიური ან მიკროქირურგიული ტექნიკით გამოცდილი ნეიროქირურგების მიერ, გვთავაზობს საუკეთესო შანსს გრძელვადიანი განკურნებისა და სიმპტომების მოგვარებისთვის. სიმპტომების შემსუბუქებისა და ჰიდროცეფალიის მოგვარების წარმატების მაჩვენებლები მაღალია (>90%) გამოცდილ ხელში. თუმცა, ოპერაცია შეიცავს პოტენციურ რისკებს, მათ შორის მიმდებარე კრიტიკული სტრუქტურების დაზიანებას, როგორიცაა თაღები (მეხსიერების სქემები), თალამუსი, ჰიპოთალამუსი, შიდა ცერებრალური ვენები (ვენური ინფარქტის რისკი), ისევე როგორც ზოგად ქირურგიულ რისკებს, როგორიცაა სისხლჩაქცევა, ინფექცია (მენინგიტი, ვენტრიკულიტი), კრუნჩხვები, ან ლიკვორის გაჟონვა. მნიშვნელოვანი გართულებების დაფიქსირებული მაჩვენებლები ზოგადად დაბალია (მაგ., <5-10%) სპეციალიზებულ ცენტრებში [7].
![]() ყურადღებით! კოლოიდურმა კისტებმა, მიუხედავად იმისა, რომ კეთილთვისებიანია, შეიძლება გამოიწვიოს სერიოზული ნევროლოგიური პრობლემები, მათ შორის უეცარი გაუარესება მწვავე ჰიდროცეფალიის გამო. სიმპტომები, როგორიცაა ძლიერი, ეპიზოდური ან პოზიციური თავის ტკივილი, მხედველობის დარღვევები, სიარულის პრობლემები ან უეცარი კოლაფსი, მოითხოვს დაუყოვნებლივ სამედიცინო შეფასებას, ნეიროვიზუალიზაციის ჩათვლით. მართვის გადაწყვეტილებები მიღებული უნდა იყოს გამოცდილ ნეიროქირურგებთან და ნევროლოგებთან კონსულტაციით.
ყურადღებით! კოლოიდურმა კისტებმა, მიუხედავად იმისა, რომ კეთილთვისებიანია, შეიძლება გამოიწვიოს სერიოზული ნევროლოგიური პრობლემები, მათ შორის უეცარი გაუარესება მწვავე ჰიდროცეფალიის გამო. სიმპტომები, როგორიცაა ძლიერი, ეპიზოდური ან პოზიციური თავის ტკივილი, მხედველობის დარღვევები, სიარულის პრობლემები ან უეცარი კოლაფსი, მოითხოვს დაუყოვნებლივ სამედიცინო შეფასებას, ნეიროვიზუალიზაციის ჩათვლით. მართვის გადაწყვეტილებები მიღებული უნდა იყოს გამოცდილ ნეიროქირურგებთან და ნევროლოგებთან კონსულტაციით.
ლიტერატურა
- Melmed S. Pituitary-Tumor Endocrinopathies. N Engl J Med. 2020 Mar 5;382(10):937-950. doi: 10.1056/NEJMra1810772
- Camacho A, et al. Colloid cysts: a review including pathogenesis, pathology, behavior, and treatment. Neurosurg Focus. 2004;17(4):E6. doi: 10.3171/foc.2004.17.4.6
- Lach B, et al. Colloid cyst of the third ventricle. A comparative immunohistochemical study of choroid plexus and ependyma. J Neurosurg. 1993;78(1):101-11. doi: 10.3171/jns.1993.78.1.0101
- Partington MW, et al. Familial colloid cysts of the third ventricle. Am J Med Genet. 1999;85(4):368-74. doi: 10.1002/(sici)1096-8628(19990730)85:43.0.co;2-5
- Ho KL, Garcia JH. Colloid cysts of the third ventricle: ultrastructural features are compatible with endodermal derivation. Acta Neuropathol. 1992;83(6):605-12. doi: 10.1007/BF00296727
- Pollock BE, et al. Natural history of colloid cysts of the third ventricle. J Neurosurg. 1997;87(1):10-14. doi: 10.3171/jns.1997.87.1.0010
- Beaumont TL, et al. Colloid Cysts of the Third Ventricle: A Systematic Review and Meta-Analysis of Treatment Approaches. World Neurosurg. 2016;92:32-42. doi: 10.1016/j.wneu.2016.04.058
- Ryder JW, et al. Sudden deterioration and death in patients with benign tumors of the third ventricle. J Neurosurg. 1986;64(2):216-23. doi: 10.3171/jns.1986.64.2.0216
- Büttner A, et al. Colloid cyst of the third ventricle with sudden death: a forensic autopsy case. J Forensic Sci. 1997;42(3):530-3.
- Armao D, et al. Colloid cyst of the third ventricle: imaging-pathologic correlation. AJNR Am J Neuroradiol. 2000;21(8):1470-7.
- Wilms G, et al. CT and MR imaging of the normal and diseased third ventricle. Eur Radiol. 2001;11(12):2436-44. doi: 10.1007/s003300100943
- Spears J. Colloid Cysts. In: Handbook of Clinical Neurology, Vol 169 (3rd series) Neuro-oncology, Part 1. Elsevier; 2020: 261-271. doi: 10.1016/B978-0-12-822198-3.00048-7
- Nakaji P, et al. Natural history and surgical management of colloid cysts of the third ventricle. Neurosurgery. 2007;61(3):577-85; discussion 585. doi: 10.1227/01.NEU.0000290911.61779.6E
- Horn EM, et al. Treatment options for colloid cysts of the third ventricle. Neurosurg Focus. 2007;23(4):E6. doi: 10.3171/foc.2007.23.4.7
- Mathiesen T, et al. High recurrence rate following aspiration of colloid cysts in the third ventricle. J Neurol Neurosurg Psychiatry. 1993;56(7):761-4. doi: 10.1136/jnnp.56.7.761
- Osborn AG, Salzman KL, Jhaveri MD, et al. Osborn's Brain. 2nd ed. Elsevier; 2018.
- Greenberg MS. Handbook of Neurosurgery. 9th ed. Thieme; 2020.
იხილეთ აგრეთვე
- ანატომია - თავის ტვინი და პერიფერიული ნერვები
- ეოზინოფილური გრანულომა, ლანგერჰანსის უჯრედების ჰისტიოციტოზი, ენებერის ფისტულური სიმპტომი
- თავის ტვინის 3 პარკუჭის კოლოიდური კისტა
- თავის ტვინის ენცეფალოპათია
- თავის ტკივილი, შაკიკი
- თავის ტვინის ინფექციური დაავადებები:
- თავის ტვინის ნახევარსფეროები და ნათხემი აბსცესი
- თავის ტვინის სუბდურული აბსცესი
- თავის ტვინის ეპიდურალური აბსცესი
- თავის ტვინის ჩირქოვანი ოტოგენური მენინგიტი
- ცხვირის ღრუს და მისი დამატებითი წიაღების ანთებითი დაავადებების შიდა ქალას გართულებები
- ცხვირის ღრუს და წიაღების დაავადებების თვალბუდის გართულებები
- ყურის დაავადებების (ოტიტის) შიდა ქალას გართულებები
- კორტიკობაზალური განგლიური დეგენერაცია (თავის ტვინის შეზღუდული ატროფია)
- პარკინსონის დაავადება, პარკინსონიზმი
- სპონტანური კრანიალური ლიკვორეა
- ქალა-ტვინის ტრავმა, თავის ტვინის შერყევა, ტრავმული შეშუპება, კეროვანი და დიფუზური ტრავმა
- შიდა ქალის წნევა და ჰიდროცეფალია
- ცერებრალური და სპინალური არაქნოიდიტი
- ჰიპოფიზის მიკროადენომა, მაკროადენომა და არაფუნქციონირებადი ადენომა (NFPAs), ჰიპერპროლაქტინემიის სინდრომი