იშემიური ინსულტი, ტრანზიტორული იშემიური შეტევა (TIA), თავის ტვინის იშემია
- თავის ტვინის სისხლძარღვოვანი დაავადებები: იშემიური ინსულტი, ტრანზიტორული იშემიური შეტევა (TIA) და თავის ტვინის იშემიის მიმოხილვა
- იშემიური ინსულტის პათოფიზიოლოგია
- იშემიური ინსულტი და თავის ტვინის მეტაბოლური დარღვევები
- იშემიური ინსულტი და პათოლოგიური ცვლილებები ნერვულ ქსოვილებში
- იშემიური ინსულტის სინდრომები
- ტრანზიტორული იშემიური შეტევის (TIA) სიმპტომები
- იშემიური ინსულტის, ტრანზიტორული იშემიური შეტევის (TIA) და თავის ტვინის იშემიის დიაგნოსტიკა
- ცერებროვასკულური დაავადებებისა და ინსულტის იმიტატორების დიფერენციალური დიაგნოზი
- იშემიური ინსულტის, ტრანზიტორული იშემიური შეტევის (TIA) და თავის ტვინის იშემიის მკურნალობა
თავის ტვინის სისხლძარღვოვანი დაავადებები: იშემიური ინსულტი, ტრანზიტორული იშემიური შეტევა (TIA) და თავის ტვინის იშემიის მიმოხილვა
განვითარებულ ქვეყნებში, ცერებროვასკულური დაავადებები (მათ შორის იშემიური ინსულტი, ტრანზიტორული იშემიური შეტევა [TIA] და თავის ტვინის იშემია) წარმოადგენს სიკვდილიანობის მესამე წამყვან მიზეზს, გულ-სისხლძარღვთა დაავადებებისა და კიბოს შემდეგ [1]. გარდა ამისა, ნევროლოგიურ დარღვევებს შორის, თავის ტვინის სისხლძარღვოვანი დაზიანებები წარმოადგენს მოზრდილებში გრძელვადიანი ინვალიდობის ძირითად მიზეზს [1]. ამ მდგომარეობების პრევალენტობა შეფასებულია დაახლოებით 800 შემთხვევით 100,000 მოსახლეზე, ხოლო 65 წელზე უფროსი ასაკის პირთა დაახლოებით 5%-ს გადატანილი აქვს ინსულტი [1, 2].
აქედან გამომდინარე, ამ დაავადებების მკურნალობა ჩვენი კლინიკის სპეციალიზაციის ძირითადი მიმართულებაა.
თანამედროვე სამედიცინო მიღწევები საშუალებას იძლევა თავიდან ავიცილოთ იშემიური ინსულტების 80%-მდე იმ პირებში, რომლებიც იდენტიფიცირებულნი არიან როგორც რისკის ჯგუფი [4]. დროული და სათანადო ჩარევით, იშემიური ინსულტის მქონე პაციენტების მნიშვნელოვან ნაწილს შეუძლია მიაღწიოს არსებით ფუნქციურ აღდგენას [5].
იშემიური ინსულტის პათოფიზიოლოგია
როგორ ვითარდება ცერებრული ინსულტი? ტიპურად, ძირითადი პათოლოგიური პროცესი მოიცავს ერთ ან მეტ ცერებრულ სისხლძარღვს [6]. ამან შეიძლება დააზიანოს საძილე ან ხერხემლის არტერიები და მათი ინტრაკრანიალური ტოტები, რომლებიც პასუხისმგებელნი არიან თავის ტვინის სხვადასხვა უბნების არტერიული სისხლით მომარაგებაზე [6]. ეს პათოლოგია შეიძლება წარმოიშვას[6, 7]:
- სისხლძარღვის კედლის პირდაპირი დაზიანება, როგორც ეს ხდება ათეროსკლეროზის, ლიპოჰიალინოზის, ანთების (ვასკულიტი), ამილოიდოზის, დისექციის (ტრავმული ან სპონტანური), თანდაყოლილი მალფორმაციების ან ანევრიზმების დროს.
- პათოლოგიური პროცესი, რომელიც წარმოიშობა სხეულის სხვა ნაწილში, როგორიცაა ემბოლია გულიდან ან ექსტრაკრანიალური არტერიებიდან, ან თავის ტვინის პერფუზიის დაქვეითება სისტემური ჰიპოტენზიის ან სისხლის ჰიპერვისკოზობის (მომატებული სიბლანტის) გამო.
სისხლძარღვოვანი დაზიანებები შეიძლება დარჩეს უსიმპტომო, სანამ არ გამოიწვევენ მნიშვნელოვან შევიწროებას (სტენოზს), რაც იწვევს ტვინის იშემიას, ან სანამ სისხლძარღვში არ მოხდება ემბოლია, სრული ბლოკირება (ოკლუზია) ან გასკდომა [6].
ინსულტი განისაზღვრება, როგორც ნევროლოგიური დეფიციტი, რომელიც წარმოიქმნება ცერებრული სისხლძარღვების დამაზიანებელი ამ პათოლოგიური პროცესების შედეგად[6]. ცერებრული სისხლძარღვის სანათურის შევიწროება ან ოკლუზია, რაც იწვევს ტვინის ქსოვილის იშემიას და შემდგომ ინსულტს, შეიძლება გამოწვეული იყოს [6, 7]:
- თრომბით (სისხლის კოლტი, რომელიც ადგილობრივად ყალიბდება)
- ათერომით (ფოლაქის დაგროვება) ან ემბოლით (კოლტი ან ნაწილაკები, რომლებიც სხვა ადგილიდან გადაადგილდებიან)
- სისხლძარღვის გასკდომით, რაც იწვევს ინტრაცერებრულ ან სუბარაქნოიდულ სისხლჩაქცევას
სისხლძარღვოვან დაზიანებებთან დაკავშირებული მეორადი ნევროლოგიური სიმპტომები შეიძლება მოიცავდეს [6]:
- კრანიალური ნერვის კომპრესია მზარდი ანევრიზმის მიერ
- სისხლძარღვოვანი თავის ტკივილი (როგორიცაა შაკიკი ან მძიმე ჰიპერტენზიასთან დაკავშირებული თავის ტკივილი)
- ქალასშიდა წნევის (ICP) მომატება, რომელიც გამოწვეულია ცერებრული ვენური თრომბოზით
სისხლძარღვოვანმა დაავადებამ შეიძლება დააზიანოს სხეულის სხვადასხვა ნაწილი, რამაც შეიძლება გამოიწვიოს სიმპტომების ფართო სპექტრი. ყველაზე მძიმე შედეგები მოიცავს [6]:
- ინსულტი (თავის ტვინის ინფარქტი ან სისხლჩაქცევა)
- მიოკარდიუმის ინფარქტი (გულის შეტევა)
ინსულტები ფართოდ კლასიფიცირდება როგორც ჰემორაგიული (გამოწვეული სისხლდენით) ან იშემიური (გამოწვეული ბლოკირებით) [6]. იშემიური ინსულტი მნიშვნელოვნად უფრო ხშირია, განსაკუთრებით ჰიპერტენზიის და ათეროსკლეროზის მქონე პაციენტებში, თუმცა სხვა სისხლძარღვოვანი დაავადებები ნაკლებად ხშირი მიზეზებია [6, 7].
ინსულტის პათოგენეზი რთულია. ძირითადი ფაქტორები, რომლებიც ხელს უწყობენ თავის ტვინის სისხლძარღვოვან დაავადებებს, მოიცავს [6]:
- სისხლძარღვოვანი რეაქტიულობის ცვლილებები, როგორიცაა გადაჭარბებული ვაზოკონსტრიქცია, სისხლძარღვოვანი ტონუსის დაკარგვა (ანგიოპარეზი), სისხლის ნაკადის სტაგნაცია (სტაზი) და ვენური შეგუბება.
- მორფოლოგიური ცვლილებები სისხლძარღვებში, როგორიცაა ათეროსკლეროზი, არტერიოსკლეროზი (არტერიების გამკვრივება) და ანევრიზმის ფორმირება.
- სისხლის შემადგენლობის ცვლილებები, მათ შორის სისხლის შედედების მიდრეკილების გაზრდა (ჰიპერკოაგულაცია) და გაზრდილი სიბლანტე ისეთი მდგომარეობების გამო, როგორიცაა ერითროციტოზი (სისხლის წითელი უჯრედების მაღალი რაოდენობა) ან თრომბოციტემია (თრომბოციტების მაღალი რაოდენობა).
- ჰემოდინამიკური ფაქტორები, როგორიცაა არტერიული წნევის უეცარი მერყეობა ან თავის ტვინში სისხლის ნაკადის საერთო შემცირება.
ჰემორაგიული ინსულტი ხშირად ვითარდება ერითროციტების გაჟონვის (ერითროდიაპედეზი) შედეგად, რაც გამოწვეულია ნეიროგენულად გაშუალებული ვაზომოტორული დისფუნქციით (რაც იწვევს სპაზმს, დამბლას, სტაზს და სისხლძარღვების გამტარიანობის ზრდას) [6, 8]. არტერიული წნევის მკვეთრი ცვლილებები ხშირად ხელშემწყობი ფაქტორია [8]. სისხლდენა ძირითადად ხდება ტვინის ღრმა სტრუქტურებში, როგორიცაა შიგნითა კაფსულა და ბაზალური განგლიები, და ნაკლებად ხშირად ხიდსა და ნათხემში [8].
ცერებრულ ნახევარსფეროებსა და სუბკორტიკალურ უბნებში სისხლჩაქცევები ხშირად სკდება გვერდით და მესამე პარკუჭებში, ხოლო ტვინის ღეროს სისხლჩაქცევები შეიძლება გავრცელდეს მეოთხე პარკუჭში [8]. სისხლჩაქცევის ცენტრი განიცდის პროცესს, რომელსაც ეწოდება წითელი დარბილება (red softening), რაც საბოლოოდ იწვევს გლიოზური ნაწიბურის ფორმირებას [8, 10].
იშემიური ინსულტი ვითარდება თრომბოზის, ემბოლიის, ცერებრული ვაზოსპაზმის ან ანგიოპარეზის გამო გახანგრძლივებული სტაზის შედეგად[6, 7]. იშემიური ნეკროზი (ქსოვილის სიკვდილი) როგორც წესი, ხდება მაშინ, როდესაც სისხლის ნაკადი მცირდება 40-50%-ით, რაც არ მოითხოვს აუცილებლად სრულ შეჩერებას[9]. შემთხვევათა დაახლოებით 25%-ში, თავის ტვინის ინფარქტი გამოწვეულია ძირითადი ექსტრაკრანიალური სისხლძარღვების - საძილე და ხერხემლის არტერიების - თრომბოზით ან სტენოზით (შევიწროებით) [6, 7].
იშემიური ინსულტი და თავის ტვინის მეტაბოლური დარღვევები
ტვინის ნორმალური ფუნქციონირება მოითხოვს ჟანგბადით მდიდარი სისხლის უწყვეტ მიწოდებას[9]. თუმცა, მნიშვნელოვნად შემცირებულმა არტერიულმა სისხლის ნაკადმაც კი შეიძლება დაუყოვნებლივ არ გამოიწვიოს ინფარქტი, რაც ქსოვილს გარკვეული პერიოდის განმავლობაში სიცოცხლისუნარიანობის შენარჩუნების საშუალებას აძლევს [9].
ცნობიერების დაკარგვა როგორც წესი, ხდება გულის გაჩერებიდან 10 წამის განმავლობაში [6]. ცხოველებზე ჩატარებული კვლევები აჩვენებს, რომ ტვინში სისხლის ნაკადის სრულმა შეწყვეტამ სულ რაღაც 3 წუთის განმავლობაში შეიძლება გამოიწვიოს შეუქცევადი ინფარქტი [9]. მიუხედავად იმისა, რომ შემცირებული სისხლის ნაკადი იწვევს თავის ტვინის იშემიას, დაზიანებული ქსოვილი შეიძლება დარჩეს სიცოცხლისუნარიანი გარკვეული დროის განმავლობაში, სანამ ან ინფარქტი განვითარდება, ან სისხლის ნაკადი წარმატებით აღდგება [9]. მაგალითად, პაციენტები, რომლებიც განიცდიან ცერებრულ ემბოლიზაციას ან ვაზოსპაზმს სუბარაქნოიდული სისხლჩაქცევის შემდეგ, ხშირად ავლენენ ნაწილობრივ ან სრულ აღდგენას [6]. ეს დაკვირვება მიუთითებს იმაზე, რომ ტვინის ფუნქცია იშემიურ უბნებში პოტენციურად შეიძლება აღდგეს საათების ან დღეების განმავლობაში. ამ კონცეფციამ განაპირობა იშემიური პენუმბრას განმარტება: პოტენციურად გადარჩენადი ქსოვილის რეგიონი, რომელიც გარს აკრავს ინფარქტის ბირთვს [9].
ტვინის ფუნქციის პოტენციური აღდგენის სრული მასშტაბი იშემიური მოვლენის შემდეგ გაურკვეველი რჩება [6]. თუმცა, როდესაც ტვინის ინფარქტი ჩამოყალიბდება, ნეირონების უჯრედის მემბრანის მთლიანობა ირღვევა, ჰემატოენცეფალური ბარიერი (BBB) ირღვევა და გადამწყვეტი მიტოქონდრიული ენერგეტიკული მეტაბოლიზმი წყდება [9].
იშემიური ინსულტი და პათოლოგიური ცვლილებები ნერვულ ქსოვილებში
თავდაპირველად, ინფარქტის არე გამოიყურება ფერმკრთალად [10]. საათებიდან დღეების განმავლობაში, შეიძლება განვითარდეს შეგუბების, ჰიპერემიის (სისხლის გაზრდილი ნაკადი), სისხლძარღვების გაფართოების და მცირე სისხლჩაქცევების ნიშნები, რომლებიც ცნობილია როგორც პეტექიები (რაც მიუთითებს ჰემორაგიულ ტრანსფორმაციაზე), განსაკუთრებით რუხი ნივთიერების ფარგლებში [10].
ჰემორაგიული ტრანსფორმაციის ეტიოლოგია რთულია, მაგრამ ის ხშირად ასოცირდება მსხვილი ცერებრული არტერიების, როგორიცაა ტვინის შუა არტერიის, ემბოლიურ ოკლუზიასთან [6, 10]. ემბოლის ბუნებრივმა დაშლამ (ლიზისი) ან ფრაგმენტაციამ შეიძლება აღადგინოს სისხლის ნაკადი ადრე ინფარქტირებულ უბანში [6]. ამ რეპერფუზიამ, თუმცა, შეიძლება გამოიწვიოს ჰემორაგიული ტრანსფორმაცია და გააუარესოს ცერებრული შეშუპება ჰემატოენცეფალური ბარიერის დარღვევის გამო[6, 10]. ამის საპირისპიროდ, პირველადი ინტრაცერებრული სისხლჩაქცევა უშუალოდ ანადგურებს ტვინის ქსოვილს და თავიდანვე აწვება მიმდებარე სტრუქტურებს [8].
ზუსტი დიაგნოზი გადამწყვეტია შესაბამისი მკურნალობის შესარჩევად იშემიური ინსულტის, ინტრაცერებრული სისხლჩაქცევის ან ტრანზიტორული იშემიური შეტევების (TIA) დროს[5]. ეს დიაგნოსტიკური პროცესი მოიცავს დაზიანების ბუნებისა და ზუსტი ლოკაციის დადგენას, ძირითადი სისხლძარღვოვანი პათოლოგიის იდენტიფიცირებას და კოლატერალური სისხლის ნაკადის სტატუსის შეფასებას [5, 6].
ინსულტის შემდგომი ანატომიური აღდგენა შეზღუდულია, რაც, როგორც წესი, იწვევს ფიბროგლიური ნაწიბურის წარმოქმნას ინფარქტის ან სისხლჩაქცევის ადგილას [10]. შესაბამისად, მკურნალობა ძირითადად ფოკუსირებულია პრევენციასა და დაზიანების მინიმიზაციაზე: სიცოცხლისუნარიანი და რისკის ქვეშ მყოფი ტვინის ქსოვილის დაცვა როგორც პირველადი, ისე განმეორებითი დაზიანებისგან, და ინსულტის პოტენციური გართულებების, როგორიცაა მეორადი სისხლჩაქცევა ან შეშუპება, შემსუბუქება [5, 6]. ამ მიდგომას აქვს სამი ძირითადი მიზანი [5]:
- მოდიფიცირებადი რისკ-ფაქტორების შემცირება თავდაპირველი ინსულტების თავიდან ასაცილებლად.
- ინსულტის პირველადი და მეორადი პრევენციის სტრატეგიების განხორციელება, როგორიცაა კაროტიდული ენდარტერექტომია შესაბამის კანდიდატებში.
- თავის ტვინის მეორადი დაზიანების მინიმიზაცია პოტენციურად გადარჩენად იშემიურ რეგიონებში ადეკვატური პერფუზიის შენარჩუნებით და ცერებრული ედემის აქტიური მართვით.
რისკ-ფაქტორების მოდიფიცირების მიღმა, ჩამოყალიბებული ინსულტის მკურნალობა რჩება რთული [5]. სხვადასხვა თერაპიული მიდგომის მხარდამჭერი მტკიცებულებები ზოგჯერ შეიძლება შეზღუდული იყოს. შესაბამისად, ინსულტის თანამედროვე მართვა ხშირად ხელმძღვანელობს ემპირიული მტკიცებულებებით და კლინიკური გამოცდილებით, სადაც ყურადღებით ფასდება სადიაგნოსტიკო პროცედურებთან და თერაპიულ ჩარევებთან დაკავშირებული პოტენციური რისკები და სარგებელი[5, 6].
ინსულტები ხშირად კლასიფიცირდება მათი სავარაუდო პათოფიზიოლოგიური მექანიზმების საფუძველზე [6, 7]. კლინიკური გამოვლინებები, დიაგნოსტიკური პრინციპები და მკურნალობის სტრატეგიები, როგორც წესი, განისაზღვრება თითოეული ქვეტიპისთვის. ინსულტის ან TIA-ს დიაგნოსტიკისას, საწყისი კლინიკური მახასიათებლები და მათი ევოლუცია დროთა განმავლობაში გადამწყვეტია პოტენციურ მიზეზებს შორის დიფერენცირებისთვის [6].
მოწინავე კლინიკური შეფასება და ნეიროვიზუალიზაციის ტექნიკები იძლევა ინსულტის ტიპის ზუსტი დახასიათების და ძირითადი სისხლძარღვოვანი დაზიანების შეფასების საშუალებას, რითაც ხელს უწყობს მიზნობრივ მკურნალობას [5, 11]. ძირითადი სადიაგნოსტიკო ინსტრუმენტები მოიცავს [11]:
- თავის ტვინის სისხლძარღვების MR ანგიოგრაფიას (მაგნიტურ-რეზონანსულ ანგიოგრაფიას).
- კისრისა და თავის ტვინის სისხლძარღვების კტ (კომპიუტერული ტომოგრაფია) და სპირალურ კტ ანგიოგრაფიას, რაც ხშირად მოითხოვს ინტრავასკულარულ საკონტრასტო ნივთიერებებს.
იშემიური ინსულტის სინდრომები
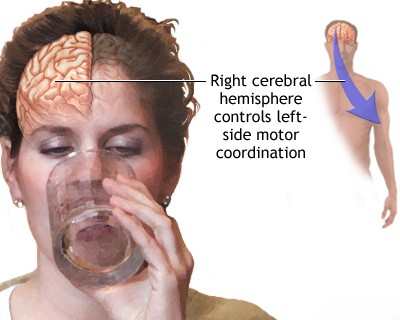
ინსულტის დაწყების მახასიათებლები, სპეციფიკურ ნევროლოგიურ ნიშნებთან და სიმპტომებთან ერთად, უზრუნველყოფს ღირებულ მინიშნებებს ტვინის დაზიანების ლოკალიზაციისა და ეტიოლოგიის შესახებ [6]. ფოკალური ნევროლოგიური დეფიციტის მწვავე დაწყება ძლიერ მიუთითებს ინსულტზე, განსაკუთრებით თუ სიმპტომები შეესაბამება კონკრეტული სისხლძარღვის მიერ მომარაგებულ აუზს [6]. მაგალითად, ჰემიპარეზის (სხეულის ერთ მხარეს სისუსტე) და აფაზიის (მეტყველების დარღვევა) კომბინაცია ტიპურად მიუთითებს დომინანტურ ნახევარსფეროში ტვინის შუა არტერიის ჩართულობაზე, მაშინ როდესაც მხედველობის ველის უეცარი დაკარგვა მიუთითებს ტვინის უკანა არტერიის ჩართულობაზე [6]. იზოლირებულმა ჰემიპარეზმა შეიძლება მიუთითოს ლაკუნურ ინსულტზე, რომელიც აზიანებს ტვინის შუა ან ბაზილარული არტერიების მცირე პერფორანტულ ტოტებს შიგნითა კაფსულაში ან ტვინის ღეროში [6].
საწყისი სიმპტომების სიმძიმე შეიძლება ფართოდ განსხვავდებოდეს და შეიძლება მერყეობდეს, ზოგჯერ თანდათან უმჯობესდება ან უარესდება დროთა განმავლობაში [6]. ნევროლოგიური სიმპტომების პროგრესირების პატერნს შეუძლია დაეხმაროს თრომბოზული, ემბოლიური ან ჰემორაგიული მიზეზების დიფერენცირებაში [6]. თუმცა, ღრმა კომის უეცარი დაწყება შეიძლება გამოიწვიოს სხვადასხვა მძიმე მოვლენამ, მათ შორის ბაზილარული არტერიის ემბოლიამ, სუბარაქნოიდულმა სისხლჩაქცევამ ან ჰიპერტენზიის მეორადმა სისხლჩაქცევამ ხიდში[6]. ფრთხილი ნევროლოგიური გამოკვლევა და სიმპტომების პროგრესირებაზე მონიტორინგი გადამწყვეტია კომის კონკრეტული მიზეზის დასადგენად [6]. სიმპტომების ადრეული ევოლუციის ზუსტად დოკუმენტირება შეიძლება რთული იყოს, რადგან პაციენტებს ხშირად არ შეუძლიათ ზუსტი დეტალების გახსენება თვითმხილველების დახმარების გარეშე [6].
დაზიანების ლოკალიზაცია ზოგჯერ შეიძლება ვივარაუდოთ სპეციფიკური ნევროლოგიური მიგნებებიდან, როგორიცაა ანოზოგნოზია (საკუთარი დეფიციტის გაცნობიერების ნაკლებობა), რომელიც ხშირად ასოცირდება ინსულტებთან, რომლებიც აზიანებენ არადომინანტურ ნახევარსფეროს [6]. ოჯახის წევრებისგან ან თვითმხილველებისგან გადამწყვეტი სამედიცინო ანამნეზის მოპოვება ხშირად აუცილებელია [6].
ინსულტის დიაგნოზი დიდად არის დამოკიდებული დამახასიათებელი კლინიკური ნიშნებისა და სიმპტომების ამოცნობაზე, რაც მოიცავს როგორც პაციენტის მიერ მოხსენებულ გამოცდილებას (სუბიექტური), ასევე გამომკვლევის მიგნებებს (ობიექტური) [6].
ჰემორაგიული ინსულტის დროს, კლინიკური სურათი ძირითადად განისაზღვრება სისხლჩაქცევის ლოკაციით, ზომით და ტიპით (სუბარაქნოიდული ან ინტრაცერებრული) [8]. იშემიური ინსულტის დროს, გამოვლინება დამოკიდებულია კონკრეტულ პათოლოგიურ პროცესზე (მაგ., თრომბოზი, ემბოლია), მიღებული დაზიანების ზომასა და ლოკაციაზე და კოლატერალური ცირკულაციის ეფექტურობაზე [6]. ადეკვატურმა კოლატერალურმა სისხლის ნაკადმა შეიძლება ზოგჯერ მთლიანად თავიდან აიცილოს ინფარქტი ან შეზღუდოს მისი ზომა, რითაც გავლენა მოახდინოს სიმპტომების განვითარებასა და სიმძიმეზე [6, 12].
საკმარისმა კოლატერალურმა ნაკადმა შეიძლება თავიდან აიცილოს ნევროლოგიური სიმპტომები და პარენქიმის დაზიანება მთავარი არტერიული ღეროს სრული ოკლუზიის დროსაც კი[12]. პირიქით, დიდი არტერიის ოკლუზია ადეკვატური კოლატერალური მხარდაჭერის გარეშე, როგორც წესი, იწვევს ინფარქტს მთელ დაზიანებულ სისხლძარღვოვან აუზში [6]. ინფარქტები შეიძლება მნიშვნელოვნად განსხვავდებოდეს ზომით, ფორმით და განვითარების სტადიით, რაც დიდწილად დამოკიდებულია არსებულ კოლატერალურ ნაკადზე[6, 10]. კოლატერალური ცირკულაციის ეფექტურობა დამოკიდებულია ინდივიდუალურ სისხლძარღვოვან ანატომიაზე, ოკლუზიის განვითარების სისწრაფეზე და სისტემურ ფაქტორებზე, როგორიცაა არტერიული წნევა [12]. ფაქტორებმა, როგორიცაა ჰიპერვისკოზობა, პოლიციტემია და ერითროციტების პათოლოგიები, შეიძლება უარყოფითად იმოქმედოს სისხლის ნაკადზე, პოტენციურად გააუარესოს იშემია მოსაზღვრე პერფუზიის მქონე აუზებში [6].
კოლატერალური ცირკულაცია ხშირად ნაკლებად ძლიერია ღრმა პენეტრირებადი სისხლძარღვებისთვის, როგორიცაა ლენტიკულოსტრიატული არტერიები, რომლებიც წარმოიქმნება ტვინის შუა არტერიიდან და პენეტრირებადი ტოტები ვერტებრობაზილარული სისტემიდან და ვილიზის წრიდან [6, 12]. ეს სისხლძარღვები კვებავს კრიტიკულ ღრმა სტრუქტურებს, მათ შორის თეთრ ნივთიერებას, რუხი ნივთიერების ბირთვებს (ბაზალური განგლიები, თალამუსი), ტვინის ღეროს და სხივურ გვირგვინს (corona radiata) [13]. ამ მცირე პენეტრირებადი სისხლძარღვების ოკლუზია, ხშირად ათეროთრომბოზის, ლიპოჰიალინოზის (ასოცირებული ჰიპერტენზიასთან) ან მცირე ემბოლების გამო, იწვევს მცირე ინფარქტებს, რომლებიც ცნობილია როგორც ლაკუნური ინფარქტები [6, 7].
ტერმინები „პროგრესირებადი ინსულტი“ (ან „განვითარებადი ინსულტი“) და „დასრულებული ინსულტი“ მნიშვნელოვანი კლინიკური აღმწერებია [6]. პროგრესირებადი ინსულტი ხასიათდება ნევროლოგიური დეფიციტების გაუარესებით ან მერყეობით, რომელიც შეინიშნება გარკვეული პერიოდის განმავლობაში [6]. დასრულებული ინსულტი მიუთითებს იმაზე, რომ ნევროლოგიური სიმპტომები დასტაბილურდა და აღარ პროგრესირებს [6].
პროგრესირებადი ინსულტი შეიძლება წარმოიშვას რამდენიმე მექანიზმის შედეგად, მათ შორის არტერიული თრომბის გავრცელების, ინფარქტის გარშემო ცერებრული შეშუპების განვითარების, კოლატერალური სისხლძარღვების ოკლუზიის ან პერფუზიის დამაქვეითებელი სისტემური ჰიპოტენზიის გამო [6]. თუმცა, მერყევი დეფიციტები ხშირად წარმოიქმნება ემბოლების დინამიური ქცევისგან (განაწილება, მიგრაცია, ლიზისი, დისპერსია) ან კოლატერალური სისხლის ნაკადის ვარიაციებისგან ისეთი გზებით, როგორიცაა ვილიზის წრე და სხვა ანასტომოზური არხები [6].
პაციენტის ინსულტის სიმპტომებმა და ძირითადმა რისკ-ფაქტორებმა შეიძლება მიუთითოს სისხლძარღვოვანი დაზიანებების სპეციფიკურ ტიპებზე [6]. მაგალითად, ათეროთრომბოზული ინსულტი ხშირად საეჭვოა იმ პაციენტებში, რომლებსაც აქვთ ცნობილი სიმპტომური ან უსიმპტომო კორონარული არტერიის დაავადება ან პერიფერიული სისხლძარღვოვანი დაავადება [6]. პირიქით, ნებისმიერ დიდ არტერიაში მძიმე ათეროთრომბოზული დაავადების არსებობა ბადებს ეჭვს, რომ ათეროთრომბოზი არის იშემიური ინსულტის სავარაუდო მიზეზი [6].
ისეთი მდგომარეობები, როგორიცაა წინაგულთა ფიბრილაცია, გულის სარქვლოვანი დაავადება, ახლახან გადატანილი მიოკარდიუმის ინფარქტი ან ბაქტერიული ენდოკარდიტი, მიუთითებს ინსულტის ემბოლიურ წყაროზე [6, 7]. მძიმე ჰიპერტენზია ძლიერ ასოცირდება ლიპოჰიალინოზთან (რომელიც აზიანებს მცირე არტერიებს), ლაკუნურ ინსულტთან, და ასევე ხელს უწყობს ათეროთრომბოზულ დაზიანებებს, განსაკუთრებით საძილე არტერიის ბიფურკაციაში, ტვინის შუა არტერიაში და ვერტებრობაზილარულ სისტემაში [6, 7].
ჰიპერტენზია არის ძირითადი წინასწარგანმწყობი ფაქტორი ღრმა ინტრაცერებრული სისხლჩაქცევისთვის [8]. შესაბამისად, ეფექტური ანტიჰიპერტენზიული თერაპია არის ინსულტის პრევენციის ქვაკუთხედი [4, 5]. მოწევა და ოჯახური ჰიპერლიპიდემია, თუმცა ნაკლებად ხშირი რისკ-ფაქტორებია ვიდრე ჰიპერტენზია, ასევე მნიშვნელოვნად ზრდის ათეროსკლეროზის და შემდგომი იშემიური ტვინის დაავადების განვითარების რისკს [4].
ინსულტის კლინიკური მიმდინარეობა შეიძლება დაიყოს რამდენიმე ფაზად, მათ შორის მწვავე ფაზა, აღდგენის პერიოდი (რომელიც შეიძლება გაგრძელდეს 10-15 დღიდან რამდენიმე თვემდე, პოტენციურად 1-2 წლამდე) და რეზიდუალური ფაზა, რომელიც ხასიათდება მუდმივი ნევროლოგიური შედეგებით [6]. ჰემორაგიულ და იშემიურ ინსულტს შორის კლინიკური დიფერენცირება მხოლოდ პრეზენტაციაზე დაყრდნობით შეიძლება რთული იყოს, დიაგნოსტიკური შეცდომის მაჩვენებლით, რომელიც მერყეობს 10%-დან 27%-მდე ვიზუალიზაციის გარეშე [6].
| არტერიის ტერიტორია | კლასიკური სიმპტომები | ჩვეულებრივი მექანიზმი |
|---|---|---|
| კაროტიდული / MCA | ჰემიპარეზი (სახე/ხელი > ფეხი), აფაზია/ნეგლექტი | ემბოლია ან მძიმე სტენოზი |
| ACA | ფეხის სისუსტე > ხელი/სახე, შარდის შეუკავებლობა | ემბოლია ან ჰიპოპერფუზია |
| PCA | ჰომონიმური ჰემიანოპსია, ვიზუალური აგნოზია | ემბოლია (გულის ან ვერტებრობაზილარული) |
| ვერტებრობაზილარული | ვერტიგო, დიპლოპია, დისართრია, ატაქსია, გადაკვეთილი ნიშნები | სტენოზი ან ემბოლია |
| ლაკუნარული | წმინდა მოტორული/სენსორული, ატაქსიური ჰემიპარეზი | მცირე სისხლძარღვთა ლიპოჰიალინოზი |
ტრანზიტორული იშემიური შეტევის (TIA) სიმპტომები
ტრანზიტორული იშემიური შეტევის (TIA) კლინიკური სურათი და დროითი პატერნი იძლევა მნიშვნელოვან ინფორმაციას ძირითადი არტერიული პათოფიზიოლოგიის სავარაუდო ბუნებისა და ლოკაციის შესახებ [6, 14]. TIA ტრადიციულად განისაზღვრება, როგორც უეცარი, ფოკალური ნევროლოგიური დეფიციტი, რომელიც სრულად ქრება 24 საათის განმავლობაში [14]. თუმცა, ეს განმარტება ფართოა და შეიძლება მოიცავდეს სინდრომებს, რომლებიც აუცილებლად არ არის იშემიური წარმოშობის, როგორიცაა ფოკალური გულყრები (ეპილეფსია) ან შაკიკი აურით [14, 15]. გარდა ამისა, დაგროვილი მტკიცებულებები მიუთითებს, რომ ნევროლოგიური სიმპტომები, რომლებიც ერთ საათზე მეტხანს გრძელდება, შეიძლება მიუთითებდეს ფარულ ინფარქტზე, თუნდაც სიმპტომები საბოლოოდ სრულად გაქრეს [14].
სპეციფიკური TIA სიმპტომები შეიძლება დაგვეხმაროს კონკრეტული არტერიული აუზების ჩართულობის დადგენაში [6, 14]:
- საძილე არტერიის აუზი.
- ტვინის შუა არტერიის აუზი.
- ვერტებრობაზილარული სისტემის აუზი.
- ლაკუნური (მცირე პენეტრირებადი არტერიის) აუზი.
სტერეოტიპული (იდენტური) ეპიზოდების ხანგრძლივობამ და სიხშირემ ასევე შეიძლება მიუთითოს ძირითად მექანიზმზე [6]. მაგალითად, ხშირი (მაგ., 5-10-ჯერ დღეში), ძალიან ხანმოკლე (≤15 წუთი) ეპიზოდები, რომლებიც მოიცავს იპსილატერალური ხელის სისუსტეს აფაზიასთან ერთად, შეიძლება მიუთითებდეს მძიმე პროქსიმალურ არტერიულ სტენოზზე ან ოკლუზიაზე ცუდი კოლატერალური ნაკადით, რაც იწვევს ტრანზიტორულ იშემიას კონტრალატერალურ ქერქში[6]. პირიქით, იზოლირებული აფაზიის ან ხელის სისუსტის ერთეული ეპიზოდი, რომელიც გრძელდება რამდენიმე საათი (12 საათამდე), უფრო მეტად მიუთითებს ემბოლიურ იშემიაზე, რომელიც პოტენციურად დაკავშირებულია მცირე ინფარქტთან მარცხენა შუბლის წილში [6].
სახის, ხელის და ფეხის წმინდა პირამიდული ჰემიპარეზის ტრანზიტორული, ხანმოკლე ეპიზოდები, ასოცირებული აფაზიის ან უგულებელყოფის გარეშე, მიუთითებს ტრანზიტორულ იშემიაზე შიგნითა კაფსულაში [6]. ეს არეალები მარაგდება ლენტიკულოსტრიატული არტერიებით, რომლებიც გამოეყოფიან ტვინის შუა არტერიას[13]. მწვავე ინსულტი, რომელიც მოიცავს ამ მცირე პენეტრირებად არტერიებს და იწვევს 1 სმ-ზე მცირე დაზიანებებს (ლაკუნებს), ზოგჯერ შეიძლება თავდაპირველად გამოვლინდეს როგორც ლაკუნური TIA [6].
TIA-ები, რომლებიც გავლენას ახდენენ ვერტებრობაზილარულ სისტემაზე, ხშირად გამოწვეულია პროქსიმალური ბაზილარული არტერიის ან ორმხრივი დისტალური ხერხემლის არტერიების სტენოზით [6]. ისინი ტიპურად ვლინდება მოკლე ეპიზოდების სახით, რომლებიც მოიცავს ისეთ სიმპტომებს, როგორიცაა თავბრუსხვევა (ვერტიგო), ორმაგი ხედვა (დიპლოპია) და გაურკვეველი მეტყველება (დიზართრია) [6]. ამ ბუნების მორეციდივე, ხანმოკლე ეპიზოდები უფრო მეტად მიუთითებს ტრანზიტორულ ჰიპოპერფუზიას (სისხლის დაბალი ნაკადი), ვიდრე ემბოლიას [6].
ზოგადად, TIA-ები წარმოიქმნება ფოკალური ჰიპოპერფუზიის ან ემბოლიის შედეგად[6, 14]. ემბოლიის წყაროს იდენტიფიცირება გადამწყვეტია შესაბამისი მკურნალობისთვის ემბოლიური TIA-ების დროს [6]. ჰიპოპერფუზიასთან დაკავშირებული TIA-ების ზუსტი მექანიზმები ნაკლებად გასაგებია, მაგრამ კრიტიკული არტერიული სტენოზი ან ოკლუზია, სავარაუდოდ, მთავარ როლს თამაშობს სისხლის ნაკადის შემცირებით ტვინის სპეციფიკურ დისტალურ რეგიონებში [6].
მიუხედავად იმისა, რომ კოლატერალური სისხლის ნაკადის არაადეკვატურობა ნამდვილად უწყობს ხელს იშემიას, გარდამავალი იშემიური ეპიზოდები სავარაუდოდ ასევე მოიცავს რთულ ურთიერთქმედებებს ისეთ ფაქტორებს შორის, როგორიცაა სისხლის სიბლანტე, სისხლძარღვოვანი ელასტიურობა და სხვა მექანიზმები, რომლებიც ჯერ კიდევ არ არის ბოლომდე გასაგები [6]. ეს ეპიზოდები საუკეთესოდ კლასიფიცირდება როგორც არაემბოლიური TIA-ები [6].
მიუხედავად იმისა, რომ TIA-ს სიმპტომები სრულად ქრება განმარტების მიხედვით, ისინი ემსახურებიან როგორც კრიტიკულ გამაფრთხილებელ ნიშანს მომავალი ინსულტის მნიშვნელოვნად გაზრდილი რისკის შესახებ [14]. შესაბამისად, ინსულტისა და TIA-ს პათოფიზიოლოგია ერთად უნდა განიხილებოდეს. TIA-ს ეფექტური მართვა მოითხოვს ძირითადი მიზეზის იდენტიფიცირებას და მკურნალობას [14].
ინსულტის მსგავსად, TIA უნდა ჩაითვალოს სინდრომად, რომელიც მოითხოვს სპეციფიკურ ეტიოლოგიურ დიაგნოზს ოპტიმალური მართვისთვის [14].
იშემიური ინსულტის, ტრანზიტორული იშემიური შეტევის (TIA) და თავის ტვინის იშემიის დიაგნოსტიკა
საეჭვო იშემიური ინსულტის, TIA-ს ან თავის ტვინის იშემიის სადიაგნოსტიკო კვლევა, როგორც წესი, მოიცავს [5, 6, 11]:
- საფუძვლიან ნევროლოგიურ გამოკვლევას.
- საშვილოსნოს ყელის (კისრის) ხერხემლის ბიომექანიკის შეფასებას (კუნთების ტონუსის, მოძრაობის დიაპაზონის, მალების განლაგების შეფასება მოსვენებულ მდგომარეობაში და მოძრაობისას, პოტენციურად დამატებული ფუნქციური რენტგენოგრაფიული კვლევებით).
- კისრის და ცერებრული სისხლძარღვების კვლევებს, როგორიცაა დოპლერ ულტრაბგერა და რეოენცეფალოგრაფია (REG).
- ცერებრული სისხლძარღვების MR ანგიოგრაფიას (MRA).
- კტ სკანირებას, მათ შორის კისრის და ცერებრული სისხლძარღვების სპირალურ კტ ანგიოგრაფიას (CTA), ხშირად ინტრავენური კონტრასტით.
- სტანდარტულ სისხლის ანალიზებს, მათ შორის ბიოქიმიურ პანელებს და სისხლის საერთო ანალიზს (CBC).
- ელექტროკარდიოგრამას (ეკგ) გულის პათოლოგიების შესაფასებლად.
იშემიური ინსულტის შემდეგ, განსაკუთრებით თრომბოლიზური თერაპიის დროს, ტვინის ქსოვილში დინამიური ცვლილებების მონიტორინგი გადამწყვეტია [5]. ეს საშუალებას აძლევს კლინიცისტებს შეაფასონ თრომბის დაშლაში მკურნალობის ეფექტურობა და დროულად აღმოაჩინონ პოტენციური გართულებები, როგორიცაა პარენქიმული სისხლჩაქცევა [5].
ცერებროვასკულური დაავადებებისა და ინსულტის იმიტატორების დიფერენციალური დიაგნოზი
თავის ტვინის სისხლძარღვოვანი დაზიანებების დიაგნოზი ფუნდამენტურად ეყრდნობა დამახასიათებელი ინსულტის სინდრომების ამოცნობას [6]. თუმცა, ინსულტის საბოლოო დიაგნოზის დადგენა ზოგჯერ შეიძლება რთული იყოს [15]. ინსულტის იდენტიფიცირებაში გვეხმარება სამი ძირითადი კრიტერიუმი [6]:
- კლინიკური სინდრომის განვითარების სისწრაფე (დროითი პროფილი).
- კონკრეტული ტვინის რეგიონის შესაბამისი ფოკალური ნევროლოგიური ნიშნების არსებობა.
- პაციენტის საერთო კლინიკური სტატუსი და თანმხლები სამედიცინო მდგომარეობები.
ინსულტის დროითი პროფილი განისაზღვრება ნებისმიერი პროდრომული მახასიათებლებით (გამაფრთხილებელი ნიშნებით), დაწყების ხასიათით (უეცარი ან თანდათანობითი) და ნევროლოგიური დეფიციტების შემდგომი პროგრესირებით, ეს ყველაფერი განიხილება პაციენტის ამჟამინდელ კლინიკურ მდგომარეობასთან ერთად [6]. როდესაც პაციენტის ანამნეზი შეზღუდულია ან გაურკვეველია, შეიძლება საჭირო გახდეს გახანგრძლივებული დაკვირვება დღეების ან თუნდაც კვირების განმავლობაში დაავადების მახასიათებლების სრულად ასახსნელად [6]. სიმპტომების განვითარებისა და ევოლუციის შესახებ არასაკმარისი მონაცემები დიაგნოსტიკური შეცდომის ხშირი მიზეზია [6].
მწვავე ფოკალური ნევროლოგიური დეფიციტების დიფერენციალური დიაგნოზი ("ინსულტის იმიტატორები") [6, 15]
| მდგომარეობა | ძირითადი მახასიათებლები / განმასხვავებელი ნიშნები | ტიპური გამოკვლევები / მიგნებები |
|---|---|---|
| იშემიური ინსულტი / TIA | უეცრად დაწყებული ფოკალური ნევროლოგიური დეფიციტი, რომელიც შეესაბამება სისხლძარღვოვან აუზს. რისკ-ფაქტორები ხშირად სახეზეა. TIA სრულად ქრება (<24 სთ, ხშირად <1 სთ). | თავის ტვინის კტ გამორიცხავს სისხლჩაქცევას. მრტ (DWI) ადასტურებს იშემიას ადრეულ ეტაპზე. სისხლძარღვოვანი ვიზუალიზაცია ავლენს მიზეზს. |
| ინტრაცერებრული სისხლჩაქცევა (ICH) | უეცრად დაწყებული ფოკალური დეფიციტი, ხშირად თავის ტკივილით, ღებინებით, ცნობიერების დაქვეითებით, მძიმე ჰიპერტენზიით. | თავის ტვინის უკონტრასტო კტ აჩვენებს სისხლჩაქცევას. |
| გულყრა ტოდის პარალიჩით | პოსტიქტალური ფოკალური სისუსტე, რომელიც ინსულტის იმიტაციას ახდენს. ანამნეზში გულყრა. ტრანზიტორული (გადის <48 სთ). | ანამნეზი. ეგგ-მ შეიძლება აჩვენოს პათოლოგია. ვიზუალიზაცია ჩვეულებრივ ნორმალურია, თუ არ არის ძირითადი დაზიანება. ტრანზიტორული ხასიათი. |
| შაკიკი აურით (განსაკუთრებით ჰემიპლეგიური) | ტრანზიტორული ნევროლოგიური სიმპტომები (ხშირად თანდათანობით ვრცელდება), რომლებსაც მოსდევს/ახლავს თავის ტკივილი. მსგავსი ეპიზოდების ანამნეზი. სრული აღდგენა. | კლინიკური დიაგნოზი. ნორმალური გამოკვლევა შეტევებს შორის. ვიზუალიზაცია ჩვეულებრივ ნორმალურია. |
| ჰიპოგლიკემია | შეუძლია გამოიწვიოს ფოკალური ნევროლოგიური დეფიციტები, კონფუზია, გულყრები. მნიშვნელოვანია ანამნეზში დიაბეტი. | სისხლში გლუკოზის დაბალი დონე. სიმპტომები უმჯობესდება გლუკოზით. |
| თავის ტვინის სიმსივნე | შეიძლება გამოვლინდეს მწვავედ გულყრით/სისხლჩაქცევით, რაც იწვევს ფოკალურ ნიშნებს, მაგრამ ხშირად წინ უძღვის პროგრესირებადი სიმპტომები. | მრტ კონტრასტით აჩვენებს მოცულობით წარმონაქმნს. |
| სუბდურული ჰემატომა | კომპრესიის გამო შეუძლია გამოიწვიოს ფოკალური ნიშნები. თავის ტკივილი, შეცვლილი მენტალური სტატუსი. ანამნეზში ტრავმა (შეიძლება იყოს უმნიშვნელო). | კტ/მრტ აჩვენებს სუბდურულ სითხის დაგროვებას. |
| მეტაბოლური ენცეფალოპათია / სისტემური ინფექცია | დიფუზური დისფუნქცია (კონფუზია, ლეთარგია). ფოკალური ნიშნები იშვიათია, თუ არ არის დამატებითი პრობლემა. იდენტიფიცირებადი სისტემური მიზეზი (ღვიძლის/თირკმლის უკმარისობა, სეფსისი, ელექტროლიტური დისბალანსი). | სპეციფიკური ლაბორატორიული დარღვევები. ვიზუალიზაცია ჩვეულებრივ არასპეციფიკურია. ინფექციის ნიშნები. |
| გაფანტული სკლეროზის რეციდივი | ფოკალური დეფიციტების მწვავე/ქვემწვავე დასაწყისი (სენსორული, მოტორული, ვიზუალური, ნათხემის). შესაძლებელია წინა ეპიზოდების ანამნეზი. | მრტ აჩვენებს დამახასიათებელ დემიელინიზებად დაზიანებებს. |
| პერიფერიული ვესტიბულოპათია (მაგ., ლაბირინთიტი) | მწვავე ვერტიგო, გულისრევა, ღებინება. ჩვეულებრივ არ არის ტვინის ღეროს/ნათხემის სხვა ნიშნები. შეუძლია უკანა ცირკულაციის TIA/ინსულტის იმიტაცია. | კლინიკური გამოკვლევა (HINTS). ნორმალური თავის ტვინის ვიზუალიზაცია. აუდიომეტრია სმენის დაქვეითებისას. |
| ფუნქციური ნევროლოგიური აშლილობა | ნევროლოგიური სიმპტომები არ შეესაბამება ორგანულ პატერნებს. დადებითი კლინიკური ნიშნები (მაგ., ჰუვერის). | გამორიცხვის დიაგნოზი. ნორმალური ვიზუალიზაცია/ლაბორატორიული მონაცემები. |
რამდენიმე სხვა ნევროლოგიურმა მდგომარეობამ შეიძლება მოახდინოს ტვინის სისხლძარღვოვანი დაზიანებების კლინიკური სურათის იმიტაცია („ინსულტის იმიტატორები“) [15]. პაციენტის არასრულმა ან ორაზროვანმა ანამნეზმა შეიძლება განსაკუთრებით გაართულოს დიფერენციალური დიაგნოზი, რამაც პოტენციურად შეიძლება გამოიწვიოს აღრევა ისეთ მდგომარეობებთან, როგორიცაა სუბდურული ჰემატომა, თავის ტვინის სიმსივნე, ტვინის აბსცესი ან თუნდაც სწრაფად პროგრესირებადი დემენცია [6].
ეს დიაგნოსტიკური გამოწვევა ასევე ეხება ისეთ მდგომარეობებს, როგორიცაა ქრონიკული ვერტებრობაზილარული უკმარისობა (VBI) [6]. VBI ხასიათდება წყვეტილად ან ქრონიკულად დარღვეული სისხლის ნაკადით ხერხემლისა და ბაზილარულ არტერიებში, რომლებიც კვებავს თავის ტვინის უკანა ნაწილებს, მათ შორის ნათხემსა და ტვინის ღეროს [6]. სიმპტომები ჩვეულებრივ მოიცავს სიარულის არასტაბილურობას, თავბრუსხვევას ან ვერტიგოს, ქალასშიდა წნევის მერყეობას, გულისრევას და ღებინებას [6].
იშემიური ინსულტის, ტრანზიტორული იშემიური შეტევის (TIA) და თავის ტვინის იშემიის მკურნალობა
ზუსტი დიაგნოზის დასმის შემდეგ (იშემიური ინსულტის, ტრანზიტორული იშემიური შეტევის [TIA] ან ქრონიკული ცერებრული იშემიის დადასტურება), პაციენტს შესთავაზებენ შესაბამის მკურნალობის ვარიანტებს, რაც შეიძლება მოიცავდეს კონსერვატიულ მართვას ან ქირურგიულ ჩარევას, კონკრეტული მდგომარეობისა და მისი სიმძიმის მიხედვით [5].
კვლევები ნათლად მიუთითებს, რომ ინტრავენური თრომბოლიზური თერაპია (კოლტის დამშლელი მედიკამენტები) იშემიური ინსულტის დროს საუკეთესო შედეგებს იძლევა, როდესაც ის ინიშნება სიმპტომების დაწყებიდან პირველი 4.5 საათის განმავლობაში [5, 17]. დროული თრომბოლიზი ამ კრიტიკულ დროით ფანჯარაში მნიშვნელოვნად ამცირებს სიკვდილიანობის მაჩვენებლებს, ამცირებს გრძელვადიანი ნევროლოგიური დეფიციტის სიმძიმეს (როგორიცაა პარეზი და დამბლა, რომელიც ფასდება 90 დღის შემდეგ) და ამცირებს ძირითადი გართულებების, მათ შორის სიმპტომური ინტრაცერებრული სისხლჩაქცევის რისკს [5, 17].
საძილე არტერიის სტენტირება არის მინიმალურად ინვაზიური ენდოვასკულური პროცედურა, რომელიც შექმნილია ტვინში ნორმალური სისხლის ნაკადის აღსადგენად საძილე არტერიაში შევიწროების (სტენოზის) მკურნალობის გზით. მცირე, გაფართოებადი ლითონის ბადისებრი მილი, რომელიც ცნობილია როგორც სტენტი, თავსდება სტენოზურ სეგმენტში არტერიის ღიად შესანარჩუნებლად [18].
ცერებრული სისხლის ნაკადის დარღვევის მკურნალობის სტრატეგიები მორგებულია დარღვევის კონკრეტულ ტიპსა და მიზეზზე და შეიძლება მოიცავდეს მიდგომების კომბინაციას, მათ შორის[5, 6]:
- ფარმაკოლოგიური თერაპია (სისხლძარღვოვანი პრეპარატების, ნოოტროპული მედიკამენტების გამოყენება ტვინის ფუნქციის მხარდასაჭერად და სხვა დამხმარე მედიკამენტები).
- სამკურნალო მასაჟი.
- ფიზიოთერაპია (ფიზიკური თერაპიის და სარეაბილიტაციო პროგრამები).
- სამკურნალო ტანვარჯიში (სტრუქტურირებული თერაპიული ვარჯიშების პროგრამები).
- აკუპუნქტურა და მასთან დაკავშირებული რეფლექსოთერაპია.
- ქირურგიული მკურნალობა (როგორიცაა ენდარტერექტომია, სტენტირება ან სხვა ჩარევები ჩვენების მიხედვით).
ლიტერატურა
- Feigin VL, Roth GA, Naghavi M, et al. Global Burden of Stroke and Risk Factors in 188 Countries, during 1990-2013. N Engl J Med. 2016 Jul 14;375(2):198.
- Ropper AH, Samuels MA, Klein JP, Prasad S. Adams and Victor's Principles of Neurology. 11th ed. McGraw Hill; 2019. თავი 34: ცერებროვასკულური დაავადებები (შესავალი).
- Libby P, Buring JE, Badimon L, Hansson GK, Deanfield J, Bittencourt MS, et al. Atherosclerosis. Nat Rev Dis Primers. 2019 Aug 29;5(1):56.
- Sacco RL, Roth GA, Reddy KS, et al. The Heart of 25 × 25: Achieving the Goal of Reducing Global and Regional Premature Deaths From Cardiovascular Diseases and Stroke: A Presidential Advisory From the American Heart Association/American Stroke Association. Circulation. 2016 Jun 14;133(23):e674-90.
- Powers WJ, Rabinstein AA, Ackerson T, et al. Guidelines for the Early Management of Patients With Acute Ischemic Stroke: 2019 Update to the 2018 Guidelines for the Early Management of Acute Ischemic Stroke: A Guideline for Healthcare Professionals From the American Heart Association/American Stroke Association. Stroke. 2019 Dec;50(12):e344-e418.
- Ropper AH, Samuels MA, Klein JP, Prasad S. Adams and Victor's Principles of Neurology. 11th ed. McGraw Hill; 2019. თავი 34: ცერებროვასკულური დაავადებები.
- Grotta JC, Albers GW, Broderick JP, et al. Stroke: Pathophysiology, Diagnosis, and Management. 7th ed. Elsevier; 2021. თავი იშემიური ინსულტის მექანიზმების შესახებ.
- Grotta JC, Albers GW, Broderick JP, et al. Stroke: Pathophysiology, Diagnosis, and Management. 7th ed. Elsevier; 2021. თავი ინტრაცერებრული სისხლჩაქცევის შესახებ.
- Grotta JC, Albers GW, Broderick JP, et al. Stroke: Pathophysiology, Diagnosis, and Management. 7th ed. Elsevier; 2021. თავი იშემიური ინსულტის პათოფიზიოლოგიის შესახებ.
- Kumar V, Abbas AK, Aster JC. Robbins & Cotran Pathologic Basis of Disease. 10th ed. Elsevier; 2020. თავი 28: ცენტრალური ნერვული სისტემა (განყოფილება სისხლძარღვოვანი დაავადებების შესახებ).
- Osborn AG, Hedlund GL, Salzman KL. Osborn's Brain: Imaging, Pathology, and Anatomy. 2nd ed. Elsevier; 2017. განყოფილება ინსულტისა და სისხლძარღვოვანი დაავადებების შესახებ.
- Ropper AH, Samuels MA, Klein JP, Prasad S. Adams and Victor's Principles of Neurology. 11th ed. McGraw Hill; 2019. თავი 34: ცერებროვასკულური დაავადებები, განყოფილებები კოლატერალური ცირკულაციის შესახებ.
- Blumenfeld H. Neuroanatomy through Clinical Cases. 2nd ed. Sinauer Associates; 2010. შესაბამისი თავები ტვინის სტრუქტურებისა და სისხლმომარაგების შესახებ.
- Easton JD, Saver JL, Albers GW, et al; American Heart Association; American Stroke Association Stroke Council; Council on Cardiovascular Surgery and Anesthesia; Council on Cardiovascular Radiology and Intervention; Council on Cardiovascular Nursing; Interdisciplinary Council on Peripheral Vascular Disease. Definition and evaluation of transient ischemic attack: a scientific statement for healthcare professionals from the American Heart Association/American Stroke Association Stroke Council; Council on Cardiovascular Surgery and Anesthesia; Council on Cardiovascular Radiology and Intervention; Council on Cardiovascular Nursing; and the Interdisciplinary Council on Peripheral Vascular Disease. The American Academy of Neurology affirms the value of this statement as an educational tool for neurologists. Stroke. 2009 Jun;40(6):2276-93.
- Caplan LR. Stroke Mimics. Semin Neurol. 2016 Apr;36(2):203-12.
- Goyal M, Menon BK, van Zwam WH, et al; HERMES collaborators. Endovascular thrombectomy after large-vessel ischaemic stroke: a meta-analysis of individual patient data from five randomised trials. Lancet. 2016 Apr 23;387(10029):1723-31.
- Hacke W, Kaste M, Bluhmki E, et al; ECASS Investigators. Thrombolysis with alteplase 3 to 4.5 hours after acute ischemic stroke. N Engl J Med. 2008 Sep 25;359(13):1317-29.
- Brott TG, Halperin JL, Abbara S, et al; American College of Cardiology Foundation/American Heart Association Task Force on Practice Guidelines; American Stroke Association; American Association of Neuroscience Nurses; American Association of Neurological Surgeons; American College of Radiology; American Society of Neuroradiology; Congress of Neurological Surgeons; Society of Atherosclerosis Imaging and Prevention; Society for Cardiovascular Angiography and Interventions; Society of Interventional Radiology; Society of NeuroInterventional Surgery; Society for Vascular Medicine; Society for Vascular Surgery. 2011 ASA/ACCF/AHA/AANN/AANS/ACR/ASNR/CNS/SAIP/SCAI/SIR/SNIS/SVM/SVS guideline on the management of patients with extracranial carotid and vertebral artery disease. Stroke. 2011 Aug;42(8):e464-540.
იხილეთ აგრეთვე
- სიგმოიდური სინუსის ჩირქოვანი თრომბოფლებიტი თრომბოზით
- სპონტანური ინტრაკრანიალური (სუბარაქნოიდული) და ინტრაცერებრული სისხლჩაქცევა:
- გიგანტური ინტრაკრანიალური ანევრიზმები
- თავის ტვინის არტერიოვენოზური მალფორმაციები
- ინტრაცერებრული სისხლჩაქცევის სხვა მიზეზები
- კომუნიკაციური ჰიდროცეფალია ინტრაცერებრული სისხლჩაქცევის შემდეგ გამსკდარი ანევრიზმით
- ლობარული ინტრაცერებრული სისხლჩაქცევა
- მიკოზური ინტრაკრანიალური ანევრიზმები
- საკულარული ანევრიზმა და სუბარაქნოიდული სისხლჩაქცევა
- ცერებრალური არტერიების ანთებითი დაავადებები (ცერებრალური არტერიიტი)
- ცერებრალური არტერიის ანევრიზმის განმეორებითი გასკდომა
- ცერებრალური ვაზოსპაზმი
- ჰიპერტენზიული ინტრაცერებრული სისხლჩაქცევა
- თავის ტვინის იშემიური დაავადება:
- ათეროსკლეროზული თრომბოზი
- ვერტებრობაზილარული და ტვინის უკანა არტერიების ათეროთრომბოზული ოკლუზია
- ძირითადი არტერიის ათეროთრომბოზული ოკლუზია
- იშემიური ინსულტის (ცერებრალური ინფარქტის) სხვა მიზეზები
- კაროტიდული ბიფურკაციის უსიმპტომო სტენოზი შუილით
- მცირე სისხლძარღვების ინსულტი (ლაკუნური ინფარქტი)
- ტვინის უკანა არტერიის ათეროთრომბოზული ოკლუზია
- ცერებრალური ემბოლია
- შიდა საძილე არტერიის ათეროთრომბოზული ოკლუზია
- ხერხემლისა და უკანა ქვედა ნათხემის არტერიების (PICA) ათეროთრომბოზული ოკლუზია
- იშემიური ინსულტი, ტრანზიტული იშემიური შეტევა (TIA), თავის ტვინის იშემია
- ვერტებრობაზილარული უკმარისობა (VBI) თავბრუსხვევის სიმპტომით
- ცერებროვასკულური დაავადებები - იშემიური ინსულტი, ტრანზიტული იშემიური შეტევა (TIA):



![იშემიური ინსულტი, ტრანზიტორული იშემიური შეტევა (TIA), თავის ტვინის იშემია ტვინის ღერო გადამწყვეტ როლს თამაშობს სასიცოცხლო ფუნქციებში, მათ შორის სუნთქვაში და გულისცემაში, და ხელს უწყობს მეტყველების არტიკულაციას [13].](/pics/cns/brainstem-function-en.jpg)

![იშემიური ინსულტი, ტრანზიტორული იშემიური შეტევა (TIA), თავის ტვინის იშემია კისრის სისხლძარღვების (საძილე არტერიის) დოპლერ ულტრაბგერითი გამოკვლევის პროცედურა [11].](/pics/functional/carotid-duplex-en.jpg)
![იშემიური ინსულტი, ტრანზიტორული იშემიური შეტევა (TIA), თავის ტვინის იშემია საერთო, შიდა და გარეთა საძილე არტერიების დიაგრამა და რეკონსტრუირებული კტ ანგიოგრამა. ამან გამოავლინა პაციენტში შიდა საძილე არტერიის მაღალი ხარისხის სტენოზი, რაც ცერებრული ემბოლიების ან ნაკადის შეზღუდვით გამოწვეული იშემიის პოტენციური წყაროა [11].](/pics/cns_angio/Diagram-and-reformatted-CT-angiogram-of-the-common,-internal,-and-external-carotid-arteries-en.jpg)
![იშემიური ინსულტი, ტრანზიტორული იშემიური შეტევა (TIA), თავის ტვინის იშემია თავის ტვინის მრ ანგიოგრაფია გამოიყენება სხვადასხვა სისხლძარღვოვანი მდგომარეობების დიაგნოსტირებისთვის, მათ შორის იშემიური ინსულტის, ჰემორაგიული ინსულტის, ტრანზიტორული იშემიური შეტევის (TIA), ანევრიზმების და არტერიოვენური მალფორმაციების [11].](/pics/mri-angio1.png)
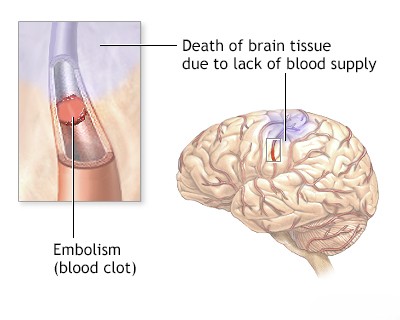
![იშემიური ინსულტი, ტრანზიტორული იშემიური შეტევა (TIA), თავის ტვინის იშემია A. თავის ტვინის უკონტრასტო კტ სკანირებამ თავდაპირველად არ აჩვენა მწვავე ცერებრული ინფარქტის ნიშნები, მიუხედავად მკაფიო კლინიკური ნიშნებისა, რომლებიც მიუთითებდა მარცხენა შუა ცერებრული არტერიის (MCA) ოკლუზიის სინდრომზე. B. შემდგომმა თავის ტვინის მრტ-მ, რომელიც ჩატარდა სულ რაღაც 30 წუთის შემდეგ, გამოავლინა დიდი ცერებრული ინფარქტი მარცხენა MCA-ს აუზში, რაც ხაზს უსვამს მრტ-ს მგრძნობელობას ადრეულ აღმოჩენაში [11].](/pics/cns_angio/endovascular_stroke_3.jpg)
![იშემიური ინსულტი, ტრანზიტორული იშემიური შეტევა (TIA), თავის ტვინის იშემია რანდომიზებულმა კონტროლირებადმა კვლევებმა დაადასტურა ენდოვასკულური თერაპიის (მექანიკური თრომბექტომიის) უპირატესობა შერჩეული პაციენტებისთვის, რომლებსაც აქვთ მსხვილი სისხლძარღვის ოკლუზიით გამოწვეული მწვავე იშემიური ინსულტი [16].](/pics/cns_angio/endovascular_stroke_1.jpg)
![იშემიური ინსულტი, ტრანზიტორული იშემიური შეტევა (TIA), თავის ტვინის იშემია ახალი თაობის სტენტ-რეტრივერები (ბადისებრი სტენტები) შეიძლება განთავსდეს სისხლის კოლტის შიგნით, რაც იძლევა თრომბექტომიის დროს ოკლუდირებული ცერებრული არტერიიდან ემბოლის სრული ამოღების საშუალებას [16].](/pics/cns_angio/endovascular_stroke_2.jpg)
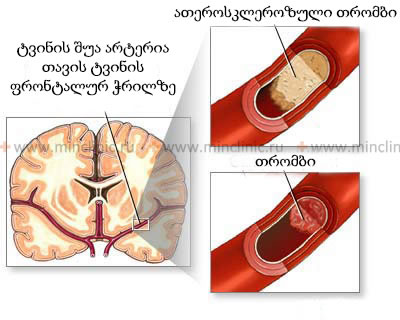
![იშემიური ინსულტი, ტრანზიტორული იშემიური შეტევა (TIA), თავის ტვინის იშემია ენდარტერექტომია არის ღია ქირურგიული პროცედურა, რომელიც გამოიყენება ათეროსკლეროზული ფოლაქის მასალის მოსაცილებლად არტერიის შიდა გარსიდან, ჩვეულებრივ ტარდება საძილე არტერიაზე ინსულტის თავიდან ასაცილებლად [18].](/pics/cns_angio/endarterectomy-en.jpg)
![იშემიური ინსულტი, ტრანზიტორული იშემიური შეტევა (TIA), თავის ტვინის იშემია საძილე არტერიის სტენტირება არის მინიმალურად ინვაზიური ენდოვასკულური პროცედურა, რომელიც შექმნილია ტვინში ნორმალური სისხლის ნაკადის აღსადგენად საძილე არტერიაში შევიწროების (სტენოზის) მკურნალობის გზით. მცირე, გაფართოებადი ლითონის ბადისებრი მილი, რომელიც ცნობილია როგორც სტენტი, თავსდება სტენოზურ სეგმენტში არტერიის ღიად შესანარჩუნებლად [18].](/pics/cns_angio/Carotid-Artery-Stenting-ge.webp)