თავის ტვინის არტერიების ანთებითი დაავადებები (ცერებრული არტერიიტები)
ცერებრული არტერიიტი (ცნს-ის ვასკულიტი): მიმოხილვა
ცერებრული არტერიიტი, რომელიც უფრო ცნობილია როგორც ცენტრალური ნერვული სისტემის (ცნს) ვასკულიტი, არის სერიოზული მდგომარეობა, რომელიც ხასიათდება თავის ტვინის, ზურგის ტვინის და ზოგჯერ მენინგეალური გარსების სისხლძარღვების (არტერიების, არტერიოლების, კაპილარების, ვენულების ან ვენების) კედლების ანთებით [1, 2]. ამ ანთებამ შეიძლება დააზიანოს სისხლძარღვის კედლები, რაც იწვევს:
- სისხლძარღვის სანათურის შევიწროებას (სტენოზი) ან ბლოკადას (ოკლუზია), რაც იწვევს იშემიურ ინსულტს ან გარდამავალ იშემიურ შეტევებს (გიშ/TIA).
- სისხლძარღვის კედლის შესუსტებას, რამაც პოტენციურად შეიძლება გამოიწვიოს ანევრიზმის ფორმირება და ჰემორაგიული ინსულტი (ინტრაცერებრული ან სუბარაქნოიდული სისხლჩაქცევა).
- ანთებითი სისხლძარღვებიდან გაჟონვას, რაც ხელს უწყობს ტვინის შეშუპებას ან ანთებას.
ცნს-ის ვასკულიტი შედარებით იშვიათია, მაგრამ შეუძლია გამოიწვიოს მნიშვნელოვანი ნევროლოგიური მორბიდობა და სიკვდილიანობა, თუ დროულად არ მოხდება მისი დიაგნოსტირება და მკურნალობა[1, 2].
გამომწვევი მიზეზები და კლასიფიკაცია
ცნს-ის ვასკულიტი ფართოდ იყოფა ორ ძირითად კატეგორიად[1, 2]:
- ცნს-ის პირველადი ანგიიტი (PACNS): ეს არის ვასკულიტი, რომელიც შემოიფარგლება მხოლოდ ცნს-ით, სხეულის სხვა ნაწილებში ანთების ან ვასკულიტის ნიშნების გარეშე[1, 2]. მისი გამომწვევი მიზეზი უცნობია (იდიოპათიურია), თუმცა ეჭვობენ აუტოიმუნურ მექანიზმს [2]. პათოლოგიურად, ის ხშირად ავლენს გრანულომატოზურ ანთებას, მაგრამ არსებობს სხვა პატერნებიც [1].
- მეორადი ცნს-ის ვასკულიტი: ეს ხდება მაშინ, როდესაც ცნს-ის სისხლძარღვების ანთება არის სხვა ძირითადი დაავადების ნაწილი ან გართულება [1, 2]. მიზეზები მოიცავს:
- სისტემური აუტოიმუნური / ანთებითი დაავადებები: ვასკულიტმა შეიძლება დააზიანოს ტვინი, როგორც სისტემური მდგომარეობების ნაწილმა, როგორიცაა [1, 2]:
- სისტემური წითელი მგლურა (SLE)
- რევმატოიდული ართრიტი
- შოგრენის (Sjögren) სინდრომი
- სარკოიდოზი
- ბეხჩეტის (Behçet) დაავადება
- ANCA-ასოცირებული ვასკულიტები (გრანულომატოზი პოლიანგიიტით [GPA], მიკროსკოპული პოლიანგიიტი [MPA], ეოზინოფილური გრანულომატოზი პოლიანგიიტით [EGPA])
- გიგანტურუჯრედოვანი არტერიიტი (GCA) / საფეთქლის არტერიიტი: ძირითადად აზიანებს მსხვილ ექსტრაკრანიალურ არტერიებს, მაგრამ შეიძლება მოიცვას ინტრაკრანიალური სისხლძარღვებიც, მათ შორის ხერხემლის/ძირითადი (ბაზილარული) არტერიები.
- კვანძოვანი პოლიარტერიიტი (PAN)
- ინფექციები: სხვადასხვა ინფექციურმა აგენტმა შეიძლება პირდაპირ შეაღწიოს სისხლძარღვის კედლებში ან გამოიწვიოს ანთებითი პასუხი, რაც იწვევს ვასკულიტს [1, 2]:
- ვირუსული: Varicella Zoster Virus (VZV) არის კარგად ცნობილი მიზეზი (VZV ვასკულოპათია), ხშირად მოსდევს სარტყლისებრ ლიქენს (shingles) ან ჩუტყვავილას (ზოგჯერ წლების შემდეგ). აივ (HIV), ჰერპეს სიმპლექს ვირუსი (HSV), ციტომეგალოვირუსი (CMV) ასევე შეიძლება იყოს ჩართული.
- ბაქტერიული: ბაქტერიული მენინგიტის გართულებები (მაგ., ტუბერკულოზი, სიფილისი[ისტორიულად ხშირი იყო, ახლა ნაკლებად ანტიბიოტიკების გამო], ლაიმის დაავადება, ბაქტერიული ენდოკარდიტი, რომელიც იწვევს სეპტიურ ემბოლებს/მიკოზურ ანევრიზმებს/არტერიიტს). პათოგენები, როგორიცაა სტრეპტოკოკი, პნევმოკოკი, ჰემოფილური ჩხირი (Haemophilus influenzae) ისტორიულად დაკავშირებული იყო მენინგიტთან ასოცირებულ სისხლძარღვოვან გართულებებთან.
- სოკოვანი: განსაკუთრებით იმუნოკომპრომეტირებულ პაციენტებში (მაგ., ასპერგილუსი, მუკორი). მუკორმიკოზმა, რომელიც იჭრება სინუსებიდან, შეიძლება პირდაპირ დააზიანოს მიმდებარე სისხლძარღვები, როგორიცაა შიგნითა საძილე არტერია.
- პარაზიტული: ნაკლებად გავრცელებული მიზეზები, როგორიცაა ნეიროცისტიცერკოზი, ტოქსოპლაზმოზი, მალარია (ცერებრული მალარია უფრო მეტად კაპილარების დაცობას მოიცავს, ვიდრე აშკარა ვასკულიტს), შისტოსომოზი, ტრიქინელოზი (ნევროლოგიური სიმპტომები ხშირად ემბოლიური/ანთებითია, ვიდრე ჭეშმარიტი ვასკულიტი).
- წამლებით გამოწვეული / ტოქსინებთან დაკავშირებული: ზოგიერთი მედიკამენტი ან უკანონო ნარკოტიკი (მაგ., კოკაინი, ამფეტამინები, ფენილპროპანოლამინი) დაკავშირებულია ცნს-ის ვასკულიტთან ან ვასკულოპათიასთან[1].
- ნეოპლაზმთან ასოცირებული: იშვიათად, ვასკულიტი შეიძლება იყოს პარანეოპლასტიკური ფენომენი, რომელიც დაკავშირებულია ძირითად კიბოსთან [1].
- სისტემური აუტოიმუნური / ანთებითი დაავადებები: ვასკულიტმა შეიძლება დააზიანოს ტვინი, როგორც სისტემური მდგომარეობების ნაწილმა, როგორიცაა [1, 2]:
ზოგიერთი მდგომარეობა, როგორიცაა მოიამოიას (Moyamoya) დაავადება ან შექცევადი ცერებრული ვაზოკონსტრიქციის სინდრომი (RCVS), მოიცავს ცერებრული არტერიების შევიწროებას, მაგრამ ზოგადად განიხილება არაანთებით ვასკულოპათიებად, თუმცა ანთებამ ზოგჯერ შეიძლება როლი შეასრულოს ან თანაარსებობდეს [1].
| ტიპი | ხშირი ასოციაციები | ტიპური მახასიათებლები | დიაგნოსტიკური "ოქროს სტანდარტი" |
|---|---|---|---|
| ცნს-ის პირველადი ანგიიტი (PACNS) | იზოლირებულია ცნს-ში (იდიოპათიური) | თავის ტკივილი + მულტიფოკალური ინსულტები/TIA-ები დროთა განმავლობაში | თავის ტვინის ბიოფსია (ოქროს სტანდარტი) + პათოლოგიური ანგიოგრაფია/CSF |
| მეორადი (სისტემური აუტოიმუნური) | SLE (მგლურა), შოგრენის სინდრომი, GPA, ბეჰჩეტის დაავადება, GCA | სისტემური სიმპტომები + ცნს-ის ჩართულობა | დადებითი აუტოანტისხეულები + სისტემური ნიშნები |
| ინფექციური ვასკულიტი | VZV ვასკულოპათია, ტუბერკულოზი, სიფილისი, აივ (HIV) | ცხელება + ინსულტი/გულყრები | CSF (ლიქვორის) დადებითი PCR/კულტურა + სისხლძარღვოვანი შევიწროება |
| მედიკამენტური/ტოქსინით გამოწვეული | კოკაინი, ამფეტამინები | მწვავე "მეხისდარტყმისებური" თავის ტკივილი + ინსულტი | ექსპოზიციის ანამნეზი + შექცევადი ვაზოკონსტრიქცია |
კლინიკური სურათი
ცნს-ის ვასკულიტს ხშირად უწოდებენ "დიდ იმიტატორს", რადგან მისი სიმპტომები ძალზე ცვალებადი და არასპეციფიკურია, რაც დამოკიდებულია ჩართული სისხლძარღვების ზომაზე, ლოკალიზაციასა და რაოდენობაზე, აგრეთვე ანთების ტემპზე [1, 2]. გამოვლინება შეიძლება იყოს მწვავე, ქვემწვავე ან ქრონიკული [2].
გავრცელებული გამოვლინებები მოიცავს [1, 2]:
- თავის ტკივილი: ხშირად ძლიერი, მუდმივი ან დიფუზური; შეიძლება იყოს პირველი სიმპტომი.
- კეროვანი ნევროლოგიური დეფიციტები: ვლინდება როგორც ინსულტი ან გიშ/TIA (იშემიური ან ჰემორაგიული). სისუსტე (ჰემიპარეზი), დაბუჟება (ჰემისენსორული დანაკარგი), მხედველობის დარღვევები (ჰემიანოფსია, დიპლოპია), მეტყველების პრობლემები (აფაზია, დიზართრია), ატაქსია. დროთა განმავლობაში ან სხვადასხვა სისხლძარღვოვან აუზში განვითარებულმა მრავლობითმა ინსულტმა ეჭვი უნდა გააჩინოს.
- კოგნიტური დაქვეითება / ენცეფალოპათია: დაწყებული მსუბუქი დაბნეულობიდან, მეხსიერების პრობლემებიდან და პიროვნების ცვლილებებიდან მძიმე დელირიუმამდე ან კომამდე. შეიძლება იყოს პროგრესირებადი.
- კრუნჩხვები: კეროვანი ან გენერალიზებული.
- მიელოპათია: ზურგის ტვინის ჩართულობამ შეიძლება გამოიწვიოს სისუსტე, სენსორული დონე (sensory level) და ნაწლავების/შარდის ბუშტის დისფუნქცია.
- კრანიალური ნეიროპათიები: ნაკლებად ხშირია, მაგრამ შეიძლება მოხდეს.
- სისტემური სიმპტომები (მეორადი ვასკულიტის დროს): ცხელება, სისუსტე, წონის დაკლება, გამონაყარი, ართრიტი, ან კონკრეტულ ძირითად სისტემურ დაავადებასთან დაკავშირებული სიმპტომები. ესენი, როგორც წესი, *არ არის* PACNS-ის დროს.
დიაგნოსტიკა
ცნს-ის ვასკულიტის დიაგნოსტიკა რთულია და მოითხოვს სხვა მდგომარეობების გამორიცხვას, რომლებსაც შეუძლიათ მსგავსი ნევროლოგიური სიმპტომებისა და ვიზუალიზაციის მიგნებების გამოწვევა (მაგ., ინფექცია, ემბოლია, RCVS, გენეტიკური ვასკულოპათიები, მადემიელინიზირებელი დაავადება, ნეოპლაზმა) [1, 2].
ცნს-ის ვასკულიტის დიფერენციალური დიაგნოსტიკა [1, 2, 3]
| მდგომარეობა | ძირითადი მახასიათებლები / განმასხვავებელი ნიშნები | ტიპური კვლევები / მიგნებები |
|---|---|---|
| ცნს-ის ვასკულიტი (პირველადი ან მეორადი) | თავის ტკივილი, მულტიფოკალური ინსულტები (იშემიური/ჰემორაგიული) დროთა განმავლობაში, კოგნიტური დაქვეითება, კრუნჩხვები. მეორადი: სისტემური სიმპტომები სახეზეა. PACNS: იზოლირებული ცნს-ში. | მრტ: მრავლობითი ინფარქტები/სისხლჩაქცევები/კონტრასტირებადი დაზიანებები. ანგიოგრაფია (DSA/CTA/MRA): სეგმენტური შევიწროება ("მძივისებრი/beading"), სტენოზი, ოკლუზია (ხშირად არასპეციფიკური). თზს: მსუბუქი ანთება (პლეოციტოზი, მაღალი ცილა). თავის ტვინის ბიოფსია ადასტურებს (ოქროს სტანდარტი). მომატებული ედს/CRP (განსაკ. მეორადი). |
| შექცევადი ცერებრული ვაზოკონსტრიქციის სინდრომი (RCVS) | განმეორებადი "მეხის გავარდნის" მსგავსი (thunderclap) თავის ტკივილი დღეების/კვირების განმავლობაში. ხშირად პროვოცირებული (მშობიარობის შემდგომ, ვაზოაქტიური პრეპარატები). შესაძლებელია გარდამავალი კეროვანი დეფიციტები. არ არის სისტემური ანთება. | ანგიოგრაფია: მულტიფოკალური სეგმენტური ვაზოკონსტრიქცია (ვასკულიტის მსგავსი). თზს ნორმალურია. ვაზოკონსტრიქცია სპონტანურად გადის კვირების/თვეების განმავლობაში განმეორებით ვიზუალიზაციაზე. თავის ტვინის მრტ ხშირად ნორმალურია ან აჩვენებს PRES-ს/მცირე ინფარქტებს. |
| გაფანტული სკლეროზი (MS) | მორეციდივე-რემისიული ან პროგრესირებადი ნევროლოგიური დეფიციტები (მხედველობის ნერვის ნევრიტი, განივი მიელიტი, ტვინის ღეროს/ნათხემის ნიშნები). ტიპურად ახალგაზრდა მოზრდილებში. | მრტ: დამახასიათებელი მადემიელინიზირებელი ფოლაქები (პერივენტრიკულური, იუქსტაკორტიკალური, ინფრატენტორიალური, ზურგის ტვინი), ხშირად კონტრასტირდება აქტივობის დროს. თზს: ოლიგოკლონური ზოლები. |
| ემბოლიური ინსულტი (მრავლობითი აუზები) | მრავლობითი ინსულტი, რომელიც ვითარდება ერთდროულად ან თანმიმდევრულად სხვადასხვა სისხლძარღვოვან აუზში. მოითხოვს ემბოლიის წყაროს იდენტიფიკაციას (კარდიოლოგიური, მსხვილი არტერია). | მრტ (DWI) აჩვენებს მწვავე ინფარქტებს მრავლობით აუზებში. კარდიოლოგიური კვლევა (ეკგ, ექო, ჰოლტერი). კისრის/აორტის სისხლძარღვების ვიზუალიზაცია. ტვინის სისხლძარღვების ანგიოგრაფია ჩვეულებრივ ნორმალურია (თუ ემბოლი არ ჩანს). |
| ინფექციური მენინგიტი / ენცეფალიტი | ცხელება, თავის ტკივილი, შეცვლილი მენტალური სტატუსი, კისრის რიგიდობა. შეიძლება ჰქონდეს კეროვანი დეფიციტები ან ინფარქტები ინფექციური ვასკულიტის/ვაზოსპაზმის გამო. | თზს-ის ანალიზი სადიაგნოსტიკოა (პლეოციტოზი, ცილის/გლუკოზის ცვლილებები, კონკრეტული პათოგენის იდენტიფიკაცია). მრტ-მ შეიძლება აჩვენოს მენინგეალური კონტრასტირება ან პარენქიმული ცვლილებები. |
| CADASIL / სხვა გენეტიკური ვასკულოპათიები | მემკვიდრეობითი მდგომარეობები, რომლებიც იწვევენ წვრილი სისხლძარღვების დაავადებას. მორეციდივე ინსულტები, შაკიკი აურით, კოგნიტური დაქვეითება, გუნება-განწყობის დარღვევები, ხშირად იწყება შუა ასაკში. ოჯახური ანამნეზი. | მრტ აჩვენებს დამახასიათებელ შერწყმულ თეთრი ნივთიერების ჰიპერინტენსივობებს (განსაკ. საფეთქლის პოლუსებზე CADASIL-ის დროს), ლაკუნურ ინფარქტებს. გენეტიკური ტესტირება ადასტურებს (მაგ., NOTCH3 CADASIL-ისთვის). კანის ბიოფსია (CADASIL). |
| ანტიფოსფოლიპიდური სინდრომი (APS) | ჰიპერკოაგულაციური მდგომარეობა, რომელიც იწვევს არტერიულ/ვენურ თრომბოზს. მორეციდივე ინსულტები, გიშ (TIAs), სხვა თრომბოზული მოვლენები. ასოცირებულია აუტოიმუნურ დაავადებებთან (მაგ., SLE-თან, რომელიც მითითებულია ვასკულიტის ქვეშ) ან პირველადია. | მრტ აჩვენებს ინფარქტებს. დადებითი ანტიფოსფოლიპიდური ანტისხეულები (მგლურას ანტიკოაგულანტი, ანტიკარდიოლიპინი, ანტი-ბეტა2-გლიკოპროტეინ I). |
| მოიამოიას (Moyamoya) დაავადება/სინდრომი | დისტალური ICA-ების (შიგნითა საძილე არტერიების) და პროქსიმალური MCA-ების/ACA-ების (შუა/წინა ტვინის არტერიების) პროგრესირებადი სტენოზი/ოკლუზია, ფართო ბაზალური კოლატერალური სისხლძარღვების ("კვამლის ბოლქვი") განვითარებით. იწვევს ინსულტს (იშემიურს/ჰემორაგიულს), გიშ-ს (TIAs), თავის ტკივილებს. | ანგიოგრაფია (MRA/CTA/DSA) აჩვენებს დამახასიათებელ მიგნებებს. მრტ აჩვენებს ინფარქტებს/სისხლჩაქცევებს. |
დიაგნოსტიკური კვლევა ტიპურად მოიცავს[1, 2, 3]:
- კლინიკური შეფასება: დეტალური ანამნეზი და ნევროლოგიური შემოწმება. სისტემური ნიშნების/სიმპტომების შეფასება გადამწყვეტია პირველადი და მეორადი ფორმების დიფერენცირებისთვის.
- ლაბორატორიული ტესტები:
- ძირითადი ანალიზები (სისხლის საერთო ანალიზი, ელექტროლიტები, თირკმლის/ღვიძლის ფუნქცია).
- ანთებითი მარკერები: ერითროციტების დალექვის სიჩქარე (ედს/ESR) და C-რეაქტიული ცილა (CRP) - შეიძლება იყოს მომატებული, განსაკუთრებით მეორადი ვასკულიტის ან GCA-ის დროს, მაგრამ ხშირად ნორმალურია PACNS-ის დროს.
- აუტოიმუნური სკრინინგი: ანტინუკლეარული ანტისხეული (ANA), ექსტრაგირებადი ბირთვული ანტიგენები (ENA), რევმატოიდული ფაქტორი (RF), ანტი-ნეიტროფილური ციტოპლაზმური ანტისხეულები (ANCA), კომპლემენტის დონეები, ანტიფოსფოლიპიდური ანტისხეულები.
- ინფექციური კვლევა: სისხლის კულტურები (ნათესები), სეროლოგია სიფილისზე, აივ (HIV), ლაიმზე, VZV-ზე, B/C ჰეპატიტზე; ტესტირება დაფუძნებულია კონტაქტზე/რისკ-ფაქტორებზე.
- თავ-ზურგტვინის სითხის (თზს) ანალიზი (ლუმბალური პუნქციის გზით): ხშირად აჩვენებს ანთების არასპეციფიკურ ნიშნებს: მსუბუქი-ზომიერი პლეოციტოზი (გაზრდილი სისხლის თეთრი უჯრედები, ჩვეულებრივ ლიმფოციტური), მომატებული ცილა. აუცილებელია ინფექციის გამოსარიცხად (გრამით შეღებვა, კულტურები, PCR ისეთი ვირუსებისთვის, როგორიცაა VZV/HSV). შეიძლება იყოს ოლიგოკლონური ზოლები.
- ნეიროვიზუალიზაცია:
- თავის ტვინის მრტ: ხშირად აჩვენებს სხვადასხვა ასაკის მრავლობით იშემიურ ინფარქტს სხვადასხვა სისხლძარღვოვან აუზში (კორტიკალური და სუბკორტიკალური), ზოგჯერ სისხლჩაქცევით, T2/FLAIR თეთრი ნივთიერების ჰიპერინტენსივობებს ან კონტრასტირებად დაზიანებებს. გადოლინიუმით კონტრასტირებამ შეიძლება აჩვენოს ლეპტომენინგეალური კონტრასტირება ან სისხლძარღვის კედლის კონტრასტირება (სისხლძარღვის კედლის ვიზუალიზაციის სპეციფიკური მაღალი რეზოლუციის რეჟიმების გამოყენებით). მრტ ძალზე მგრძნობიარეა თავის ტვინის ანომალიების გამოსავლენად, მაგრამ მიგნებები ხშირად არასპეციფიკურია ვასკულიტისთვის.
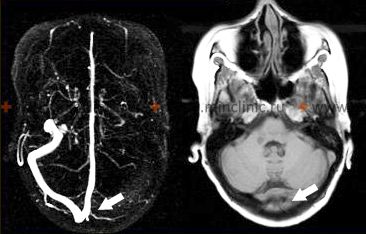
- სისხლძარღვების ვიზუალიზაცია (MRA, CTA, DSA): შეიძლება აჩვენოს დამახასიათებელი ანომალიები, როგორიცაა სეგმენტური შევიწროება ("მძივისებრი/beading"), სტენოზი, ოკლუზიები ან ზოგჯერ ანევრიზმები. თუმცა, მიგნებები შეიძლება იყოს არასპეციფიკური (ბაძავდეს ათეროსკლეროზს ან RCVS-ს) და ვიზუალიზაცია შეიძლება იყოს ნორმალური, განსაკუთრებით წვრილი სისხლძარღვების ვასკულიტის დროს. ციფრული სუბტრაქციული ანგიოგრაფია (DSA) ითვლება ოქროს სტანდარტად სისხლძარღვის მორფოლოგიისთვის, მაგრამ არის ინვაზიური და აქვს რისკები.
მრ ვენოგრაფია აჩვენებს მარცხენა განივი სინუსის თრომბოზს. მიუხედავად იმისა, რომ ვასკულიტმა *შეიძლება* დააზიანოს ვენები/სინუსები, ის ძირითადად აზიანებს არტერიებს. ვენური თრომბოზი არის განსხვავებული მდგომარეობა, რომელსაც ზოგჯერ იწვევს ინფექცია ან ანთება. - თავის ტვინისა და ლეპტომენინგეალური გარსის ბიოფსია: ითვლება საბოლოო სადიაგნოსტიკო ტესტად, განსაკუთრებით საეჭვო PACNS-ის დროს, როდესაც სხვა მიზეზები გამოირიცხება [1, 2]. ბიოფსია, რომელიც აჩვენებს სისხლძარღვების კედლების ტრანსმურალურ ანთებას, ადასტურებს დიაგნოზს [1]. თუმცა, ის ინვაზიურია პოტენციური რისკებით და შედეგი შეიძლება იყოს შეზღუდული დაავადების კეროვანი ბუნების გამო (შერჩევის შეცდომა/sampling error) [1, 2]. ბიოფსია, როგორც წესი, მიზანმიმართულია იმ უბნისკენ, რომელიც მრტ-ზე ანომალიას აჩვენებს [2].
მკურნალობის პრინციპები
მკურნალობა მიზნად ისახავს ანთების დათრგუნვას, შემდგომი სისხლძარღვოვანი დაზიანებისა და ნევროლოგიური დარღვევის თავიდან აცილებას და ძირითადი მიზეზის მართვას, თუ ის მეორადია [1, 2].
- იმუნოსუპრესია (არაინფექციური ვასკულიტისთვის): ეს არის PACNS-ისა და აუტოიმუნურ-ასოცირებული მეორადი ცნს-ის ვასკულიტის მკურნალობის საფუძველი[1, 2].
- მაღალი დოზის კორტიკოსტეროიდები: (მაგ., ინტრავენური მეთილპრედნიზოლონი, რასაც მოჰყვება ორალური პრედნიზონი) როგორც წესი, არის პირველი რიგის ინდუქციური თერაპია ანთების სწრაფად გასაკონტროლებლად.
- ციტოტოქსიური აგენტები: ხშირად ემატება ინდუქციისთვის ზომიერი-მძიმე შემთხვევებისას, განსაკუთრებით PACNS-ის დროს, ან როგორც სტეროიდების დამზოგველი შემანარჩუნებელი თერაპია. ციკლოფოსფამიდი (ორალური ან IV) ხშირად გამოიყენება თავდაპირველად.
- შემანარჩუნებელი თერაპია: რემისიის მიღწევის შემდეგ მკურნალობა ხშირად გადადის ნაკლებად ტოქსიკურ აგენტებზე, როგორიცაა აზათიოპრინი, მიკოფენოლატ მოფეტილი (MMF) ან მეთოტრექსატი გრძელვადიანი კონტროლისთვის (ხშირად 1-2 წელი ან მეტი).
- ბიოლოგიური აგენტები: რიტუქსიმაბი (ანტი-CD20 ანტისხეული) ან სიმსივნის ნეკროზის ფაქტორის (TNF) ინჰიბიტორები შეიძლება გამოყენებულ იქნას რეფრაქტერულ შემთხვევებში ან კონკრეტული სისტემური ვასკულიტების დროს.
- ძირითადი მიზეზის მკურნალობა (მეორადი ვასკულიტისთვის):
- ინფექციური ვასკულიტი: მოითხოვს სპეციფიკურ ანტიმიკრობულ თერაპიას (მაგ., მაღალი დოზით ანტივირუსული საშუალებები, როგორიცაა აციკლოვირი VZV/HSV-სთვის, შესაბამისი ანტიბიოტიკები ბაქტერიული/სიფილისის/ტუბერკულოზის დროს, სოკოს საწინააღმდეგო საშუალებები სოკოვანი მიზეზებისთვის). იმუნოსუპრესია შეიძლება ზოგჯერ ფრთხილად დაემატოს ანთებითი კომპონენტისთვის, მას შემდეგ რაც ინფექცია კონტროლქვეშაა, მაგრამ შეიძლება საშიში იყოს, თუ ინფექცია აქტიურია.
- სისტემური აუტოიმუნური დაავადება: მკურნალობა ფოკუსირებულია ძირითადი სისტემური მდგომარეობის მართვაზე, რაც ხშირად მოიცავს კორტიკოსტეროიდებს და სხვა იმუნოსუპრესანტებს, რომლებიც მორგებულია ამ დაავადებაზე.
- მხარდამჭერი ზრუნვა: ინსულტის გართულებების მართვა, კრუნჩხვების კონტროლი ანტიეპილეფსიური საშუალებებით, კოგნიტური მხარდაჭერა, სარეაბილიტაციო თერაპიები.
- რისკ-ფაქტორების მართვა: ტრადიციული სისხლძარღვოვანი რისკ-ფაქტორების (ჰიპერტენზია, დიაბეტი და ა.შ.) კონტროლი კვლავ მნიშვნელოვანი რჩება.
პროგნოზი ცვალებადია და დამოკიდებულია ძირითად მიზეზზე, დიაგნოზის დროს სიმძიმეზე, მკურნალობის დროულობაზე და თერაპიაზე პასუხზე [1]. PACNS, როგორც წესი, მოითხოვს გრძელვადიან იმუნოსუპრესიას რეციდივის თავიდან ასაცილებლად [2].
ლიტერატურა
- Ropper AH, Samuels MA, Klein JP, Prasad S. Adams and Victor's Principles of Neurology. 11th ed. McGraw Hill; 2019. Chapter 34: Cerebrovascular Diseases (Section on Vasculitis of the Nervous System).
- Salvarani C, Brown RD Jr, Hunder GG. Adult primary central nervous system vasculitis. Lancet. 2012 Aug 18;380(9843):767-77. (Or similar comprehensive review).
- Osborn AG, Hedlund GL, Salzman KL. Osborn's Brain: Imaging, Pathology, and Anatomy. 2nd ed. Elsevier; 2017. Section on Vasculitis and Inflammatory Vasculopathies.
- Fauci AS, Langford CA. Harrison's Principles of Internal Medicine. 20th ed. McGraw Hill; 2018. Chapters on Vasculitis.
- Birnbaum J, Hellmann DB. Primary angiitis of the central nervous system. Arch Neurol. 2009 Jun;66(6):704-9.
იხილეთ აგრეთვე
- სიგმოიდური სინუსის ჩირქოვანი თრომბოფლებიტი თრომბოზით
- სპონტანური ინტრაკრანიალური (სუბარაქნოიდული) და ინტრაცერებრული სისხლჩაქცევა:
- გიგანტური ინტრაკრანიალური ანევრიზმები
- თავის ტვინის არტერიოვენოზური მალფორმაციები
- ინტრაცერებრული სისხლჩაქცევის სხვა მიზეზები
- კომუნიკაციური ჰიდროცეფალია ინტრაცერებრული სისხლჩაქცევის შემდეგ გამსკდარი ანევრიზმით
- ლობარული ინტრაცერებრული სისხლჩაქცევა
- მიკოზური ინტრაკრანიალური ანევრიზმები
- საკულარული ანევრიზმა და სუბარაქნოიდული სისხლჩაქცევა
- ცერებრალური არტერიების ანთებითი დაავადებები (ცერებრალური არტერიიტი)
- ცერებრალური არტერიის ანევრიზმის განმეორებითი გასკდომა
- ცერებრალური ვაზოსპაზმი
- ჰიპერტენზიული ინტრაცერებრული სისხლჩაქცევა
- თავის ტვინის იშემიური დაავადება:
- ათეროსკლეროზული თრომბოზი
- ვერტებრობაზილარული და ტვინის უკანა არტერიების ათეროთრომბოზული ოკლუზია
- ძირითადი არტერიის ათეროთრომბოზული ოკლუზია
- იშემიური ინსულტის (ცერებრალური ინფარქტის) სხვა მიზეზები
- კაროტიდული ბიფურკაციის უსიმპტომო სტენოზი შუილით
- მცირე სისხლძარღვების ინსულტი (ლაკუნური ინფარქტი)
- ტვინის უკანა არტერიის ათეროთრომბოზული ოკლუზია
- ცერებრალური ემბოლია
- შიდა საძილე არტერიის ათეროთრომბოზული ოკლუზია
- ხერხემლისა და უკანა ქვედა ნათხემის არტერიების (PICA) ათეროთრომბოზული ოკლუზია
- იშემიური ინსულტი, ტრანზიტული იშემიური შეტევა (TIA), თავის ტვინის იშემია
- ვერტებრობაზილარული უკმარისობა (VBI) თავბრუსხვევის სიმპტომით
- ცერებროვასკულური დაავადებები - იშემიური ინსულტი, ტრანზიტული იშემიური შეტევა (TIA):