თავის ტვინის არტერიის ანევრიზმის განმეორებითი გასკდომა
ანევრიზმის განმეორებითი გასკდომის მიმოხილვა
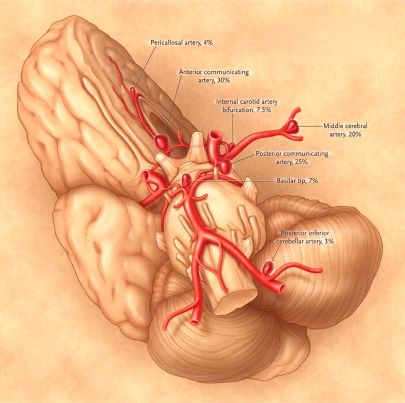
თავის ტვინის ანევრიზმების ტიპები [1, 2]:
- ტომრისებრი ("კენკრისებრი") ანევრიზმა (შეიძლება იყოს გიგანტური)
- თითისტარისებრი (ფუზიფორმული) ანევრიზმა (შეიძლება იყოს გიგანტური)
- განშრევებადი (დისექციური) ანევრიზმა
- მიკოზური (ინფექციური) ანევრიზმა
კლასიფიკაცია ანევრიზმის ზომის მიხედვით [1]:
- ≤6 მმ – მცირე ანევრიზმა
- 7-დან 12 მმ-მდე – საშუალო ანევრიზმა
- 13-დან 24 მმ-მდე – დიდი ანევრიზმა
- ≥25 მმ – გიგანტური ანევრიზმა
რა არის ანევრიზმის განმეორებითი გასკდომა?
ანევრიზმის განმეორებითი გასკდომა არის ერთ-ერთი ყველაზე საშიში და სიცოცხლისთვის საფრთხის შემცველი გართულება საწყისი ანევრიზმული სუბარაქნოიდული სისხლჩაქცევის (SAH) შემდეგ [1, 3]. ის გულისხმობს მეორე სისხლდენას იგივე ანევრიზმიდან, სანამ მოხდება მისი საბოლოო მკურნალობა (იზოლირება) [1, 3]. არასტაბილური კოლტი, რომელიც ყალიბდება გასკდომის ადგილას, შეიძლება მოწყდეს, ან ანევრიზმის შესუსტებულმა კედელმა შესაძლოა კვლავ გაჟონოს/გასკდეს, რაც იწვევს კიდევ ერთ, ხშირად უფრო მძიმე სისხლჩაქცევას სუბარაქნოიდულ სივრცეში ან ტვინის პარენქიმაში[1].
განმეორებითი გასკდომის რისკი ყველაზე მაღალია საწყისი SAH-ის შემდეგ მალევე, პიკს აღწევს პირველი 24 საათის განმავლობაში და რჩება მნიშვნელოვანი, განსაკუთრებით პირველი 7-14 დღის განმავლობაში, სანამ ანევრიზმა არ იქნება იზოლირებული ქირურგიული კლიპირებით ან ენდოვასკულური კოილინგით/ნაკადის გადამისამართებით [1, 3]. ისტორიულად, დაუცველ/არაიზოლირებულ ანევრიზმებში განმეორებითი გასკდომის მაჩვენებლები ფიქსირდებოდა 10-30%-ს შორის პირველი თვის განმავლობაში, უკიდურესად მაღალი სიკვდილიანობით (ხშირად 50-70%-ზე მეტი), რაც უშუალოდ ასოცირებული იყო განმეორებითი სისხლდენის მოვლენასთან [1].
განმეორებითი გასკდომის რისკ-ფაქტორები
რამდენიმე ფაქტორი ზრდის მკურნალობამდე ანევრიზმის განმეორებითი გასკდომის ალბათობას [1, 3]:
- დრო საწყისი გასკდომიდან: რისკი ყველაზე მაღალია პირველი სისხლდენის შემდეგ დაუყოვნებლივ და მცირდება დროთა განმავლობაში, მაგრამ რჩება არსებითი ანევრიზმის იზოლირებამდე.
- ცუდი საწყისი კლინიკური ხარისხი: პაციენტები, რომლებიც ვლინდებიან უარესი ნევროლოგიური სტატუსით (მაგ., ჰანტისა და ჰესის ან WFNS უფრო მაღალი ხარისხი), იმყოფებიან უფრო მაღალი რისკის ქვეშ.
- სუბარაქნოიდული სისხლის რაოდენობა: საწყის კტ სკანირებაზე ნანახი სისხლის დიდი მოცულობა (მაგ., ფიშერის (Fisher) უფრო მაღალი ხარისხი) ასოცირებულია გაზრდილ რისკთან.
- მომატებული არტერიული წნევა: არაკონტროლირებადი ჰიპერტენზია მნიშვნელოვნად ზრდის დაწოლას/სტრესს ანევრიზმის შესუსტებულ კედელზე.
- ანევრიზმის მახასიათებლები: ანევრიზმის უფრო დიდი ზომა და სპეციფიკური ლოკაციები შეიძლება ატარებდეს განმეორებითი გასკდომის უფრო მაღალ რისკს, თუმცა ეს კომპლექსურია.
- მკურნალობის დაყოვნება: რაც უფრო გრძელია დაყოვნება საწყის SAH-სა და ანევრიზმის საბოლოო იზოლირებას შორის, მით მეტია განმეორებითი გასკდომის კუმულაციური რისკი.
| რისკ-ფაქტორი | გავლენა რე-რუპტურის რისკზე | პრევენციის სტრატეგია |
|---|---|---|
| პირველი 24 საათი SAH-ის შემდეგ | უმაღლესი რისკის პერიოდი | ანევრიზმის სასწრაფო იზოლაცია (კლიპირება/კოილინგი) |
| მძიმე კლინიკური ხარისხი (მაღალი Hunt/Hess ან WFNS) | მკვეთრად გაზრდილი რისკი | ადრეული ინტერვენცია + ICP/BP (ქალასშიდა წნევის/არტერიული წნევის) კონტროლი |
| მაღალი Fisher-ის ხარისხი (SAH-ის დიდი მოცულობა) | გაზრდილი რისკი | სწრაფი იზოლაცია + ნიმოდიპინი |
| უკონტროლო ჰიპერტენზია | მთავარი მოდიფიცირებადი რისკი | სამიზნე სისტოლური არტერიული წნევა <140–160 mmHg იზოლაციამდე |
| ანევრიზმის დაგვიანებული მკურნალობა | კუმულაციური რისკი მკვეთრად იზრდება | მკურნალობა 24–72 საათის განმავლობაში სტაბილურ მდგომარეობაში |
კლინიკური გამოვლინება და დიაგნოსტიკა
ანევრიზმის განმეორებითი გასკდომა ტიპიურად ვლინდება როგორც უეცარი, დრამატული ნევროლოგიური გაუარესება SAH-ის გამო მართულ პაციენტში [1]. ძირითადი ნიშნები მოიცავს:
- თავის ტკივილის სიმძიმის უეცარი მატება.
- ცნობიერების დონის მკვეთრი დაქვეითება (ძილიანობა, სტუპორი ან კომა).
- ახალი კეროვანი ნევროლოგიური დეფიციტები (მაგ., სისუსტე, დამბლა, გუგის ცვლილებები).
- კრუნჩხვები.
- კარდიოპულმონური არასტაბილურობა (მაგ., უეცარი ჰიპერტენზია, ბრადიკარდია, სუნთქვის გაჩერება).
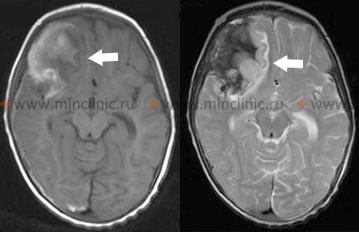
დიაგნოზი ჩვეულებრივ დასტურდება გადაუდებლად თავის ტვინის განმეორებითი კომპიუტერული ტომოგრაფიის (კტ) სკანირებით, რომელიც ტიპიურად აჩვენებს სუბარაქნოიდულ სივრცეში, პარკუჭებში ან ტვინის პარენქიმაში სისხლის ახალ ან გაზრდილ რაოდენობას წინა სკანირებებთან შედარებით [1, 4].
SAH-ის შემდგომი უეცარი ნევროლოგიური გაუარესების დიფერენციალური დიაგნოზი [1, 4]
| მდგომარეობა | ძირითადი მახასიათებლები / განმასხვავებელი ნიშნები | ტიპიური კვლევები / აღმოჩენები |
|---|---|---|
| ანევრიზმის განმეორებითი გასკდომა | LOC-ის (ცნობიერების დონის) უეცარი, კატასტროფული დაქვეითება, ხშირად ძლიერი თავის ტკივილის მატება, ახალი დეფიციტები. უმაღლესი რისკი ადრეულ ეტაპზე ანევრიზმის იზოლირებამდე. | თავის განმეორებითი კტ აჩვენებს ახალ/გაზრდილ სისხლჩაქცევას (SAH, IVH, ICH). საჭიროა გადაუდებელი ანგიოგრაფია, თუ არ არის იზოლირებული. |
| დაგვიანებული ცერებრალური იშემია (DCI) ვაზოსპაზმის გამო | ტიპიურად ხდება SAH-დან 4-14 დღის შემდეგ. ახალი კეროვანი დეფიციტების (ჰემიპარეზი, აფაზია) ან დაქვეითებული LOC-ის თანდათანობითი ან მერყევი დაწყება. შეიძლება წინ უძღოდეს დახვეწილი ცვლილებები TCD-ზე. | თავის კტ ხშირად თავდაპირველად ნორმალურია (არ არის ახალი სისხლდენა). კტ პერფუზიამ/მრტ-მ შეიძლება აჩვენოს იშემია. ანგიოგრაფია ადასტურებს ვაზოსპაზმს (სისხლძარღვის შევიწროებას). TCD აჩვენებს ნაკადის გაზრდილ სიჩქარეებს. |
| მწვავე ჰიდროცეფალია | შეიძლება მოხდეს ადრეულად (სისხლის მიერ CSF გზების ობსტრუქციის გამო) ან მოგვიანებით. დაქვეითებული LOC, თავის ტკივილი, ღებინება, +/- მზერის დამბლა. | თავის კტ აჩვენებს გაფართოებულ პარკუჭებს, რომლებიც არაპროპორციულია ღარების ზომასთან. შეიძლება მოითხოვოს EVD (გარეთა პარკუჭოვანი დრენაჟის) დაყენება. |
| კრუნჩხვები | შეუძლია გამოიწვიოს გარდამავალი ნევროლოგიური დეფიციტები (ტოდის დამბლა) ან გახანგრძლივებული შეცვლილი LOC (არაკონვულსიური ეპილეფსიური სტატუსი). შეიძლება მოხდეს ადრე ან გვიან SAH-ის შემდეგ. | კლინიკური კრუნჩხვითი აქტივობა ან დახვეწილი ნიშნები. ეგგ ადასტურებს კრუნჩხვით აქტივობას ან პოსტიქტალურ შენელებას. ვიზუალიზაცია გამორიცხავს ახალ სტრუქტურულ დაზიანებას. |
| სისტემური გართულებები (მაგ., სეფსისი, ჰიპოქსია, ჰიპონატრიემია, გულის მოვლენა) | გაუარესება ხშირად ასოცირდება სისტემური დაავადების ნიშნებთან (ცხელება, ჰიპოტენზია, რესპირატორული დისტრესი, მეტაბოლური დარღვევა). ნევროლოგიური ცვლილებები თავდაპირველად შეიძლება იყოს უფრო დიფუზური. | შესაბამისი სისტემური გამოკვლევა (სისხლის კულტურები, ABG, ელექტროლიტები, ეკგ, გულმკერდის რენტგენი). თავის კტ ჩვეულებრივ არ აჩვენებს მწვავე ინტრაკრანიალურ ცვლილებას, რომელიც ხსნის გაუარესებას. |
| მედიკამენტების ეფექტები (მაგ., სედაცია) | დაქვეითებული LOC დაკავშირებული სედატიური/ანალგეზიური მედიკამენტების მიღებასთან ან დაგროვებასთან. | გადახედეთ მედიკამენტების ჩანაწერს. რეაგირება შემცირებულ სედაციაზე ან შემქცევ აგენტებზე (თუ შესაძლებელია). ნორმალური ვიზუალიზაცია. |
პრევენცია და მართვა
განმეორებითი გასკდომის პრევენცია არის ანევრიზმული SAH-ის მართვის პირველადი მიზანი[1, 3]. პრევენციის ქვაკუთხედია გამსკდარი ანევრიზმის ადრეული და საბოლოო იზოლირება/დაცვა[1, 3].
- ანევრიზმის გადაუდებელი მკურნალობა: ცენტრების უმეტესობა მიზნად ისახავს გამსკდარი ანევრიზმების მკურნალობას საწყისი SAH-დან 24-72 საათის განმავლობაში, შემდეგი მეთოდებით [1, 3]:
- ქირურგიული კლიპირება: თავის ტვინის ღია ოპერაცია ლითონის კლიფსის მოსათავსებლად ანევრიზმის ყელზე, მის ცირკულაციიდან გამოსარიცხად [1, 5].
- ენდოვასკულური კოილინგი/ნაკადის გადამისამართება: მინიმალურად ინვაზიური პროცედურები, რომლებიც იყენებენ სისხლძარღვების მეშვეობით შეყვანილ კათეტერებს პლატინის სპირალების (coils) მოსათავსებლად ანევრიზმის ტომრის შიგნით (რაც ხელს უწყობს თრომბოზს) ან ნაკადის გადამყვანი სტენტების განსათავსებლად მშობელ არტერიაში [1, 5].
- არტერიული წნევის კონტროლი: ფრთხილი მართვა სისტოლური არტერიული წნევის გარკვეულ სამიზნეზე ქვემოთ შესანარჩუნებლად (მაგ., <160 მმ ვწყ. სვ., მაგრამ ცვალებადია) ანევრიზმის იზოლირებამდე გვეხმარება ანევრიზმის კედელზე სტრესის შემცირებაში ცერებრალური პერფუზიის კომპრომეტირების გარეშე[1, 3].
- სტრესის მინიმიზაცია: პაციენტის სიმშვიდის შენარჩუნება, ტკივილისა და აგიტაციის მართვა, და დაძაბვის თავიდან აცილება (მაგ., ყაბზობის დროს) ასევე მნიშვნელოვანი მხარდამჭერი ზომებია [1].
თუ განმეორებითი გასკდომა მოხდა, მართვა მოიცავს დაუყოვნებლივ რეანიმაციას, ინტრაკრანიალური წნევის (ICP) კონტროლს და გადაუდებელ განხილვას ანევრიზმის იზოლირებისთვის, თუ პაციენტის მდგომარეობა ამის საშუალებას იძლევა, თუმცა პროგნოზი ხშირად ძალიან ცუდია[1].
ანტიფიბრინოლიზური თერაპიის როლი
ანტიფიბრინოლიზური მედიკამენტები, როგორიცაა ამინოკაპრონის მჟავა (Amicar) ან ტრანექსამის მჟავა (TXA), მოქმედებენ სისხლის კოლტების დაშლის ინჰიბირებით [1]. ისინი შესწავლილ იქნა მათი პოტენციალის გამო, სტაბილიზაცია გაუკეთონ კოლტს ანევრიზმის გასკდომის ადგილას და ამით შეამცირონ განმეორებითი გასკდომის რისკი, სანამ შესაძლებელი გახდება საბოლოო მკურნალობის ჩატარება [1, 6].
მიმდინარე მტკიცებულებები და პრაქტიკა მიუთითებს ამ აგენტების შეზღუდულ როლზე [1, 3, 6]:
- ისინი შეიძლება განიხილებოდეს მოკლევადიანი გამოყენებისთვის (მაგ., 72 საათამდე), როგორც ხიდითი თერაპია (bridge therapy) მხოლოდ იმ პაციენტებში დადასტურებული SAH-ით, სადაც არის გარდაუვალი დაყოვნება ანევრიზმის იზოლირებაში[3, 6].
- მათი გამოყენება სადავოა, რადგან მიუხედავად იმისა, რომ მათ შეიძლება შეამცირონ განმეორებითი გასკდომის მაჩვენებლები, კლინიკურმა კვლევებმა აჩვენა, რომ მათ შეუძლიათ გაზარდონ დაგვიანებული ცერებრალური იშემიის რისკი (იშემიური ინსულტი), შესაძლოა მიკროთრომბოზის ხელშეწყობით ან ცერებრალური ვაზოსპაზმის (SAH-ის კიდევ ერთი მთავარი გართულება) ეფექტების გაუარესებით [1, 6].
- გრძელვადიან ფუნქციურ შედეგზე საერთო გავლენა გაურკვეველი რჩება, ზოგიერთი მეტა-ანალიზი აჩვენებს წმინდა სარგებლის არარსებობას ან პოტენციურ ზიანს [6].
- გამოყენების შემთხვევაში, ისინი ტიპიურად შეჰყავთ ინტრავენურად (მაგ., ამინოკაპრონის მჟავის ან ტრანექსამის მჟავის ინფუზია) ჰოსპიტალიზაციიდან ანევრიზმის აღდგენის დრომდე, მაგრამ დაუყოვნებლივ წყდება ამის შემდეგ ან თუ განვითარდება მნიშვნელოვანი ვაზოსპაზმის ან იშემიის ნიშნები [1, 3].
კრიტიკულად მნიშვნელოვანია გვესმოდეს, რომ ანტიფიბრინოლიზური თერაპია არ წარმოადგენს ანევრიზმის საბოლოო მკურნალობის (კლიპირება ან კოილინგი) ალტერნატივას, რომელიც რჩება განმეორებითი გასკდომის პრევენციის ყველაზე ეფექტურ გზად [1, 3].
გარდა ამისა, ცერებრალური ვაზოსპაზმი, ცერებრალური არტერიების შევიწროება, რომელიც ტიპიურად ხდება SAH-დან 4-14 დღის შემდეგ სისხლის დაშლის პროდუქტებისგან გაღიზიანების გამო, არის ავადობისა და სიკვდილიანობის ცალკეული მთავარი მიზეზი SAH-ის შემდეგ, რაც იწვევს იშემიურ ინსულტს[1, 3]. ვაზოსპაზმის მართვა მოიცავს ისეთ თერაპიებს, როგორიცაა კალციუმის არხის ბლოკატორები (ნიმოდიპინი) და ადეკვატური სისხლის მოცულობისა და წნევის შენარჩუნება (სამმაგი-H თერაპიის კომპონენტები, ახლა ხშირად მოდიფიცირებული), და ზოგჯერ ანგიოპლასტიკას[1, 3]. ვაზოსპაზმის რისკი არსებობს დამოუკიდებლად იმისგან, გამოიყენება თუ არა ანტიფიბრინოლიზური საშუალებები.
ლიტერატურა
- Ropper AH, Samuels MA, Klein JP, Prasad S. Adams and Victor's Principles of Neurology. 11th ed. McGraw Hill; 2019. Chapter 34: Cerebrovascular Diseases (Section on Intracranial Aneurysms and Subarachnoid Hemorrhage, including rerupture and complications).
- Greenberg MS. Handbook of Neurosurgery. 9th ed. Thieme; 2019. Chapter 37: Intracranial Aneurysms.
- Connolly ES Jr, Rabinstein AA, Carhuapoma JR, et al; American Heart Association Stroke Council; Council on Cardiovascular Radiology and Intervention; Council on Cardiovascular Nursing; Council on Cardiovascular Surgery and Anesthesia; Council on Clinical Cardiology. Guidelines for the management of aneurysmal subarachnoid hemorrhage: a guideline for healthcare professionals from the American Heart Association/American Stroke Association. Stroke. 2012 Jun;43(6):1711-37.
- Osborn AG, Hedlund GL, Salzman KL. Osborn's Brain: Imaging, Pathology, and Anatomy. 2nd ed. Elsevier; 2017. Section on Aneurysms and Subarachnoid Hemorrhage.
- Winn HR. Youmans and Winn Neurological Surgery. 7th ed. Elsevier; 2017. Volume 4, Chapter 369: Management of Patients with Aneurysmal Subarachnoid Hemorrhage.
- Bahra A, Matharu MS, Buchem MA, et al. Antifibrinolytic treatment for aneurysmal subarachnoid haemorrhage. Cochrane Database Syst Rev. 2006 Oct 18;(4):CD001245. Review. Update in: Cochrane Database Syst Rev. 2013;8:CD001245. (Or more recent Cochrane review/meta-analysis).
- Report of World Federation of Neurological Surgeons Committee on a Universal Subarachnoid Hemorrhage Grading Scale. J Neurosurg. 1988 Jun;68(6):985-6.
- Hunt WE, Hess RM. Surgical risk as related to time of intervention in the repair of intracranial aneurysms. J Neurosurg. 1968 Jan;28(1):14-20.
იხილეთ აგრეთვე
- იშემიური ინსულტი, თავის ტვინის იშემია
- ვერტებრობაზილარული უკმარისობა (VBI) თავბრუსხვევის სიმპტომით
- სომატოფორმული ავტონომიური დისფუნქცია
- თავბრუსხვევა, ყურის დაგუბება და ტინიტუსი
- თავის ტვინის იშემიური დაავადება:
- ათეროსკლეროზული თრომბოზი
- შიდა საძილე არტერიის ათეროთრომბოზული ოკლუზია
- კაროტიდული ბიფურკაციის უსიმპტომო სტენოზი შუილით
- ვერტებრობაზილარული და ტვინის უკანა არტერიების ათეროთრომბოზული ოკლუზია
- ტვინის უკანა არტერიის ათეროთრომბოზული ოკლუზია
- ხერხემლისა და უკანა ქვედა ნათხემის არტერიების (PICA) ათეროთრომბოზული ოკლუზია
- ძირითადი არტერიის ათეროთრომბოზული ოკლუზია
- მცირე სისხლძარღვების ინსულტი (ლაკუნური ინფარქტი)
- იშემიური ინსულტის (ცერებრალური ინფარქტის) სხვა მიზეზები
- ცერებრალური ემბოლია
- სპონტანური ინტრაკრანიალური (სუბარაქნოიდული) და ინტრაცერებრული სისხლჩაქცევა:
- თავის ტვინის არტერიოვენოზური მალფორმაციები
- ჰიპერტენზიული ინტრაცერებრული სისხლჩაქცევა
- ცერებრალური არტერიების ანთებითი დაავადებები (ცერებრალური არტერიიტი)
- გიგანტური ინტრაკრანიალური ანევრიზმები
- ინტრაცერებრული სისხლჩაქცევის სხვა მიზეზები
- ლობარული ინტრაცერებრული სისხლჩაქცევა
- საკულარული ანევრიზმა და სუბარაქნოიდული სისხლჩაქცევა
- მიკოზური ინტრაკრანიალური ანევრიზმები
- ცერებრალური არტერიის ანევრიზმის განმეორებითი გასკდომა
- კომუნიკაციური ჰიდროცეფალია ინტრაცერებრული სისხლჩაქცევის შემდეგ გამსკდარი ანევრიზმით
- ცერებრალური ვაზოსპაზმი
- ცერებროვასკულური დაავადებები - იშემიური ინსულტი, ტრანზიტული იშემიური შეტევა (TIA):
- ტრანზიტული იშემიური შეტევა (TIA)
- სიგმოიდური სინუსის ჩირქოვანი თრომბოფლებიტი თრომბოზით