თავის ტვინის სისხლძარღვოვანი დაავადებები — იშემიური ინსულტი, გარდამავალი იშემიური შეტევა (გიშ)
- თავის ტვინის სისხლძარღვოვანი დაავადებები: მიმოხილვა
- იშემიური ინსულტი: გამომწვევი მიზეზები და მექანიზმები
- იშემიური ინსულტი: ცერებრული მეტაბოლიზმი და პათოფიზიოლოგია
- იშემიური ინსულტი: პათოლოგიური ცვლილებები თავის ტვინში
- იშემიური ინსულტი: ნევროლოგიური სიმპტომები
- გარდამავალი იშემიური შეტევა (გიშ): ნევროლოგიური სიმპტომები
- თავის ტვინის სისხლძარღვოვანი დაავადებების დიაგნოსტიკა
- თავის ტვინის სისხლძარღვოვანი დაავადებებისა და ინსულტის იმიტატორების დიფერენციალური დიაგნოსტიკა
- თავის ტვინის სისხლძარღვოვანი დაავადებების მკურნალობა
თავის ტვინის სისხლძარღვოვანი დაავადებები: მიმოხილვა
თავის ტვინის სისხლძარღვოვანი (ცერებროვასკულური) დაავადებები, რომლებიც მოიცავს თავის ტვინში სისხლის მიწოდების დამრღვევ მდგომარეობებს, წარმოადგენს გლობალური ჯანდაცვის მნიშვნელოვან ტვირთს. მრავალ განვითარებულ ქვეყანაში ინსულტი სიკვდილიანობის ერთ-ერთი წამყვანი მიზეზია, გულის დაავადებებისა და კიბოს შემდეგ [1]. გარდა ამისა, ინსულტი არის მოზრდილებში ხანგრძლივი უნარშეზღუდულობის წამყვანი მიზეზი [1]. ცერებროვასკულური დაავადებების გავრცელება მნიშვნელოვანია, დაახლოებით 800 შემთხვევა 100 000 მოსახლეზე. 65 წელს ზემოთ ასაკის პირთა დაახლოებით 5%-ს გადატანილი აქვს ინსულტი[1, 2 - შენიშვნა: პრევალენტობის კონკრეტული მაჩვენებლები ვარირებს].
ტერმინი "ცერებროვასკულური დაავადება" ფართოდ მოიცავს [1]:
- იშემიური ინსულტი: გამოწვეულია თავის ტვინის არტერიის ბლოკადით (ყველა ინსულტის დაახლოებით 85%).
- ჰემორაგიული ინსულტი: გამოწვეულია თავის ტვინის არტერიის გასკდომით, რაც იწვევს ტვინშიდა სისხლჩაქცევას (ICH) ან სუბარაქნოიდულ სისხლჩაქცევას (SAH).
- გარდამავალი იშემიური შეტევა (გიშ / TIA): ინსულტის დროებითი სიმპტომები თავის ტვინის მუდმივი დაზიანების გარეშე (ხშირად წარმოადგენს გამაფრთხილებელ ნიშანს).
- სხვა მდგომარეობები, როგორიცაა ცერებრული ვენური თრომბოზი, სისხლძარღვოვანი მალფორმაციები და ვასკულიტი.
იშემიური ინსულტი: გამომწვევი მიზეზები და მექანიზმები
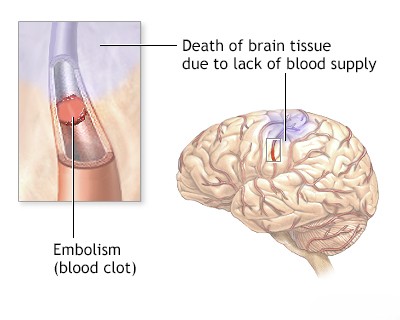
იშემიური ინსულტი, ასევე ცნობილი როგორც ტვინის ინფარქტი, ვითარდება, როდესაც თავის ტვინის ნაწილისკენ სისხლის მიწოდება წყდება, რაც იწვევს ქსოვილის დაზიანებას ჟანგბადისა და საკვები ნივთიერებების ნაკლებობის გამო [1]. როგორც წესი, პროცესში ჩართულია ერთი ან მეტი ცერებრული სისხლძარღვი, როგორიცაა საძილე ან ხერხემლის არტერიები ან მათი ინტრაკრანიალური ტოტები [1].
ძირითადი პათოლოგიური პროცესი შეიძლება წარმოიშვას თავად ტვინის სისხლძარღვოვან ქსელში ან იყოს სისტემური ხასიათის [1, 4]:
- თავად სისხლძარღვის დაავადება (Intrinsic Vessel Disease): ცერებრული არტერიის პირდაპირი დაზიანება ან შევიწროება შემდეგი მიზეზებით:
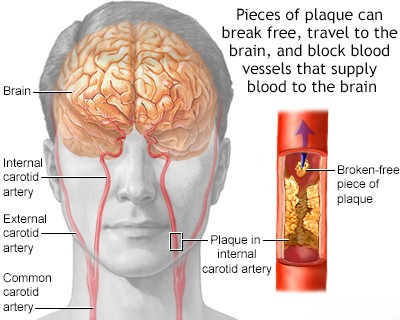
- ათეროსკლეროზი: ცხიმოვანი ფოლაქების დაგროვება, ყველაზე გავრცელებული მიზეზი, განსაკუთრებით მსხვილ არტერიებში (მაგ., კაროტიდული ბიფურკაცია, შუა ტვინის არტერია, ძირითადი/ბაზილარული არტერია).
- წვრილი სისხლძარღვების დაავადება (ლაკუნური ინსულტი): თავის ტვინის სიღრმეში მდებარე წვრილი პენეტრანტული არტერიების დაზიანება (მაგ., ლიპოჰიალინოზი, მიკროათერომა), რაც ხშირად დაკავშირებულია ჰიპერტენზიასთან და დიაბეტთან.
- არტერიის დისექცია (განშრევება): სისხლძარღვის კედლის გაგლეჯა (მაგ., საძილე ან ხერხემლის არტერიის), ხშირად სპონტანური ან ტრავმული.
- ვასკულიტი: სისხლძარღვების ანთება.
- სხვა ვასკულოპათიები: ფიბრომუსკულური დისპლაზია (FMD), მოიამოიას (Moyamoya) დაავადება, რადიაციით გამოწვეული ვასკულოპათია, ამილოიდური ანგიოპათია.
- თანდაყოლილი ანომალიები ან ანევრიზმები (მიუხედავად იმისა, რომ გასკდომა იწვევს ჰემორაგიულ ინსულტს, გაუსკდომელმა ანევრიზმებმა შეიძლება იშვიათად გამოიწვიოს იშემია თრომბოზის/ემბოლიის გზით).
- დაშორებული წყარო / სისტემური პრობლემები: ბლოკადა, რომელიც წარმოიქმნება დაზიანებული ტვინის არტერიის გარეთ ან სისტემური პრობლემების გამო:
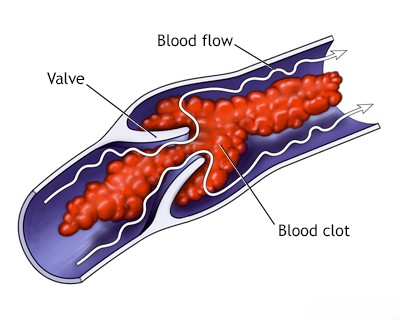
- ემბოლია: კოლტი ან ნაწილაკები მოძრაობს სისხლის ნაკადში და იჭედება თავის ტვინის არტერიაში. წყაროები მოიცავს:
- კარდიოემბოლია: გულიდან (მაგ., წინაგულთა ფიბრილაცია, სარქვლოვანი დაავადება, ახლადგადატანილი მიოკარდიუმის ინფარქტი, ინტრაკარდიული შუნტი, როგორიცაა ღია ოვალური ხვრელი[PFO]).
- ემბოლია არტერიიდან არტერიაში: პროქსიმალური ათეროსკლეროზული ფოლაქებიდან (მაგ., საძილე არტერია, აორტის რკალი).
- სხვა ემბოლი: ცხიმოვანი, ჰაეროვანი, სიმსივნური, სეპტიური ემბოლი (იშვიათია).
- სისტემური ჰიპოპერფუზია: სისხლის ნაკადის გენერალიზებული შემცირება (მაგ., გულის გაჩერების, მძიმე ჰიპოტენზიის, შოკის გამო), რაც იწვევს წყალგამყოფ (საზღვრო) ინფარქტებს ძირითადი არტერიული აუზების საზღვრებზე.
- ჰემატოლოგიური დარღვევები: მდგომარეობები, რომლებიც ზრდის სისხლის სიბლანტეს ან შედედებას (მაგ., პოლიციტემია, ნამგლისებრუჯრედოვანი ანემია, თრომბოფილიები).
- ემბოლია: კოლტი ან ნაწილაკები მოძრაობს სისხლის ნაკადში და იჭედება თავის ტვინის არტერიაში. წყაროები მოიცავს:
თანმხლები სისხლძარღვოვანი დაავადება შეიძლება დარჩეს უსიმპტომო მანამ, სანამ არ გამოიწვევს სისხლის ნაკადის კრიტიკულ შემცირებას (სტენოზი, რომელიც იწვევს ჰიპოპერფუზიას), ხელს არ შეუწყობს კოლტის ლოკალურ წარმოქმნას (თრომბოზს), არ იმოქმედებს როგორც ემბოლიის წყარო, ან არ გამოიწვევს სისხლძარღვის გასკდომას (ჰემორაგიული ინსულტი) [1].
ინსულტი არის ამ სისხლძარღვოვანი მოვლენების შედეგად განვითარებული კლინიკური გამოვლინება[1]. იშემია და შემდგომი ინფარქტი (ქსოვილის სიკვდილი) ვითარდება, როდესაც თრომბით ან ემბოლით სისხლძარღვის სანათურის ობსტრუქცია მკვეთრად ამცირებს ან აჩერებს სისხლის ნაკადს [1, 5]. ჰემორაგიული ინსულტი სისხლძარღვის გასკდომის შედეგია [1].
სხვა ნევროლოგიური სიმპტომები შეიძლება განვითარდეს მეორადად სისხლძარღვოვანი პრობლემების გამო, როგორიცაა თავის ტვინის ნერვის კომპრესია გაფართოებული არტერიით ან ანევრიზმით, სისხლძარღვოვანი თავის ტკივილი (შაკიკი, არტერიიტი), ან სიმპტომები, რომლებიც დაკავშირებულია ცერებრულ ვენურ თრომბოზთან ან მომატებულ ქალაშიდა წნევასთან [1].
იშემიური ინსულტის მექანიზმების პრევალენტობა (საილუსტრაციო, ვარირებს კვლევის/პოპულაციის მიხედვით)[1, 4]:
| ინსულტის მექანიზმი/ქვეტიპი | პრევალენტობა ახალგაზრდებში (მაგ., 18-50 წელი) | პრევალენტობა ხანდაზმულებში (მაგ., >65 წელი) |
|---|---|---|
| კარდიოემბოლია | ~20-30% | ~20-30% |
| მსხვილი არტერიების ათეროსკლეროზი | ~5-10% | ~20-25% |
| წვრილი სისხლძარღვების ოკლუზია (ლაკუნური) | ~10-15% | ~20-25% |
| სხვა დადგენილი ეტიოლოგია (მაგ., დისექცია, ვასკულიტი, ჰემატოლოგიური, გენეტიკური) |
~20-30% | ~5% |
| დაუდგენელი ეტიოლოგია (კრიპტოგენული) | ~25-35% | ~25-35% |
იშემიური ინსულტი: ცერებრული მეტაბოლიზმი და პათოფიზიოლოგია
თავის ტვინი ნორმალური ფუნქციონირებისთვის მკაცრად არის დამოკიდებული სისხლის ნაკადით ჟანგბადისა და გლუკოზის უწყვეტ მიწოდებაზე [5]. ნეირონებს ენერგიის ძალიან შეზღუდული რეზერვები აქვთ [5].
- სისხლის ნაკადის სრულ შეწყვეტას (მაგ., გულის გაჩერება) ნორმალურ პირობებში მივყავართ ცნობიერების დაკარგვამდე რამდენიმე წამში (~10 წმ) და ნეირონების შეუქცევად სიკვდილამდე (ინფარქტი) რამდენიმე წუთში (~3-5 წთ) [1, 5].
- თუმცა, თუ სისხლის მიწოდება მნიშვნელოვნად მცირდება, მაგრამ სრულად არ წყდება (იშემია), თავის ტვინის ქსოვილს შეუძლია დარჩეს სიცოცხლისუნარიანი უფრო დიდი ხნის განმავლობაში ინფარქტის განვითარებამდე [5]. შეუქცევადი ინფარქტის ბირთვის გარშემო არსებულ ამ დისფუნქციურ, მაგრამ პოტენციურად გადარჩენად ქსოვილის ზონას იშემიური პენუმბრა (ნახევარჩრდილი) ეწოდება [5].
პენუმბრას არსებობა წარმოადგენს ინსულტის მწვავე თერაპიების საფუძველს, რომლებიც მიზნად ისახავს სისხლის მიმოქცევის (რეპერფუზიის) მაქსიმალურად სწრაფად აღდგენას [5]. პენუმბრაში ნეირონები ფუნქციურად დაზიანებულია, მაგრამ სტრუქტურულად ინტაქტურია (შენარჩუნებულია) [5]. თუ სისხლის მიმოქცევა აღდგება კრიტიკულ დროის ფანჯარაში (საათებში), ეს უჯრედები შეიძლება აღდგეს, რაც შეზღუდავს ინფარქტის საბოლოო ზომას და გააუმჯობესებს კლინიკურ გამოსავალს [5]. თუ იშემია გრძელდება, პენუმბრა პროგრესულად გარდაიქმნება ინფარქტულ ქსოვილად [5].
"იშემიური კასკადი" მოიცავს ენერგიის დეფიციტით გამოწვეულ მოვლენების რთულ სერიას, მათ შორის იონური ტუმბოს უკმარისობას, ამგზნები ნეირომედიატორების გამოყოფას (ექსაიტოტოქსიკურობა), კალციუმის შესვლას უჯრედში, ანთებას, თავისუფალი რადიკალების წარმოქმნას და საბოლოოდ, უჯრედის სიკვდილის გზებს (ნეკროზი და აპოპტოზი) [5]. ინფარქტის განვითარების შემდეგ, უჯრედის მემბრანები კარგავენ მთლიანობას, ჰემატოენცეფალური ბარიერი (BBB) ირღვევა (რაც იწვევს ვაზოგენურ შეშუპებას) და უჯრედული მეტაბოლიზმი წყდება [5].
იშემიური ინსულტი: პათოლოგიური ცვლილებები თავის ტვინში
იშემიური ინფარქტის სურათი დროთა განმავლობაში იცვლება [6]:
- მწვავე სტადია (საათებიდან დღეებამდე): თავდაპირველად, ინფარქტის უბანი შეიძლება მაკროსკოპულად ნორმალურად ან ოდნავ ფერმკრთალად და შეშუპებულად (ციტოტოქსიური შეშუპება) გამოიყურებოდეს. ნეირონებში იწყება მიკროსკოპული ცვლილებები (მაგ., ეოზინოფილური ციტოპლაზმა, პიკნოტური ბირთვები).
- ქვემწვავე სტადია (დღეებიდან კვირებამდე): ინფარქტი ხდება უფრო მკაფიოდ შემოსაზღვრული, ხშირად გამოიყურება ფერმკრთალი და რბილი (კოლიკვაციური/გათხევადებითი ნეკროზი). ანთებითი უჯრედები (ჯერ ნეიტროფილები, შემდეგ მაკროფაგები) ინფილტრირდება უბანში მკვდარი ქსოვილის მოსაშორებლად. ვაზოგენურმა შეშუპებამ, რომელიც ჰემატოენცეფალური ბარიერის დარღვევის შედეგია, შეიძლება პიკს მიაღწიოს დაახლოებით 3-5 დღეში და პოტენციურად გამოიწვიოს მნიშვნელოვანი მოცულობითი ეფექტი და ჩაჭედვა (თიაქარი).
- ჰემორაგიული ტრანსფორმაცია: საათების ან დღეების განმავლობაში, განსაკუთრებით რეპერფუზიის შემდეგ (სპონტანური ან თერაპიული), შეიძლება მოხდეს სისხლჩაქცევა ინფარქტულ ქსოვილში. ეს შეიძლება ვარირებდეს მცირე პეტექიური სისხლჩაქცევებიდან უფრო დიდ, შერწყმულ ჰემატომებამდე. მიჩნეულია, რომ ეს იშემიურ ზონაში სისხლძარღვების კედლების დაზიანების შედეგია, რომლებიც სისხლის ნაკადის აღდგენისას გამტარი ხდება. ემბოლიური ინსულტები უფრო მიდრეკილია ჰემორაგიული ტრანსფორმაციისკენ, ვიდრე თრომბოზული ინსულტები.
- ქრონიკული სტადია (კვირებიდან თვეებამდე/წლებამდე): ნეკროზული ქსოვილი თანდათანობით იშლება მაკროფაგების მიერ, ტოვებს კისტოზურ ღრუს, რომელიც სავსეა თავ-ზურგტვინის სითხით (თზს/ლიქვორით) და გარშემორტყმულია გლიური ნაწიბურით (გლიოზი).
ინსულტის ტიპის (იშემიური თუ ჰემორაგიული) ზუსტი დიაგნოსტიკა და ლოკალიზაციის დადგენა გადამწყვეტია შესაბამისი მკურნალობისთვის [7]. საფუძვლად მდებარე სისხლძარღვოვანი პათოლოგიის დადგენა (მაგ., სტენოზი, ოკლუზიის ადგილი, დისექცია) და კოლატერალური სისხლის მიმოქცევის შეფასება ასევე სასიცოცხლოდ მნიშვნელოვანია [7].
მკურნალობის სტრატეგიები მიზნად ისახავს [7]:
- პირველადი ინსულტის პრევენციას: მოდიფიცირებადი რისკ-ფაქტორების მართვით (ჰიპერტენზია, დიაბეტი, მოწევა, ჰიპერლიპიდემია, წინაგულთა ფიბრილაცია).
- მწვავე ინსულტის მკურნალობას: უპირველეს ყოვლისა, იშემიური ინსულტის დროს სისხლის მიმოქცევის აღდგენით (თრომბოლიზი, თრომბექტომია) რაც შეიძლება სწრაფად („დრო ტვინია“), ან სისხლდენისა და წნევის მართვით ჰემორაგიული ინსულტის დროს.
- ტვინის მეორადი დაზიანების პრევენციას: გართულებების მართვით, როგორიცაა ტვინის შეშუპება, კრუნჩხვები, ინფექციები და ტვინის ადეკვატური პერფუზიული წნევის შენარჩუნებით.
- განმეორებითი ინსულტის პრევენციას (მეორადი პრევენცია): გამომწვევი მიზეზის მკურნალობით (მაგ., ანტიაგრეგანტები ათეროსკლეროზის დროს, ანტიკოაგულაცია წინაგულთა ფიბრილაციის დროს, კაროტიდული ენდარტერექტომია/სტენტირება მძიმე სტენოზის დროს) და რისკ-ფაქტორების მართვის გაგრძელებით.
- აღდგენის ხელშეწყობას: სარეაბილიტაციო თერაპიების მეშვეობით.
მიღწევების მიუხედავად, ინსულტის მკურნალობის მრავალი ასპექტი კვლავ რთულ გამოწვევად რჩება, და ზოგიერთი ჩარევის მტკიცებულებები ჯერ კიდევ ვითარდება [7]. თანამედროვე მართვა დიდწილად ეყრდნობა სწრაფ კლინიკურ შეფასებას და მოწინავე ნეიროვიზუალიზაციას, როგორიცაა მრ-ანგიოგრაფია (MRA) და კტ-ანგიოგრაფია (CTA), თერაპიის წარმართვის მიზნით [7, 8].
იშემიური ინსულტი: ნევროლოგიური სიმპტომები
იშემიური ინსულტის კონკრეტული ნევროლოგიური სიმპტომები მთლიანად დამოკიდებულია სისხლის მიწოდების შეწყვეტით დაზარალებული თავის ტვინის უბნის ლოკალიზაციასა და ზომაზე [1]. დასაწყისი ჩვეულებრივ უეცარია [1].
ინსულტის სიმპტომების სწრაფ ამოცნობას კრიტიკული მნიშვნელობა აქვს. აკრონიმი **FAST** ფართოდ გამოყენებული ინსტრუმენტია [9]:
- **F**ace Drooping (სახის ასიმეტრია): აქვს თუ არა პაციენტს სახის ერთი მხარე ჩამოწეული ან დაბუჟებული? სთხოვეთ პიროვნებას გაიღიმოს. არის თუ არა ღიმილი არათანაბარი?
- **A**rm Weakness (მკლავის სისუსტე): არის თუ არა ერთი მკლავი სუსტი ან დაბუჟებული? სთხოვეთ პიროვნებას აწიოს ორივე მკლავი. იწევს თუ არა ერთი მკლავი ქვემოთ?
- **S**peech Difficulty (მეტყველების გაძნელება): არის თუ არა მეტყველება გაურკვეველი? არ შეუძლია პიროვნებას ლაპარაკი ან ძნელია მისი გაგება? სთხოვეთ პიროვნებას გაიმეოროს მარტივი წინადადება.
- **T**ime to call (დროა დარეკოთ სასწრაფოში) (მაგ., 112): თუ ვინმეს აღენიშნება ამ სიმპტომებიდან რომელიმე, თუნდაც ის გაქრეს, დაუყოვნებლივ გამოიძახეთ დახმარება და დაინიშნეთ სიმპტომების პირველად გამოვლენის დრო.
კონკრეტული სიმპტომები ხშირად კორელირებს ჩართულ სისხლძარღვოვან აუზთან [1]:
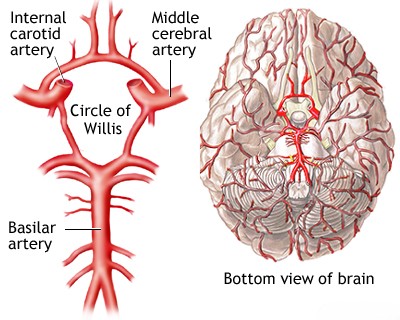
- შუა ტვინის არტერიის (MCA) აუზი (ყველაზე გავრცელებული): კონტრალატერალური ჰემიპარეზი (სისუსტე) და ჰემისენსორული დაკარგვა (ხშირად მკლავი და სახე > ფეხი), კონტრალატერალური ჰომონიმური ჰემიანოფსია (მხედველობის ველის დეფექტი), მზერის პრეფერენცია დაზიანების მხარეს. თუ დომინანტური ჰემისფერო (ჩვეულებრივ მარცხენა) დაზიანებულია, ვითარდება აფაზია (მეტყველების დარღვევა – ექსპრესიული, რეცეპტული ან გლობალური). თუ არადომინანტური ჰემისფერო დაზიანებულია, შეიძლება განვითარდეს უგულებელყოფა (სივრცის კონტრალატერალური მხარისადმი უყურადღებობა / neglect), ანოზოგნოზია (დეფიციტის გაუცნობიერებლობა) და სივრცითი დეზორიენტაცია.
- წინა ტვინის არტერიის (ACA) აუზი: კონტრალატერალური ფეხის სისუსტე და მგრძნობელობის დაკარგვა (ფეხი > მკლავი), ჭერის რეფლექსი, შუბლის წილის ნიშნები (მაგ., განსჯის უნარის დაქვეითება, აბულია [მოტივაციის ნაკლებობა]), შარდის შეუკავებლობა.
- უკანა ტვინის არტერიის (PCA) აუზი: კლასიკურია კონტრალატერალური ჰომონიმური ჰემიანოფსია. სხვა ნიშნები შეიძლება მოიცავდეს კონტრალატერალურ სენსორულ დანაკარგს, მეხსიერების დაქვეითებას (თუ ჩართულია თალამუსი ან საფეთქლის წილი), ალექსიას აგრაფიის გარეშე (თუ ჩართულია დომინანტური კეფის წილი/კორძიანი სხეულის ვალოკი), ვიზუალურ აგნოზიას ან კორტიკალურ სიბრმავეს (ორმხრივი დაზიანებისას).
- ვერტებრობაზილარული აუზი (ტვინის ღერო/ნათხემი): მრავალფეროვანი სიმპტომები, მათ შორის თავბრუსხვევა (ვერტიგო), დიპლოპია, დიზართრია, დისფაგია, ატაქსია, ჯვარედინი სენსორული/მოტორული ნიშნები (მაგ., იფსილატერალურად სახე, კონტრალატერალურად სხეული), ცნობიერების შეცვლა, კვადრიპლეგია ('ჩაკეტილობის სინდრომი' ვაროლის ხიდის მძიმე ინფარქტით). დამახასიათებელია კონკრეტული სინდრომები, როგორიცაა ვალენბერგი (მოგრძო ტვინის ლატერალური ნაწილი).
- ლაკუნური ინსულტები (წვრილი პენეტრანტული არტერიები): ხშირად იწვევს წმინდა მოტორულ ჰემიპარეზს, წმინდა სენსორულ ინსულტს, სენსომოტორულ ინსულტს, ატაქსიურ ჰემიპარეზს ან დიზართრია-მოუქნელი ხელის სინდრომს, ჩვეულებრივ, კორტიკალური ნიშნების გარეშე, როგორიცაა აფაზია ან უგულებელყოფა (neglect).
სიმპტომების ევოლუციის მოდელს შეუძლია გარკვეული მინიშნებების მოცემა: უეცარი მაქსიმალური დეფიციტი ხშირად მიუთითებს ემბოლიაზე, ხოლო მერყევი ან თანდათანობითი მიმდინარეობა შეიძლება მიუთითებდეს თრომბოზზე ან ჰემოდინამიკურ უკმარისობაზე[1]. თუმცა, ეს მოდელები სრულად სანდო არ არის. უეცარი ღრმა კომა შეიძლება გამოწვეული იყოს ძირითადი (ბაზილარული) არტერიის ემბოლიით ან დიდი ჰემორაგიული ინსულტით [1].
ზუსტი ანამნეზის შეკრება კრიტიკულია, მაგრამ შეიძლება გართულდეს, თუ პაციენტს აქვს კოგნიტური დაქვეითება (მაგ., აფაზია, უგულებელყოფა, დაბნეულობა) ან თუ თვითმხილველები არ არიან [1]. კოლატერალური სისხლის მიმოქცევა მნიშვნელოვნად მოქმედებს ინფარქტის საბოლოო მასშტაბზე და, შესაბამისად, სიმპტომების სიმძიმეზე [1, 10]. ვრცელ კოლატერალებს (მაგ., ვილიზიის წრის ან ლეპტომენინგეალური ანასტომოზების მეშვეობით) ზოგჯერ შეუძლია დააკომპენსიროს მსხვილი არტერიის სრული ოკლუზია მინიმალური ან ნულოვანი სიმპტომებით, მაშინ როცა სუსტმა კოლატერალებმა შეიძლება გამოიწვიოს დიდი ინფარქტები დისტალური ტოტების ოკლუზიის დროსაც კი [1, 10].
"ინსულტი განვითარებაში" (Stroke-in-evolution) ან "პროგრესირებადი ინსულტი" აღნიშნავს ნევროლოგიურ დეფიციტს, რომელიც უარესდება ან მერყეობს დაწყების შემდეგ [1]. ეს შეიძლება გამოწვეული იყოს თრომბის ზრდით, პროგრესირებადი შეშუპებით, მეორადი სისხლჩაქცევით ან სისტემური ფაქტორებით, როგორიცაა ჰიპოტენზია [1]. თუმცა, განმეორებითი ემბოლია ან ჰემოდინამიკური არასტაბილურობა, რომელიც დაკავშირებულია კრიტიკულ სტენოზთან, ასევე ხშირი მიზეზებია [1].
გარკვეული რისკ-ფაქტორების არსებობა ზრდის ეჭვს ინსულტის სპეციფიკურ მექანიზმებზე [1]. ათეროსკლეროზული რისკ-ფაქტორები (ჰიპერტენზია, დიაბეტი, მოწევა, ჰიპერლიპიდემია) მიუთითებს მსხვილი არტერიების დაავადებაზე ან ლაკუნურ ინსულტზე [1]. წინაგულთა ფიბრილაცია ძლიერ მიუთითებს კარდიოემბოლიაზე [1, 4]. მძიმე ჰიპერტენზია არის ძირითადი რისკ-ფაქტორი როგორც იშემიური (ლაკუნური, მსხვილი სისხლძარღვების), ასევე ჰემორაგიული (ღრმა ტვინშიდა) ინსულტისთვის [1].
| სისხლძარღვოვანი აუზი | კლასიკური სიმპტომები | ხშირი მიზეზი |
|---|---|---|
| შუა ტვინის არტერია (MCA - ყველაზე ხშირი) | კონტრალატერალური ჰემიპარეზი (სახე/ხელი > ფეხი), აფაზია (დომინანტური), ნეგლექტი (არადომინანტური), ჰემიანოპსია | საძილე არტერიის სტენოზი / MCA ემბოლია / თრომბოზი |
| წინა ტვინის არტერია (ACA) | კონტრალატერალური ფეხის სისუსტე > ხელი, ხაცის რეფლექსი, აბულია, შეუკავებლობა | ACA ემბოლია / სტენოზი |
| უკანა ტვინის არტერია (PCA) | კონტრალატერალური ჰომონიმური ჰემიანოპსია, მეხსიერების პრობლემები, ალექსია | PCA ემბოლია / ბაზილარული არტერიის მწვერვალის (top-of-basilar) სინდრომი |
| ვერტებრობაზილარული აუზი | ვერტიგო, დიპლოპია, დიზართრია, ატაქსია, ჯვარედინი ნიშნები, "ჩაკეტილი ადამიანის" სინდრომი (მძიმე შემთხვევაში) | ბაზილარული / ხერხემლის არტერიების ათეროსკლეროზი / ემბოლია |
| ლაკუნური (წვრილი სისხლძარღვები) | წმინდა მოტორული, წმინდა სენსორული, ატაქსიური ჰემიპარეზი, დიზართრია-მოუქნელი ხელის სინდრომი | ჰიპერტენზია, დიაბეტი (ლიპოჰიალინოზი) |
გარდამავალი იშემიური შეტევა (გიშ): ნევროლოგიური სიმპტომები
გარდამავალი იშემიური შეტევა (გიშ / TIA) კლასიკურად განიმარტება როგორც ნევროლოგიური დისფუნქციის ტრანზიტორული (გარდამავალი) ეპიზოდი, რომელიც გამოწვეულია კეროვანი ტვინის, ზურგის ტვინის ან ბადურის იშემიით, მწვავე ინფარქტის (ქსოვილის სიკვდილის) გარეშე[11]. ტრადიციულად გამოიყენებოდა 24-საათიანი დროის ლიმიტი, მაგრამ თანამედროვე განმარტება ხაზს უსვამს ქსოვილის დაზიანების არარსებობას [11]. ბევრი გიშ გრძელდება მხოლოდ რამდენიმე წუთს და სიმპტომების ერთ საათში გაქრობა ამ დიაგნოზზე ძლიერ მიუთითებს [11]. თუმცა, ხანმოკლე ეპიზოდების დროსაც კი მგრძნობიარე მრტ რეჟიმებზე (DWI) ზოგჯერ შეიძლება გამოჩნდეს მცირე ინფარქტები [11].
გიშ არის მოახლოებული ინსულტის კრიტიკული გამაფრთხილებელი ნიშანი[11]. ინსულტის განვითარების რისკი ძალიან მაღალია გიშ-ის შემდგომ საათებსა და დღეებში, რაც მოითხოვს გადაუდებელ შეფასებასა და მკურნალობას [11].
გიშ-ის სიმპტომები იდენტურია ინსულტის სიმპტომების, მაგრამ ისინი დროებითია [11]. კონკრეტული სიმპტომები მიუთითებს დაზიანებულ სისხლძარღვოვან აუზზე [1, 11]:
- საძილე არტერიის აუზი (წინა ცირკულაცია): ტრანზიტორული მონოკულარული სიბრმავე (amaurosis fugax), კონტრალატერალური სისუსტე ან დაბუჟება (სახე/მკლავი/ფეხი), აფაზია (თუ ჩართულია დომინანტური ჰემისფერო).
- ვერტებრობაზილარული აუზი (უკანა ცირკულაცია): თავბრუსხვევა/ვერტიგო, დიპლოპია, დიზართრია, დისფაგია, ატაქსია, ორმხრივი ან ალტერნიული სისუსტე/დაბუჟება, მხედველობის ორმხრივი დაკარგვა.
- ლაკუნური გიშ: გარდამავალი წმინდა მოტორული, წმინდა სენსორული ან სენსომოტორული სიმპტომები, ან დიზართრია-მოუქნელი ხელის სინდრომი, კორტიკალური ნიშნების გარეშე.
გიშ-ის მოდელს შეუძლია მიგვანიშნოს ძირითად მექანიზმზე [1]:
- მრავლობითი, ხანმოკლე (<15 წთ), სტერეოტიპული (იდენტური) ეპიზოდები: ხშირად მიუთითებს ჰემოდინამიკურ უკმარისობაზე მაღალი ხარისხის სტენოზის გამო ("დაბალი ნაკადის" (low flow) გიშ).
- ერთეული, უფრო ხანგრძლივი ეპიზოდი, ან ცვალებადი სიმპტომები: უფრო მეტად მიუთითებს ემბოლიურ წყაროზე (არტერიიდან არტერიაში ან კარდიოემბოლიური).
ისევე როგორც ინსულტი, გიშ არის კლინიკური სინდრომი, რომელიც მოითხოვს გამოკვლევას გამომწვევი მიზეზის დასადგენად (მაგ., საძილე არტერიის სტენოზი, წინაგულთა ფიბრილაცია, წვრილი სისხლძარღვების დაავადება), რათა წარიმართოს სათანადო მეორადი პრევენცია [11].
თავის ტვინის სისხლძარღვოვანი დაავადებების დიაგნოსტიკა
სავარაუდო იშემიური ინსულტის, გიშ-ის ან ქრონიკული ცერებრული იშემიის დიაგნოსტიკური კვლევა მოიცავს [1, 7, 8]:
- სრულფასოვან ნევროლოგიურ შემოწმებას.
- ნეიროვიზუალიზაციას: უპირველეს ყოვლისა, თავის ტვინის უკონტრასტო კტ-ს (მწვავე ეტაპზე სისხლჩაქცევის გამოსარიცხად), რასაც მოსდევს თავის ტვინის მრტ (DWI-ის ჩათვლით) იშემიის დასადასტურებლად, ინფარქტის ზომის/ლოკალიზაციის შესაფასებლად და ქრონიკული ცვლილებების მოსაძებნად.
- სისხლძარღვების ვიზუალიზაციას: მიზეზის იდენტიფიცირებისთვის (სტენოზი, ოკლუზია, დისექცია, ემბოლიის წყარო). მოიცავს საძილე/ხერხემლის არტერიების დოპლერ-ულტრასონოგრაფიას, CTA-ს, MRA-ს, ან ზოგჯერ DSA-ს (ციფრული სუბტრაქციული ანგიოგრაფია).
- კარდიოლოგიურ შეფასებას: ეკგ, პოტენციურად ხანგრძლივი კარდიოლოგიური მონიტორინგი (ჰოლტერი, მოვლენების მონიტორი) და ექოკარდიოგრამა (ტრანსთორაკალური/ტრანსეზოფაგური - TTE/TEE) კარდიოემბოლიური წყაროების სკრინინგისთვის (განსაკუთრებით წინაგულთა ფიბრილაცია, სარქველების დაავადება, თრომბი).
- სისხლის ანალიზებს: მათ შორის სისხლის საერთო ანალიზი, მეტაბოლური პანელი, ლიპიდები, HbA1c, კოაგულოგრამა, +/- ჰიპერკოაგულაციური კვლევები შერჩეულ პაციენტებში.
- სხვა კვლევები, როგორიცაა რეოენცეფალოგრაფია (რეოგ) ან ელექტროენცეფალოგრაფია (ეეგ), შეიძლება განიხილებოდეს სპეციფიკურ კონტექსტში, მაგრამ არ წარმოადგენს რუტინულს პირველადი დიაგნოსტიკისთვის.
თავის ტვინის სისხლძარღვოვანი დაავადებებისა და ინსულტის იმიტატორების დიფერენციალური დიაგნოსტიკა
სისხლძარღვოვანი ტვინის დაზიანებების დიაგნოსტიკა ეყრდნობა დამახასიათებელი ინსულტის/გიშ-ის სინდრომების ამოცნობას [1]. თუმცა, სხვა მდგომარეობებს შეუძლიათ მიბაძონ ამ გამოვლინებებს ("ინსულტის იმიტატორები" / Stroke mimics) [12]. ძირითადი განმასხვავებელი ნიშნები ხშირად მოიცავს დროით პროფილს (დასაწყისი, ხანგრძლივობა, ევოლუცია), ასოცირებულ სიმპტომებს და ნევროლოგიური გამოკვლევისა და დიაგნოსტიკური ტესტების მონაცემებს.
მწვავე კეროვანი ნევროლოგიური დეფიციტების დიფერენციალური დიაგნოსტიკა ("ინსულტის იმიტატორები") [1, 12]
| მდგომარეობა | ძირითადი მახასიათებლები / განმასხვავებელი ნიშნები | ტიპური კვლევები / მიგნებები |
|---|---|---|
| იშემიური ინსულტი / გიშ (TIA) | უეცრად დაწყებული კეროვანი ნევროლოგიური დეფიციტი, რომელიც შეესაბამება სისხლძარღვოვან აუზს. ხშირად სახეზეა რისკ-ფაქტორები. გიშ სრულად გაივლის (<24 სთ, ხშირად <1 სთ). | თავის კტ გამორიცხავს სისხლჩაქცევას. მრტ (DWI) ადასტურებს იშემიას ადრეულ ეტაპზე. სისხლძარღვების ვიზუალიზაცია ადგენს მიზეზს. |
| ტვინშიდა სისხლჩაქცევა (ICH) | უეცრად დაწყებული კეროვანი დეფიციტი, ხშირად თავის ტკივილით, ღებინებით, ცნობიერების დაქვეითებით, მძიმე ჰიპერტენზიით. | თავის უკონტრასტო კტ აჩვენებს სისხლჩაქცევას. |
| კრუნჩხვა ტოდის (Todd) პარეზით | შეტევის შემდგომი კეროვანი სისუსტე, რომელიც ბაძავს ინსულტს. ანამნეზში კრუნჩხვა. გარდამავალი (გაივლის <48 სთ-ში). | ანამნეზი. ეეგ-მ შეიძლება აჩვენოს ანომალიები. ვიზუალიზაცია ჩვეულებრივ ნორმალურია, თუ არ არის ძირითადი დაზიანება. გარდამავალი ხასიათი. |
| შაკიკი აურით (განსაკ. ჰემიპლეგიური) | ტრანზიტორული ნევროლოგიური სიმპტომები (ხშირად ვრცელდება თანდათანობით), რასაც მოსდევს/ახლავს თავის ტკივილი. ანამნეზში მსგავსი ეპიზოდები. სრული აღდგენა. | კლინიკური დიაგნოზი. ნორმალური ნევროლოგიური სტატუსი შეტევებს შორის. ვიზუალიზაცია ჩვეულებრივ ნორმალურია. |
| ჰიპოგლიკემია | შეუძლია გამოიწვიოს კეროვანი ნევროლოგიური დეფიციტი, დაბნეულობა, კრუნჩხვები. დიაბეტის ანამნეზს მნიშვნელობა აქვს. | სისხლში გლუკოზის დაბალი დონე. სიმპტომები უმჯობესდება გლუკოზის მიღებისას. |
| თავის ტვინის სიმსივნე | შეიძლება გამოვლინდეს მწვავედ (სისხლჩაქცევა/კრუნჩხვა) და გამოიწვიოს კეროვანი ნიშნები, მაგრამ ხშირად წინ უძღვის პროგრესირებადი სიმპტომები. | მრტ კონტრასტით აჩვენებს მოცულობით წარმონაქმნს. |
| სუბდურული ჰემატომა | შეუძლია გამოიწვიოს კეროვანი ნიშნები კომპრესიის გამო. თავის ტკივილი, შეცვლილი მენტალური სტატუსი. ანამნეზში ტრავმა (შეიძლება იყოს უმნიშვნელო). | კტ/მრტ აჩვენებს სუბდურულ დაგროვებას. |
| მეტაბოლური ენცეფალოპათია / სისტემური ინფექცია | დიფუზური დისფუნქცია (დაბნეულობა, ლეთარგია). კეროვანი ნიშნები იშვიათია, თუ არ არის თანდართული პრობლემა. იდენტიფიცირებადი სისტემური მიზეზი. | კონკრეტული ლაბორატორიული დარღვევები. ვიზუალიზაცია არასპეციფიკურია. ინფექციის ნიშნები. |
| გაფანტული სკლეროზის გამწვავება (რეციდივი) | მწვავედ/ქვემწვავედ დაწყებული კეროვანი დეფიციტები. შესაძლებელია ანამნეზში წინა ეპიზოდები. | მრტ აჩვენებს მადემიელინიზირებელ კერებს. |
| პერიფერიული თავბრუსხვევა (ვერტიგო) | მწვავე ვერტიგო, გულისრევა. ტვინის ღეროს სხვა ნიშნები ჩვეულებრივ არ არის. | კლინიკური შემოწმება (HINTS-ტესტი). თავის ტვინის ნორმალური ვიზუალიზაცია. |
| სინკოპე (გულისწასვლა) | ცნობიერების ხანმოკლე დაკარგვა გლობალური ჰიპოპერფუზიის გამო. სწრაფი აღდგენა. | ანამნეზი. კარდიოლოგიური შეფასება. მოვლენის შემდგომ ნორმალური ნევროლოგიური სტატუსი. |
| ფუნქციური ნევროლოგიური აშლილობა | სიმპტომები არ შეესაბამება ორგანულ პატერნებს (მოდელებს). | გამორიცხვის დიაგნოზი. ნორმალური ვიზუალიზაცია/ლაბორატორია. |
ზუსტი ანამნეზის შეკრება, ფრთხილი ნევროლოგიური შემოწმება და შესაბამისი, დროული ნეიროვიზუალიზაცია საკვანძოა ინსულტის მისი იმიტატორებისგან გასარჩევად [1, 12]. ისეთი მდგომარეობები, როგორიცაა ქრონიკული ვერტებრობაზილარული უკმარისობა (VBI) თავბრუსხვევის ან სიარულის არასტაბილურობის ინტერმიტიული სიმპტომებით, ასევე მოითხოვს დიფერენცირებას გიშ-ისგან, პერიფერიული ვესტიბულური დარღვევებისგან ან სხვა ნევროლოგიური მდგომარეობებისგან [1].
იშემიური ინსულტის, გარდამავალი იშემიური შეტევის (გიშ) და ცერებრული იშემიის მკურნალობა
მკურნალობის სტრატეგიები მორგებულია კონკრეტულ დიაგნოზზე (ინსულტი გიშ-ის საწინააღმდეგოდ, იშემიური ჰემორაგიულის საწინააღმდეგოდ), გამომწვევ მიზეზზე, დაწყებიდან გასულ დროზე და პაციენტის ფაქტორებზე [1, 7]. ძირითადი მიდგომები მოიცავს:
- მწვავე იშემიური ინსულტი:
- რეპერფუზიული თერაპია: ინტრავენური თრომბოლიზი (tPA/ალტეპლაზა) თუ 4.5 საათის ფანჯარაშია და აკმაყოფილებს კრიტერიუმებს [7, 13]; მექანიკური თრომბექტომია მსხვილი სისხლძარღვის ოკლუზიის დროს 24 საათამდე შერჩეულ პაციენტებში[7, 14].
- მხარდამჭერი ზრუნვა: არტერიული წნევის მართვა, გლუკოზის კონტროლი, ცხელების მართვა, ღრმა ვენების თრომბოზის (DVT) პრევენცია, ასპირაციის პრევენცია [7].
- ანტიაგრეგანტული თერაპია: ჩვეულებრივ იწყება თრომბოლიზიდან 24 საათის შემდეგ ან უფრო ადრე, თუ თრომბოლიზი არ ჩატარებულა [7].
- გარდამავალი იშემიური შეტევა (გიშ / TIA):
- გადაუდებელი შეფასება მიზეზისა და ინსულტის რისკის დასადგენად (მაგ., ABCD² ქულა) [11].
- ანტიაგრეგანტული თერაპია: ხშირად ორმაგი ანტიაგრეგანტები (ასპირინი + კლოპიდოგრელი) მცირე ხნით (21-90 დღე), რასაც მოჰყვება მონოთერაპია [15].
- რისკ-ფაქტორების მართვა: წნევის, ლიპიდების, დიაბეტის აგრესიული კონტროლი; მოწევის შეწყვეტა [16].
- მიზეზის აღმოფხვრა: ანტიკოაგულაცია წინაგულთა ფიბრილაციის დროს [17], კაროტიდული ენდარტერექტომია/სტენტირება სიმპტომატური მაღალი ხარისხის სტენოზის დროს[18].
- ქრონიკული ცერებრული იშემია / მეორადი პრევენცია [1, 16]:
- ანტიაგრეგანტები.
- მაღალი ინტენსივობის სტატინოთერაპია.
- რისკ-ფაქტორების აგრესიული მართვა (წნევა, დიაბეტი, ლიპიდები, მოწევა, ცხოვრების წესი).
- მიზეზზე დაფუძნებული სპეციფიკური ინტერვენციები (მაგ., საძილე არტერიის ქირურგია/სტენტირება).
- რეაბილიტაცია: ფიზიოთერაპია, ოკუპაციური თერაპია, მეტყველების თერაპია.
- სხვა მეთოდები: მასაჟი, სამკურნალო ტანვარჯიში, რეფლექსოთერაპია (აკუპუნქტურა) შეიძლება გამოყენებულ იქნას როგორც დამხმარე საშუალება სიმპტომების მართვისთვის ან რეაბილიტაციის პროცესში.
ლიტერატურა
- Ropper AH, Samuels MA, Klein JP, Prasad S. Adams and Victor's Principles of Neurology. 11th ed. McGraw Hill; 2019. Chapter 34: Cerebrovascular Diseases.
- Feigin VL, Roth GA, Naghavi M, et al. Global Burden of Stroke and Risk Factors in 188 Countries, during 1990-2013. N Engl J Med. 2016 Jul 14;375(2):198.
- Libby P, Buring JE, Badimon L, Hansson GK, Deanfield J, Bittencourt MS, et al. Atherosclerosis. Nat Rev Dis Primers. 2019 Aug 29;5(1):56.
- Grotta JC, Albers GW, Broderick JP, et al. Stroke: Pathophysiology, Diagnosis, and Management. 7th ed. Elsevier; 2021. Chapter on Mechanisms of Ischemic Stroke.
- Grotta JC, Albers GW, Broderick JP, et al. Stroke: Pathophysiology, Diagnosis, and Management. 7th ed. Elsevier; 2021. Chapter on Pathophysiology of Ischemic Stroke.
- Kumar V, Abbas AK, Aster JC. Robbins & Cotran Pathologic Basis of Disease. 10th ed. Elsevier; 2020. Chapter 28: The Central Nervous System (Section on Vascular Diseases).
- Powers WJ, Rabinstein AA, Ackerson T, et al. Guidelines for the Early Management of Patients With Acute Ischemic Stroke: 2019 Update to the 2018 Guidelines for the Early Management of Acute Ischemic Stroke: A Guideline for Healthcare Professionals From the American Heart Association/American Stroke Association. Stroke. 2019 Dec;50(12):e344-e418.
- Osborn AG, Hedlund GL, Salzman KL. Osborn's Brain: Imaging, Pathology, and Anatomy. 2nd ed. Elsevier; 2017. Section on Stroke and Vascular Disease.
- American Stroke Association. Stroke Warning Signs and Symptoms. Available at:[Insert appropriate URL, e.g., https://www.stroke.org/en/about-stroke/stroke-symptoms]
- Blumenfeld H. Neuroanatomy through Clinical Cases. 2nd ed. Sinauer Associates; 2010. Chapter 4: Blood Supply, Meninges, and Venous Drainage.
- Easton JD, Saver JL, Albers GW, et al; American Heart Association; American Stroke Association Stroke Council; Council on Cardiovascular Surgery and Anesthesia; Council on Cardiovascular Radiology and Intervention; Council on Cardiovascular Nursing; Interdisciplinary Council on Peripheral Vascular Disease. Definition and evaluation of transient ischemic attack: a scientific statement for healthcare professionals from the American Heart Association/American Stroke Association Stroke Council; Council on Cardiovascular Surgery and Anesthesia; Council on Cardiovascular Radiology and Intervention; Council on Cardiovascular Nursing; and the Interdisciplinary Council on Peripheral Vascular Disease. The American Academy of Neurology affirms the value of this statement as an educational tool for neurologists. Stroke. 2009 Jun;40(6):2276-93.
- Caplan LR. Stroke Mimics. Semin Neurol. 2016 Apr;36(2):203-12.
- Hacke W, Kaste M, Bluhmki E, et al; ECASS Investigators. Thrombolysis with alteplase 3 to 4.5 hours after acute ischemic stroke. N Engl J Med. 2008 Sep 25;359(13):1317-29.
- Goyal M, Menon BK, van Zwam WH, et al; HERMES collaborators. Endovascular thrombectomy after large-vessel ischaemic stroke: a meta-analysis of individual patient data from five randomised trials. Lancet. 2016 Apr 23;387(10029):1723-31.
- Johnston SC, Easton JD, Farrant M, et al; CHANCE Investigators. Clopidogrel and Aspirin in Acute Ischemic Stroke and High-Risk TIA. N Engl J Med. 2013 Jul 4;369(1):11-9.
- Kernan WN, Ovbiagele B, Black HR, et al; American Heart Association Stroke Council, Council on Cardiovascular and Stroke Nursing, Council on Clinical Cardiology, and Council on Peripheral Vascular Disease. Guidelines for the prevention of stroke in patients with stroke and transient ischemic attack: a guideline for healthcare professionals from the American Heart Association/American Stroke Association. Stroke. 2014 Jul;45(7):2160-236. (Or more recent updates).
- January CT, Wann LS, Calkins H, et al. 2019 AHA/ACC/HRS Focused Update of the 2014 AHA/ACC/HRS Guideline for the Management of Patients With Atrial Fibrillation: A Report of the American College of Cardiology/American Heart Association Task Force on Clinical Practice Guidelines and the Heart Rhythm Society. Circulation. 2019 Jul 9;140(2):e125-e151.
- Brott TG, Halperin JL, Abbara S, et al. 2011 ASA/ACCF/AHA/AANN/AANS/ACR/ASNR/CNS/SAIP/SCAI/SIR/SNIS/SVM/SVS guideline on the management of patients with extracranial carotid and vertebral artery disease. Stroke. 2011 Aug;42(8):e464-540. (Or more recent updates).
იხილეთ აგრეთვე
- სიგმოიდური სინუსის ჩირქოვანი თრომბოფლებიტი თრომბოზით
- სპონტანური ინტრაკრანიალური (სუბარაქნოიდული) და ინტრაცერებრული სისხლჩაქცევა:
- გიგანტური ინტრაკრანიალური ანევრიზმები
- თავის ტვინის არტერიოვენოზური მალფორმაციები
- ინტრაცერებრული სისხლჩაქცევის სხვა მიზეზები
- კომუნიკაციური ჰიდროცეფალია ინტრაცერებრული სისხლჩაქცევის შემდეგ გამსკდარი ანევრიზმით
- ლობარული ინტრაცერებრული სისხლჩაქცევა
- მიკოზური ინტრაკრანიალური ანევრიზმები
- საკულარული ანევრიზმა და სუბარაქნოიდული სისხლჩაქცევა
- ცერებრალური არტერიების ანთებითი დაავადებები (ცერებრალური არტერიიტი)
- ცერებრალური არტერიის ანევრიზმის განმეორებითი გასკდომა
- ცერებრალური ვაზოსპაზმი
- ჰიპერტენზიული ინტრაცერებრული სისხლჩაქცევა
- თავის ტვინის იშემიური დაავადება:
- ათეროსკლეროზული თრომბოზი
- ვერტებრობაზილარული და ტვინის უკანა არტერიების ათეროთრომბოზული ოკლუზია
- ძირითადი არტერიის ათეროთრომბოზული ოკლუზია
- იშემიური ინსულტის (ცერებრალური ინფარქტის) სხვა მიზეზები
- კაროტიდული ბიფურკაციის უსიმპტომო სტენოზი შუილით
- მცირე სისხლძარღვების ინსულტი (ლაკუნური ინფარქტი)
- ტვინის უკანა არტერიის ათეროთრომბოზული ოკლუზია
- ცერებრალური ემბოლია
- შიდა საძილე არტერიის ათეროთრომბოზული ოკლუზია
- ხერხემლისა და უკანა ქვედა ნათხემის არტერიების (PICA) ათეროთრომბოზული ოკლუზია
- იშემიური ინსულტი, ტრანზიტული იშემიური შეტევა (TIA), თავის ტვინის იშემია
- ვერტებრობაზილარული უკმარისობა (VBI) თავბრუსხვევის სიმპტომით
- ცერებროვასკულური დაავადებები - იშემიური ინსულტი, ტრანზიტული იშემიური შეტევა (TIA):