იშემიური ინსულტის (თავის ტვინის ინფარქტის) სხვა მიზეზები
- ცერებრული ვენური სინუსების თრომბოზი (CVST)
- CVST-ს დიფერენციალური დიაგნოზი
- სისტემური ჰიპოტენზია, როგორც თავის ტვინის იშემიის მიზეზი
- ინტრაკრანიალური და ექსტრაკრანიალური არტერიების დისექცია (მაგ., შიდა საძილე ან ხერხემლის არტერიები)
- ცერვიკალური არტერიების ფიბრომუსკულური დისპლაზია (FMD)
- არტერიიტი (ვასკულიტი), როგორც ინსულტის მიზეზი:
- მოიამოიას დაავადება და მოიამოიას სინდრომი
- ორალური კონტრაცეპტივები და ინსულტის რისკი
- ჰემატოლოგიური დარღვევები და ჰიპერკოაგულაციური მდგომარეობები
- ბინსვანგერის დაავადება (სუბკორტიკალური არტერიოსკლეროზული ენცეფალოპათია)
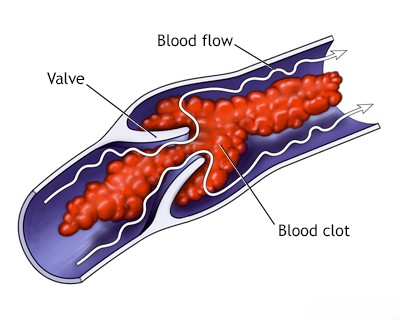
ცერებრული ვენური სინუსების თრომბოზი (CVST)
თრომბოზმა (კოლტის წარმოქმნამ) მთავარ დურალურ ვენურ სინუსებში (როგორიცაა განივი/ლატერალური სინუსი ან ზედა საგიტალური სინუსი), ან ზოგჯერ მცირე ზომის კორტიკალურ სადრენაჟე ვენებში, შეიძლება გამოიწვიოს სერიოზული ნევროლოგიური შედეგები [1, 2]. ეს მდგომარეობა, რომელიც ცნობილია როგორც ცერებრული ვენური სინუსების თრომბოზი (CVST), შეიძლება წარმოიშვას სხვადასხვა ძირითადი ფაქტორების გამო[1, 2, 3]:
- ინფექციები: როგორც სისტემური ინფექციები (სეპტიცემია), ასევე ლოკალიზებული ინტრაკრანიალური ან თავის/კისრის ინფექციები (მაგ., ბაქტერიული მენინგიტი, სუბდურული ემპიემა), რომლებიც ვრცელდება მიმდებარე სტრუქტურებიდან, როგორიცაა შუა ყური (შუა ოტიტი), პარანაზალური წიაღები (სინუსიტი), სახე, ან ღია ქალა-ტვინის ტრავმის შემდეგ.
- ჰიპერკოაგულაციური მდგომარეობები: პირობები, რომლებიც ზრდის სისხლის შედედებისკენ მიდრეკილებას, როგორიცაა მემკვიდრეობითი თრომბოფილიები (მაგ., ლეიდენის V ფაქტორი, პროთრომბინის გენის მუტაცია, C/S ცილის დეფიციტი, ანტითრომბინის დეფიციტი), შეძენილი მდგომარეობები, როგორიცაა პოლიციტემია (ერითროციტების მაღალი რაოდენობა), ნამგლისებრუჯრედოვანი ანემია, დეჰიდრატაცია, ავთვისებიანი სიმსივნე, გარკვეული აუტოიმუნური დაავადებები (მაგ., ანტიფოსფოლიპიდური სინდრომი, ბეჰჩეტის დაავადება), ნეფროზული სინდრომი, ნაწლავის ანთებითი დაავადება, ორსულობა და მშობიარობის შემდგომი პერიოდი, ან ორალური კონტრაცეპტივების თუ სხვა ჰორმონალური თერაპიების გამოყენება.
- მექანიკური ფაქტორები: თავის ტრავმა, ნეიროქირურგიული პროცედურები ან საუღლე ვენის კათეტერიზაცია (ნაკლებად ხშირი).
- იდიოპათიური: ზოგიერთ შემთხვევაში ნათელი მიზეზი არ არის იდენტიფიცირებული.
როდესაც მთავარი ვენური სინუსი ან კორტიკალური ვენა თრომბირდება, ის აფერხებს თავის ტვინიდან ვენურ გადინებას [1, 2]. ამ ბლოკირებამ შეიძლება გამოიწვიოს ვენური შეგუბება და ქალასშიდა წნევის მომატება, რაც იწვევს ისეთ სიმპტომებს, როგორიცაა ძლიერი თავის ტკივილი (ხშირად დიფუზური და მუდმივი), პაპილედემა (მხედველობის ნერვის დისკის შეშუპება), გულისრევა და ღებინება [1, 2]. გარდა ამისა, დარღვეულმა ვენურმა დრენაჟმა შეიძლება გამოიწვიოს ვენური ინფარქტი (ინსულტი ვენური გადინების ნაკლებობის გამო, ხშირად ჰემორაგიული) და ტვინის ლოკალიზებული შეშუპება (ედემა)[1, 2, 4]. ეს პარენქიმული ცვლილებები შეიძლება გამოვლინდეს როგორც ფოკალური ნევროლოგიური დეფიციტი, მათ შორის ფოკალური გულყრები, სისუსტე (პარეზი) ან დამბლა, დაზიანებული ვენური აუზის ლოკაციისა და მასშტაბის მიხედვით [1, 2]. მძიმე შემთხვევებში, რომლებიც მოიცავს ვრცელ თრომბოზს და დიდ ვენურ ინფარქტებს მნიშვნელოვანი მეორადი შეშუპებით, ქალასშიდა წნევის შედეგად მიღებული მატება შეიძლება იყოს სიცოცხლისათვის საშიში, რამაც პოტენციურად შეიძლება გამოიწვიოს კრიტიკული შუა ხაზის ცდომა ან ტვინის ღეროს ჩაჭედვა ნათხემის კარვის ნაპრალში (incisura), რამაც შეიძლება სწრაფად გამოიწვიოს კომა და სიკვდილი [1].
| მიზეზი | ტიპური ასაკი/ჯგუფი | ძირითადი დიაგნოსტიკური ინსტრუმენტი |
|---|---|---|
| ცერებრული ვენური სინუსების თრომბოზი (CVST) | ახალგაზრდა ასაკი, ორსულობა, ჰიპერკოაგულაციური მდგომარეობები | MRV / CT ვენოგრაფია |
| არტერიის დისექცია | ახალგაზრდა–შუალედური ასაკი, ტრავმა | MRI/MRA (კედლის ჰემატომა) |
| მოჰამოი დაავადება (Moyamoya Disease) | ბავშვები და ახალგაზრდები (აზიური წარმოშობა) | DSA ("კვამლის ღრუბელი" კოლატერალები) |
| ვასკულიტი / არტერიტი | ცვალებადი (GCA >50 წელი) | ESR/CRP + ბიოფსია / MRA |
ცერებრული ვენური სინუსების თრომბოზზე (CVST) საეჭვო სიმპტომების დიფერენციალური დიაგნოზი
| მდგომარეობა | ძირითადი მახასიათებლები / განმასხვავებელი ნიშნები | ტიპური გამოკვლევები / მიგნებები |
|---|---|---|
| ცერებრული ვენური სინუსების თრომბოზი (CVST) | თავის ტკივილი (ხშირად ძლიერი, პროგრესირებადი), გულყრები, ფოკალური ნევროლოგიური დეფიციტები (ცვალებადი, შეიძლება იყოს ორმხრივი/მულტიფოკალური), ICP-ს მომატების ნიშნები (პაპილედემა, VI კრანიალური ნერვის პარეზი), შეცვლილი მენტალური სტატუსი. რისკ-ფაქტორები (ინფექცია, ჰიპერკოაგულაციური მდგომარეობა, ორსულობა, ორალური კონტრაცეპტივები) ხშირად სახეზეა. | MR ვენოგრაფია (MRV) ან CT ვენოგრაფია (CTV) სადიაგნოსტიკოა: ადასტურებს ნაკადის არარსებობას / ავსების დეფექტს (თრომბს) დურალურ სინუს(ებ)ში ან კორტიკალურ ვენებში. თავის ტვინის კონტრასტულმა მრტ-მ შეიძლება აჩვენოს ასოცირებული ვენური ინფარქტები (ხშირად ჰემორაგიული) ან მაგარი გარსის ინტენსიური კონტრასტირება სინუსთან ახლოს. D-დიმერი შეიძლება იყოს მომატებული (მაგრამ არასპეციფიკურია). |
| იდიოპათიური ინტრაკრანიალური ჰიპერტენზია (IIH) / Pseudotumor Cerebri | თავის ტკივილი (ხშირად ყოველდღიური, პულსირებადი), პაპილედემა, მხედველობის დარღვევები, პულსირებადი ტინიტუსი. ცნობიერების დონე ნორმალურია. ტიპურად ახალგაზრდა, ჭარბი წონის მქონე ქალებში. ფოკალური დეფიციტის გარეშე (გარდა VI კრანიალური ნერვის პარეზისა). | თავის ტვინის ნორმალური სტრუქტურა მრტ-ზე. მრტ/MRV-მ შეიძლება აჩვენოს მეორადი ნიშნები (ცარიელი თურქული კეხი, მხედველობის ნერვის გარსის გაგანიერება, ვენური სინუსის სტენოზი - *შეიძლება ფარავდეს CVST-ს*). LP ადასტურებს მომატებულ საწყის წნევას (>25 სმ.წყ.სვ) CSF-ის ნორმალური შემადგენლობით. რაც მთავარია, MRV/CTV გამორიცხავს თრომბოზს. |
| მენინგიტი / ენცეფალიტი | თავის ტკივილი, ცხელება, კისრის რიგიდობა, შეცვლილი მენტალური სტატუსი, ფოტოფობია. შესაძლებელია ფოკალური დეფიციტები/გულყრები (განსაკუთრებით ენცეფალიტის დროს). ICP შეიძლება იყოს მომატებული. | LP (თუ უსაფრთხოა) ავლენს ანთებით CSF-ს (პლეოციტოზი, ცილის/გლუკოზის ცვლილებები) +/- პათოგენის იდენტიფიკაცია. მრტ-მ შეიძლება აჩვენოს მენინგეალური კონტრასტირება ან პარენქიმული ცვლილებები (ენცეფალიტი). MRV/CTV ჩვეულებრივ ნორმალურია, თუ არ გართულდა მეორადი CVST-ით. |
| ინტრაკრანიალური მოცულობითი დაზიანება (სიმსივნე, აბსცესი, ჰემატომა) | პროგრესირებადი თავის ტკივილი, ფოკალური დეფიციტები ლოკაციის შესაბამისად, გულყრები. მომატებული ICP-ს ნიშნები. სპეციფიკური ანამნეზი (ცხელება აბსცესის შემთხვევაში, ტრავმა ჰემატომის შემთხვევაში). | მრტ/კტ აჩვენებს სივრცის დამაკავებელ დაზიანებას მას-ეფექტით. MRV/CTV ჩვეულებრივ ნორმალურია, თუ სიმსივნე არ იჭრება/აწვება სინუსს. |
| მწვავე ჰიდროცეფალია (ობსტრუქციული ან შემაერთებელი) | მომატებული ICP-ს სიმპტომები: თავის ტკივილი, გულისრევა/ღებინება, პაპილედემა, ლეთარგია. ძირითადი მიზეზი (მაგ., სიმსივნური ბლოკი, პოსტ-SAH/მენინგიტი). | მრტ/კტ აჩვენებს პარკუჭების გაგანიერებას. MRV/CTV ჩვეულებრივ ნორმალურია, თუ ჰიდროცეფალია არ არის CVST-ის მეორადი. |
| შაკიკი (მძიმე ან გართულებული) | ძლიერი თავის ტკივილი, ხშირად ცალმხრივი, პულსირებადი, გულისრევით/ფოტოფობიით. აურა შეიძლება მოიცავდეს ტრანზიტორულ ფოკალურ დეფიციტებს. მსგავსი ეპიზოდების ანამნეზი. ჩვეულებრივ არ არის პაპილედემა. | კლინიკური დიაგნოზი ICHD კრიტერიუმების საფუძველზე. ნორმალური ნეიროვიზუალიზაცია (MRI/MRV/CTV) გამორიცხავს CVST-ს და სხვა სტრუქტურულ მიზეზებს. |
| სუბარაქნოიდული სისხლჩაქცევა (SAH) | უეცარი „მეხის გავარდნისებრი“ (thunderclap) თავის ტკივილი, ცნობიერების დაქვეითება, კისრის რიგიდობა. ნაკლებად ხშირად ვლინდება CVST-ის მსგავსად, გარდა იმ შემთხვევისა, როდესაც ვენური ინფარქტი ჰემორაგიულია. | თავის ტვინის უკონტრასტო კტ აჩვენებს სუბარაქნოიდულ სისხლს. CTA/DSA ავლენს ანევრიზმას. MRV/CTV ჩვეულებრივ ნორმალურია, თუ არ არის მეორადი თრომბოზი. |
| ჰიპერტენზიული ენცეფალოპათია / PRES | მწვავე კონფუზია, თავის ტკივილი, გულყრები, ვიზუალური ცვლილებები მძიმე ჰიპერტენზიის ფონზე. პაპილედემა ხშირია. | მკვეთრად მომატებული არტერიული წნევა. მრტ აჩვენებს დამახასიათებელ უკანა თეთრი ნივთიერების შეშუპებას (PRES). MRV/CTV ნორმალურია. |
შენიშვნა: CVST ზოგჯერ შეიძლება იყოს აქ ჩამოთვლილი სხვა მდგომარეობების გართულება (მაგ., მენინგიტი, სიმსივნის კომპრესია). ვიზუალიზაცია, განსაკუთრებით MRV ან CTV, გადამწყვეტია დიფერენცირებისთვის.
სისტემური ჰიპოტენზია, როგორც თავის ტვინის იშემიის მიზეზი
სისტემურმა ჰიპოტენზიამ (არტერიული წნევის მნიშვნელოვანმა ვარდნამ) ზოგჯერ შეიძლება გამოიწვიოს თავის ტვინის იშემია (ტვინში სისხლის არასაკმარისი მიწოდება), განსაკუთრებით კი აზიანებს ყველაზე მოწყვლად "წყალგამყოფ" ან სასაზღვრო ზონებს [1, 5]. მძიმე ჰიპოტენზიის გამომწვევი მდგომარეობების მაგალითებია მორგაგნი-ადამს-სტოქსის (Morgagni-Adams-Stokes) შეტევები (სინკოპეს ეპიზოდები გულის უეცარი არითმიის გამო, რაც იწვევს გულის წუთმოცულობის მკვეთრ შემცირებას) [1]. თუმცა, ჰიპოტენზიის ხანმოკლე ეპიზოდები, როგორც წესი, არ იწვევს თავის ტვინის მუდმივ დაზიანებას (ინფარქტს) [1]. დაბალი არტერიული წნევით გამოწვეული ცერებრული ინფარქტი (იშემიური ინსულტი) ძირითადად ხდება მხოლოდ მძიმე და გახანგრძლივებული ჰიპოტენზიის დროს, როგორიცაა გულის გაჩერების ან ღრმა შოკური მდგომარეობების დროს [1, 5].
როდესაც ინფარქტი ვითარდება სისტემური ჰიპოტენზიის გამო, ის დამახასიათებლად ლოკალიზდება მსხვილი ინტრაკრანიალური არტერიებით მომარაგებულ აუზებს შორის არსებულ სასაზღვრო ზონებში[1, 5]. ეს წყალგამყოფი არეები მოიცავს დისტალურ ტერიტორიებს, სადაც ხვდება ტვინის წინა, შუა და უკანა არტერიების მიწოდების არეალები [5]. ეს პატერნი იმიტომ ყალიბდება, რომ ეს რეგიონები ყველაზე შორს არიან ძირითადი მკვებავი სისხლძარღვების საწყისიდან და ამიტომ ყველაზე მეტად არიან მგრძნობიარენი პერფუზიული წნევის შემცირების მიმართ [1, 5]. კლინიკურად, წყალგამყოფი ზონის ინფარქტის ამ პატერნმა შეიძლება გამოიწვიოს სპეციფიკური ნევროლოგიური დეფიციტი, როგორიცაა სისუსტე, რომელიც უპირატესად აზიანებს კიდურების პროქსიმალურ ნაწილებს ("კასრში მოთავსებული ადამიანის" (man-in-a-barrel) სინდრომი, თუ ჩართულია ორივე ზედა კიდური) ან კოგნიტური და ვიზუალური გადამუშავების სირთულეები დაკავშირებული პარიეტალური წილის დისფუნქციასთან [1].
ინტრაკრანიალური და ექსტრაკრანიალური არტერიების დისექცია (მაგ., შიდა საძილე ან ხერხემლის არტერიები)
არტერიის დისექცია (განშრევება), არტერიის კედლის ფენებში არსებული რღვევა, რომელიც აზიანებს კისრის (ექსტრაკრანიალურ) ან თავის ტვინის (ინტრაკრანიალურ) მსხვილ არტერიებს, შეიძლება გამოიწვიოს არტერიული სისხლის ნაკადის შემდგომი დაქვეითება და პოტენციურად გამოიწვიოს ცერებრული ინფარქტი (იშემიური ინსულტი)[1, 6]. დისექცია აღიარებულია ინსულტის მნიშვნელოვან მიზეზად, განსაკუთრებით ბავშვებსა და ახალგაზრდა მოზრდილებში[6, 7]. პროცესი, როგორც წესი, მოიცავს რღვევას ყველაზე შიდა შრეში (tunica intima), რაც სისხლს საშუალებას აძლევს შევიდეს და გაიაროს სისხლძარღვის კედელში, გამოყოს რა ინტიმა შუა შრისგან (tunica media) ან გააცალკევოს ფენები თავად შუა შრის შიგნით [6]. ეს ქმნის ცრუ სანათურს და ინტრამურალურ ჰემატომას (სისხლის კოლტი კედელში), რამაც შეიძლება შეკუმშოს ჭეშმარიტი სანათური და გამოიწვიოს სტენოზი (შევიწროება) ან სრული ოკლუზია [6]. ალტერნატიულად, დისექციის ადგილზე წარმოქმნილი თრომბი შეიძლება მოწყდეს და გადაადგილდეს დისტალურად, რაც იწვევს ემბოლიურ ინსულტს [6]. როგორც ტრანზიტორული იშემიური შეტევები (TIA), ასევე დასრულებული იშემიური ინსულტები შეიძლება გამოწვეული იყოს ორივე მექანიზმით: სისხლძარღვის ოკლუზია/სტენოზი (დაბალი ნაკადი) ან არტერიო-არტერიული ემბოლია [1, 6].
თავის ტვინისა და კისრის არტერიების დისექციების მნიშვნელოვანი რაოდენობა ხდება წინა ქალა-ტვინის ან კისრის ტრავმის შემდეგ, რომელიც შეიძლება მერყეობდეს სერიოზული დაზიანებებიდან შედარებით მსუბუქ ან თუნდაც უმნიშვნელო მოვლენებამდე (მაგ., ქიროპრაქტიკული მანიპულაცია, ძლიერი ხველა, თავის უეცარი მოძრაობები) [6, 7]. თუმცა, არტერიის კედლის სპონტანური დისექციაც შეიძლება მოხდეს, ზოგჯერ ისეთი ძირითადი არტერიოპათიების ფონზე, როგორიცაა ფიბრომუსკულური დისპლაზია, შემაერთებელი ქსოვილის გარკვეული დარღვევები (მაგ., ელერს-დანლოსის სინდრომი ტიპი IV, მარფანის სინდრომი), ჰომოცისტინურია, ან პოტენციურად ანთებითი არტერიიტი, თუმცა ბევრი სპონტანური დისექცია ხდება იდენტიფიცირებადი ძირითადი მდგომარეობის გარეშე [1, 6]. მიუხედავად იმისა, რომ შიდა საძილე არტერიის დისექცია ხშირად ფიქსირდება, დისექციამ შეიძლება ასევე დააზიანოს ხერხემლის არტერიები (კიდევ ერთი ხშირი ლოკაცია, განსაკუთრებით ტრავმასთან დაკავშირებული), ბაზილარული არტერია ან ინტრაკრანიალური არტერიები, როგორიცაა ტვინის შუა არტერია (MCA) და ტვინის წინა არტერია (ACA)[1, 6].
შიდა საძილე არტერიის ექსტრაკრანიალურად (კისერში) განვითარებულმა დისექციამ შეიძლება ზეწოლა მოახდინოს ან გააღიზიანოს მიმდებარე სიმპათიკური ნერვული წნული, რამაც პოტენციურად შეიძლება გამოიწვიოს ჰორნერის (Horner) სინდრომი (იპსილატერალური პტოზის [დაშვებული ქუთუთო], მიოზის[შევიწროებული გუგა] და ზოგჯერ ანჰიდროზის[შემცირებული ოფლიანობა] ან აღქმული ენოფთალმის [ჩავარდნილი თვალი] კომბინაცია)[1, 6]. კისრის ტკივილი, თავის ტკივილი (ხშირად ფრონტოტემპორალური) ან სახის ტკივილი ასევე არის ხშირი საწყისი სიმპტომები [6]. მოსმენადი არტერიული შუილი შეიძლება დაფიქსირდეს ზოგიერთ პაციენტში, თუმცა შესაძლოა არა 50%-ზე მეტში, როგორც ეს თავდაპირველად იყო მითითებული [1]. მგრძნობელობა ზოგჯერ შეიძლება გამოვლინდეს პალპაციისას საძილე არტერიის ბოლქვის (carotid bulb) არეში [1].
ხშირად, ეს ლოკალური სიმპტომები (ტკივილი, ჰორნერის სინდრომი) ან ტრანზიტორული ნევროლოგიური სიმპტომები, როგორიცაა ტრანზიტორული მონოკულარული სიბრმავე (amaurosis fugax) ან TIA-ები, რომლებიც დაკავშირებულია ჰიპოპერფუზიასთან ან ემბოლებთან, შეიძლება წინ უძღოდეს დისექციის ადგილიდან წარმოშობილ დიდ ემბოლიურ ინსულტს [1, 6]. ეს პოტენციური გამაფრთხილებელი პერიოდი იძლევა დიაგნოსტიკისა და თერაპიული ჩარევის საშუალებას, რომელიც მიმართულია ინვალიდიზირებელი ინსულტის პრევენციაზე. თუმცა, არტერიული დისექციის ზუსტი პათოგენეზი და ბუნებრივი მიმდინარეობა ცვალებადია და ბოლომდე არ არის გასაგები, რამაც შეიძლება გაართულოს ოპტიმალური მართვის გადაწყვეტილებები ინდივიდუალურ შემთხვევებში [6].
საძილე ან ხერხემლის არტერიის დისექციის მკურნალობა განვითარდა და მედიკამენტური მართვა ახლა ხშირად განიხილება პირველ ხაზად, განსაკუთრებით ექსტრაკრანიალური დისექციებისთვის მიმდინარე მძიმე იშემიური სიმპტომების გარეშე [6, 9]. ანტიკოაგულაცია (ჩვეულებრივ იწყება ჰეპარინით, რასაც მოჰყვება ვარფარინი ან DOAC) ან ანტიაგრეგანტული თერაპია (როგორიცაა ასპირინი, ხშირად თავდაპირველად კომბინირებული კლოპიდოგრელთან) ჩვეულებრივ გამოიყენება დისექციის ადგილიდან წარმოშობილი თრომბოემბოლიური გართულებების თავიდან ასაცილებლად [6, 9]. ანტიკოაგულაციასა და ანტიაგრეგანტულ თერაპიას შორის არჩევანი ხშირად დებატების საგანია და შეიძლება დამოკიდებული იყოს ინსტიტუციურ პროტოკოლებზე, პაციენტის სპეციფიკურ ფაქტორებზე და იმაზე, არის თუ არა მთავარი პრობლემა ემბოლია სისხლის ნაკადის შეზღუდვის წინააღმდეგ [9]. ანტიკოაგულაციას შეიძლება თავდაპირველად მიენიჭოს უპირატესობა, განსაკუთრებით თუ არის მიმდინარე TIA-ს ან ემბოლიური ფენომენების ნიშნები [6]. დისექცირებული არტერიის ქირურგიული აღდგენა ან ენდოვასკულური სტენტირება ზოგადად ინახება სპეციფიკური სიტუაციებისთვის, როგორიცაა რეფრაქტერული იშემიური სიმპტომები მედიკამენტური თერაპიის მიუხედავად, დიდი ან სიმპტომური ფსევდოანევრიზმის ფორმირება, ან გარკვეული რთული ინტრაკრანიალური დისექციები [6, 9]. საწყისი პერიოდის შემდეგ (ხშირად 3-6 თვე), ჩვეულებრივ ტარდება განმეორებითი ვიზუალიზაცია და გრძელვადიანი თერაპია (ხშირად გადასვლა ერთ ანტიაგრეგანტზე) გადაწყდება სისხლძარღვის შეხორცების და ნარჩენი პათოლოგიების საფუძველზე [6, 9].
სიმპტომური ხერხემლის, შუა ცერებრული ან უკანა ცერებრული არტერიის დისექციის მწვავე ფაზაში პაციენტებს ხშირად თავდაპირველად მკურნალობენ ანტიკოაგულანტებით (მაგ., ჰეპარინი, რასაც მოჰყვება ვარფარინი ან DOAC) ან ანტიაგრეგანტებით, საძილე არტერიის დისექციების მსგავსად, კლინიკური სცენარისა და იშემიის სავარაუდო მექანიზმის (ემბოლიური ჰემოდინამიკურის წინააღმდეგ) მიხედვით [6, 9].
ცერვიკალური არტერიების ფიბრომუსკულური დისპლაზია (FMD)
ფიბრომუსკულური დისპლაზია (FMD) არის არაათეროსკლეროზული, არაანთებითი სისხლძარღვოვანი დაავადება, რომელიც უპირატესად აზიანებს არტერიის კედელს, რაც იწვევს პათოლოგიურ უჯრედულ ზრდას და განვითარებას [1, 10]. ის, როგორც წესი, აზიანებს საშუალო ზომის არტერიებს და უფრო ხშირად აღინიშნება ახალგაზრდა და შუა ხნის ქალებში [10]. როდესაც პროცესში ჩართულია ცერვიკალური არტერიები, ყველაზე ხშირად ზიანდება საძილე არტერიები (განსაკუთრებით შიდა საძილე არტერია ბიფურკაციის დისტალურად) და ხერხემლის არტერიები [10]. რადიოლოგიურად, FMD ხშირად ვლინდება ანულარული (რგოლისებრი) შევიწროების (სტენოზის) მრავლობითი სეგმენტებით, რომლებიც ენაცვლება გაგანიერების უბნებს (ანევრიზმებს), რაც ქმნის დამახასიათებელ "მძივის მარცვლების" (string of beads) იერსახეს ანგიოგრაფიაზე [8, 10]. თავად FMD-ით გამოწვეული არტერიული ოკლუზია იშვიათია, მაგრამ გართულებებმა, როგორიცაა დისექცია ან ანევრიზმის ფორმირება, შეიძლება გამოიწვიოს ოკლუზია [10].
ცერვიკალური არტერიების FMD შეიძლება იყოს უსიმპტომო ან გამოვლინდეს არასპეციფიკური სიმპტომებით, როგორიცაა თავის ტკივილი, პულსირებადი ტინიტუსი ან კისრის ტკივილი [10]. დაზიანებულ არტერიებზე შეიძლება აღინიშნებოდეს მოსმენადი შუილი [10]. რაც უფრო მნიშვნელოვანია, FMD-მ შეიძლება გამოიწვიოს ტრანზიტორული იშემიური შეტევა (TIA) ან ინსულტი, პირველ რიგში ისეთი მექანიზმებით, როგორიცაა სპონტანური არტერიული დისექცია, რომელიც წარმოიქმნება პათოლოგიური სისხლძარღვის კედლიდან, ან უფრო იშვიათად, თრომბოემბოლია ანევრიზმულ სეგმენტებში ან დისექციის ადგილებში წარმოქმნილი თრომბიდან [1, 10]. ჰიპერტენზია ხშირად ასოცირდება FMD-სთან, ხშირად მეორადია თირკმლის არტერიის თანმხლები სტენოზის გამო, რომელიც გამოწვეულია FMD-ით ამ სისხლძარღვებში [10].
FMD-ის ზუსტი ეტიოლოგია და პათოგენეზი ბოლომდე გაურკვეველი რჩება, თუმცა ითვლება, რომ გენეტიკური და ჰორმონალური ფაქტორები თამაშობენ როლს [10]. TIA-ს ან ინსულტის მქონე პაციენტების შეფასებისას საჭიროა სიფრთხილე, სანამ სიმპტომებს მივაწერთ მხოლოდ FMD-ის დროს დანახულ სტენოზურ სეგმენტებს, თუ შევიწროება არ არის მძიმე (მაგ., ნარჩენი სანათური აღემატება 2 მმ-ს), რადგან დისექცია ან ემბოლია ხშირად უფრო სავარაუდო დამნაშავეები არიან მწვავე მოვლენებისთვის [1]. მიუხედავად იმისა, რომ ქირურგიული ან ენდოვასკულური მკურნალობა (როგორიცაა ბალონური ანგიოპლასტიკა სტენტირებით ან მის გარეშე) FMD-სთან დაკავშირებული სტენოზის ან ანევრიზმებისთვის ტექნიკურად შესაძლებელია, ჩარევა, როგორც წესი, ინახება კონკრეტული ჩვენებებისთვის, როგორიცაა სიმპტომური დისექცია, დიდი ან მზარდი ანევრიზმები, ან ჰემოდინამიკურად მნიშვნელოვანი სტენოზი, რომელიც იწვევს რეფრაქტერულ სიმპტომებს, პოტენციური პროცედურული რისკების გამო [10]. ბევრი პაციენტისთვის, განსაკუთრებით მათთვის, ვინც უსიმპტომოა ან გამოუცდია სიმპტომები, რომლებიც დაკავშირებულია დისექციასთან და იმართება მედიკამენტურად, კონსერვატიული მართვა ანტიაგრეგანტული თერაპიით და არტერიული წნევის კონტროლით ხშირად წარმოადგენს სასურველ მიდგომას [10]. ანტიკოაგულაცია შეიძლება დროებით იქნას გამოყენებული FMD-სთან ასოცირებული მწვავე დისექციის შემთხვევებში[6, 10].
არტერიიტი (ვასკულიტი), როგორც ინსულტის მიზეზი
სისხლძარღვების კედლების ანთებამ, რომელიც ცნობილია როგორც არტერიიტი ან ვასკულიტი, შეიძლება ზოგჯერ გამოიწვიოს ცერებრული თრომბოზი და ინსულტი, თუმცა ის ზოგადად იშვიათი მიზეზია ათეროსკლეროზთან ან ემბოლიასთან შედარებით [1, 11]. თანამედროვე ეპოქაში, ბაქტერიებით ან სიფილისით გამოწვეული ინფექციური არტერიიტი ახლა იშვიათია განვითარებულ ქვეყნებში ეფექტური ანტიბიოტიკოთერაპიის გამო, პენიცილინამდელი ეპოქისგან განსხვავებით, სადაც ის უფრო მნიშვნელოვანი პრობლემა იყო [1]. თუმცა, სხვადასხვა არაინფექციურმა ანთებითმა მდგომარეობებმა, რომლებიც გავლენას ახდენენ არტერიებზე (ცენტრალური ნერვული სისტემის პირველადი ვასკულიტი ან სისტემური ვასკულიტი ცნს-ის ჩართულობით), შეიძლება პოტენციურად გამოიწვიოს ცერებრული სისხლძარღვების თრომბოზი ან სტენოზი, რაც იწვევს ინსულტს [1, 11].
ნეკროზული ან გრანულომატოზური არტერიიტი
ნეკროზულმა არტერიიტმა (ხასიათდება სისხლძარღვის კედლის ანთებით და ქსოვილის სიკვდილით) ან გრანულომატოზურმა არტერიიტმა (ხასიათდება სპეციფიკური ანთებითი უჯრედების გროვებით, რომლებსაც გრანულომები ეწოდება) შეიძლება დააზიანოს ტვინის სისხლძარღვები [1, 11]. ეს შეიძლება მოხდეს როგორც იზოლირებული მდგომარეობა (ცნს-ის პირველადი ვასკულიტი) ან როგორც სისტემური აუტოიმუნური დაავადების ნაწილი, როგორიცაა კვანძოვანი პოლიარტერიიტი (PAN, რომელიც ჩვეულებრივ აზიანებს საშუალო ზომის არტერიებს მთელ სხეულში) ან გრანულომატოზი პოლიანგიიტით (ყოფილი ვეგენერის გრანულომატოზი, რომელიც აზიანებს სასუნთქ ტრაქტს, თირკმელებს და მცირე და საშუალო ზომის სისხლძარღვებს) [1, 11, 12]. ცერებრული ჩართულობა, როგორც წესი, აზიანებს ინტრაცერებრული არტერიების მცირე დისტალურ ტოტებს (ხშირად 1 მმ-ზე ნაკლები დიამეტრის) [1]. ამ მცირე სისხლძარღვების ოკლუზიამ შეიძლება გამოიწვიოს მრავალი მცირე იშემიური ინფარქტი, რომლებიც გაფანტულია მთელ თავის ტვინში და პოტენციურად ასევე იმოქმედებს მხედველობის ნერვებსა და ზურგის ტვინზე [1]. არტერიიტის ეს ფორმები ზოგადად იშვიათია და შეუძლია გამოიწვიოს პროგრესირებადი დამაქვეითებელი ნევროლოგიური დაავადება [1]. მკურნალობა ხშირად მოიცავს იმუნოსუპრესიას, როგორც წესი, იწყება კორტიკოსტეროიდების მაღალი დოზებით (მაგ., პრედნიზონი 40-60 მგ/დღეში ან მეტი თავდაპირველად) და ხშირად მოითხოვს სხვა იმუნოსუპრესიული მედიკამენტების დამატებას (როგორიცაა ციკლოფოსფამიდი ან რიტუქსიმაბი) გრძელვადიანი კონტროლისთვის [11, 12].
ტაკაიასუს არტერიიტი (აორტის რკალის სინდრომი)
ტაკაიასუს (Takayasu) არტერიიტი არის მსხვილი სისხლძარღვების გიგანტურუჯრედოვანი არტერიიტის ფორმა, რომელიც პირველ რიგში აზიანებს აორტას და მის მთავარ ტოტებს (როგორიცაა ლავიწქვეშა, საერთო საძილე და ზოგჯერ ხერხემლის არტერიები) [1, 11, 12]. მიუხედავად იმისა, რომ მან შეიძლება გამოიწვიოს ამ დიდი სისხლძარღვების სტენოზი ან ოკლუზია, რაც იწვევს ისეთ სიმპტომებს, როგორიცაა მკლავის კლაუდიკაცია, არტერიული წნევის სხვაობა ან პულსის დაკარგვა (ზოგჯერ უწოდებენ "უპულსო დაავადებას"), ის მხოლოდ იშვიათად იწვევს პირდაპირ თრომბოზს, რომელიც იწვევს ინსულტს უშუალოდ საძილე ან ხერხემლის არტერიებიდან [1]. ტაკაიასუს არტერიიტი აორტის რკალის სინდრომის იშვიათი მიზეზია, განსაკუთრებით დასავლეთ ნახევარსფეროს პოპულაციებში, უფრო მეტად გავრცელებულია აზიური წარმოშობის ახალგაზრდა ქალებში [11, 12].
საფეთქლის არტერიიტი / გიგანტურუჯრედოვანი არტერიიტი (GCA)
საფეთქლის არტერიიტი, უფრო ფართოდ ცნობილი როგორც გიგანტურუჯრედოვანი არტერიიტი (GCA), არის ხშირი სისტემური ვასკულიტი, რომელიც აზიანებს საშუალო და მსხვილ არტერიებს, პირველ რიგში დიაგნოსტირდება ხანდაზმულებში (ჩვეულებრივ 50 წელზე უფროსი ასაკის)[1, 11, 12]. GCA ხშირად მოიცავს გარეთა საძილე არტერიის სისტემის ტოტებს, ყველაზე კლასიკურად ზედაპირულ საფეთქლის არტერიას, რაც იწვევს დამახასიათებელ სიმპტომებს [1]. პათოლოგიურად, ის მოიცავს არტერიის კედლის ქვემწვავე გრანულომატოზურ ანთებას, რომელიც ხშირად შეიცავს ლიმფოციტებს, მაკროფაგებს (მონოციტებს), შემთხვევით ნეიტროფილებს და დამახასიათებელ მრავალბირთვიან გიგანტურ უჯრედებს [11]. დაზიანებული არტერიული სეგმენტები შეიძლება გახდეს შევიწროებული, თრომბირებული, მგრძნობიარე და გასქელებული [1]. ძირითადი სიმპტომი ხშირად არის ახლადდაწყებული თავის ტკივილი, ხშირად ლოკალიზებული საფეთქლის მიდამოებში [1, 11]. სხვა ხშირი სიმპტომები მოიცავს ყბის კლაუდიკაციას (ტკივილი ღეჭვისას), სკალპის მგრძნობელობას და სისტემურ გამოვლინებებს, როგორიცაა ანორექსია, წონის კლება, სისუსტე, სუბფებრილური ტემპერატურა და რევმატიული პოლიმიალგია (PMR - სიხისტე და ტკივილი კისერში, მხრებსა და თეძოებში) [1, 11]. GCA-ს ანთებითი ბუნების მიმანიშნებელი ლაბორატორიული მიგნებები ჩვეულებრივ მოიცავს [1, 11]:
- მომატებული ერითროციტების დალექვის სიჩქარე (ედს) და/ან C-რეაქტიული ცილა (CRP)
- შეიძლება აღინიშნებოდეს ზომიერი ლეიკოციტოზი (ლეიკოციტების მომატებული რაოდენობა)
- ანემია (ქრონიკული ანთების ნორმოქრომული, ნორმოციტული ანემია)
GCA-ს მთავარი და საშიში გართულებაა მხედველობის დაკარგვა იშემიური ოპტიკური ნეიროპათიის გამო, რომელიც გამოწვეულია თვალის არტერიის ტოტების (უკანა წამწამოვანი არტერიები) ოკლუზიით [1, 11]. ამან შეიძლება გამოიწვიოს უეცარი, შეუქცევადი სიბრმავე ერთ ან ორივე თვალში პაციენტების მნიშვნელოვან ნაწილში (25%-ზე მეტი, თუ არ დარჩება ნამკურნალები)[1, 11]. ოფთალმოპლეგია (გაორება თვალის კუნთების სისუსტის გამო) კრანიალური ნერვების ჩართულობისგან, რომლებიც კვებავენ თვალის კუნთებს, ასევე შეიძლება მოხდეს, თუმცა ნაკლებად ხშირად [1]. მიუხედავად იმისა, რომ კლასიკური გამოვლინება მოიცავს ექსტრაკრანიალურ არტერიებს, პოსტმორტემულმა კვლევებმა და მოწინავე ვიზუალიზაციამ ზოგჯერ გამოავლინა GCA-ს ჩართულობა აორტაში (აორტიტი) და მის მთავარ ტოტებში, მათ შორის საძილე, ლავიწქვეშა, ბარძაყის და კორონარულ არტერიებში [11]. პირდაპირი ჩართულობა, რომელიც იწვევს მძიმე ინტრაცერებრულ არტერიიტს, იშვიათია, მაგრამ GCA-მ შეიძლება პოტენციურად გამოიწვიოს ინსულტი ისეთი მექანიზმებით, როგორიცაა დისექცია ან თრომბოზი, რომელიც აზიანებს შიდა საძილე ან ხერხემლის არტერიებს [1]. დიაგნოზი, როგორც წესი, ემყარება კლინიკურ ეჭვს (ასაკი, სიმპტომები, მომატებული ანთებითი მარკერები), რომელსაც მხარს უჭერს საფეთქლის არტერიის ბიოფსია, რომელიც ავლენს დამახასიათებელ ჰისტოლოგიურ მიგნებებს (თუმცა ბიოფსია შეიძლება იყოს უარყოფითი გამოტოვებული დაზიანებების "skip lesions" გამო) [11]. საფეთქლის არტერიების ულტრაბგერამ შეიძლება ასევე აჩვენოს დამახასიათებელი ნიშნები (ჰალოს სიმპტომი) [11].
სწრაფი მკურნალობა კორტიკოსტეროიდების მაღალი დოზებით აუცილებელია GCA-ზე ეჭვის გაჩენისთანავე სიმპტომების შესამსუბუქებლად და, რაც მთავარია, შეუქცევადი სიბრმავის თავიდან ასაცილებლად [11]. პრედნიზონი ხშირად ინიშნება, ჩვეულებრივ იწყება მაღალი დოზებით (მაგ., 40-60 მგ/დღეში, ზოგჯერ უფრო მაღალი თავდაპირველად) და შემდეგ თანდათან მცირდება მრავალი თვის (ხშირად 1-2 წლის) განმავლობაში კლინიკური პასუხისა და ანთებითი მარკერების, როგორიცაა ედს-ის და CRP-ის, ნორმალიზაციის საფუძველზე [11]. მედიკამენტები, როგორიცაა ტოცილიზუმაბი, შეიძლება ასევე იქნას გამოყენებული, როგორც სტეროიდების დამზოგავი საშუალებები [11].
მოიამოიას დაავადება და მოიამოიას სინდრომი
მოიამოიას (Moyamoya) დაავადება არის ქრონიკული, პროგრესირებადი ოკლუზიური არტერიოპათია (არტერიების დაავადება, რომელიც იწვევს ბლოკირებას), რომელიც პირველ რიგში აზიანებს მსხვილ ინტრაკრანიალურ არტერიებს [1, 13]. იგი ხასიათდება პროგრესირებადი სტენოზით (შევიწროებით) ან ოკლუზიით, რომელიც ჩვეულებრივ მოიცავს დისტალურ შიდა საძილე არტერიებს და ტვინის შუა არტერიის (MCA) და ტვინის წინა არტერიის (ACA) პროქსიმალურ სეგმენტებს [1, 13]. ამ ბლოკირების საპასუხოდ ვითარდება წვრილი, მყიფე კოლატერალური სისხლძარღვების ქსელი, რომელიც ძირითადად მოიცავს პერფორანტულ არტერიებს, როგორიცაა ლენტიკულოსტრიატული და თალამოპერფორანტული არტერიები ტვინის ფუძეზე [1, 8, 13]. ცერებრულ ანგიოგრაფიაზე ეს პათოლოგიური კოლატერალური ქსელი ჩანს როგორც ბუნდოვანი "კვამლის ბოლქვი", რაც ნიშნავს "მოიამოიას" იაპონურად [8, 13]. სხვა კოლატერალური გზები, როგორიცაა ტრანსდურალური ანასტომოზები ზედაპირულ კორტიკალურ ტოტებს (მაგ., MCA-დან) და გარე საძილე არტერიის ტოტებს (რომლებიც ამარაგებენ სკალპს) შორის, ასევე შეიძლება განვითარდეს [1]. მიუხედავად იმისა, რომ მოიამოიას დაავადება (იდიოპათიური ფორმა) უფრო გავრცელებულია აღმოსავლეთ აზიური წარმოშობის პირებში, ის შეიძლება მოხდეს მთელ მსოფლიოში [13]. მსგავს ანგიოგრაფიულ პატერნს, რომელიც გამოწვეულია სხვა ცნობილი მდგომარეობებით (როგორიცაა ნამგლისებრუჯრედოვანი დაავადება, დაუნის სინდრომი, ნეიროფიბრომატოზი ტიპი 1 ან კრანიალური დასხივება) ეწოდება მოიამოიას სინდრომი[1, 13]. მოიამოია უნდა განიხილებოდეს დიფერენციალურ დიაგნოზში, განსაკუთრებით ბავშვებში და ახალგაზრდა მოზრდილებში, რომლებსაც აღენიშნებათ მორეციდივე TIA-ები, იშემიური ინსულტები ან ზოგჯერ ინტრაკრანიალური სისხლჩაქცევა (უფრო ხშირი გამოვლინება მოზრდილებში, ვიდრე ბავშვებში) [1, 13].
იდიოპათიური მოიამოიას დაავადების ზუსტი ეტიოლოგია უცნობია, თუმცა გენეტიკური ფაქტორები იკვეთება [13]. პათოლოგიური კვლევები, როგორც წესი, აჩვენებს დაზიანებული არტერიების სტენოზს ან ოკლუზიას, რომელიც დაკავშირებულია ინტიმის გასქელებასთან ფიბროუჯრედოვანი დეპოზიტების გამო, მნიშვნელოვანი ანთების ან ათეროსკლეროზის გარეშე [1]. მოიამოიას მქონე პაციენტების მართვა წარმოადგენს გამოწვევას [13]. ანტიკოაგულანტების გამოყენება მოითხოვს ფრთხილად განხილვას სისხლჩაქცევის გაზრდილი რისკის გამო, განსაკუთრებით სუბარაქნოიდული სისხლჩაქცევის, რომელიც პოტენციურად წარმოიქმნება მყიფე კოლატერალური სისხლძარღვების (მათ შორის ტრანსდურალური ანასტომოზების) გასკდომის შედეგად [1]. ქირურგიული რევასკულარიზაციის პროცედურები, როგორიცაა ექსტრაკრანიალურ-ინტრაკრანიალური (EC-IC) შუნტირების ოპერაცია (მაგ., ზედაპირული საფეთქლის არტერიიდან შუა ცერებრულ არტერიამდე [STA-MCA] შუნტი), ხშირად განიხილება, განსაკუთრებით სიმპტომურ პაციენტებში, იშემიურ ტვინში სისხლის ნაკადის გასაუმჯობესებლად და პოტენციურად მყიფე მოიამოიას კოლატერალებზე დამოკიდებულების შესამცირებლად [1, 13]. თუმცა, გრძელვადიანი ეფექტურობა და ოპტიმალური ქირურგიული ტექნიკა რჩება მიმდინარე კვლევის საგნად [13]. გარდა ამისა, თავად ქირურგიული პროცედურა (მაგ., კრანიოტომია შუნტირებისთვის) ატარებს რისკებს, მათ შორის არსებული ფუნქციური ტრანსდურალური ანასტომოზების პოტენციურ დაზიანებას, რამაც შეიძლება პარადოქსულად გააუარესოს ნევროლოგიური დეფიციტი ზოგიერთ შემთხვევაში, ან პოტენციურად გამოიწვიოს პროქსიმალური ბუნებრივი სისხლძარღვის თრომბოზი შუნტის შექმნის შემდეგ [1].
ორალური კონტრაცეპტივები და ინსულტის რისკი
ეპიდემიოლოგიურმა კვლევებმა აჩვენა, რომ კომბინირებული ორალური კონტრაცეპტივების (შეიცავს ესტროგენს და პროგესტინს) გამოყენება ასოცირდება იშემიური ინსულტის მცირე, მაგრამ სტატისტიკურად მნიშვნელოვან გაზრდილ რისკთან, განსაკუთრებით ახალგაზრდა ქალებში [1, 14]. მოხსენებული ფარდობითი რისკები განსხვავდება, მაგრამ ძველი კვლევები მიუთითებდა ინციდენტობის მაჩვენებელზე დაახლოებით 13 ყოველ 100,000 ქალ-წელზე მომხმარებლებში 3 ყოველ 100,000 არამომხმარებლებთან შედარებით, უფრო მაღალი რისკებით, რომლებიც დაკავშირებულია ძველ ფორმულებთან, რომლებიც შეიცავდა ესტროგენის უფრო მაღალ დოზებს [1]. ბევრ შემთხვევაში, ინსულტი, რომელიც ვითარდება ორალური კონტრაცეპტივების მომხმარებლებში, ცერებრული ანგიოგრაფია ავლენს გამავალ (ღია) არტერიებს, ან თუ ოკლუზია თავდაპირველად გამოვლინდა, შემდგომმა ანგიოგრაფიამ შეიძლება აჩვენოს სისხლძარღვის რეკანალიზაცია (ხელახლა გახსნა)[1]. ეს პატერნი მიუთითებს იმაზე, რომ ემბოლია (შესაძლოა გამოუვლენელი გულისმიერი ან პარადოქსული წყაროდან, ან შესაძლოა დაკავშირებული იყოს ტრანზიტორულ ჰიპერკოაგულაციასთან) შეიძლება იყოს მნიშვნელოვანი ძირითადი მექანიზმი ამ ინსულტების ბევრ შემთხვევაში, ვიდრე პირველადი არტერიული თრომბოზი ან ათეროსკლეროზი [1]. თუმცა, პოტენციური ემბოლების ზუსტი წყარო ხშირად გაურკვეველია და ასეთ შემთხვევებში აუტოფსიური კვლევები, როგორც წესი, არ აჩვენებს მნიშვნელოვან ძირითად არტერიულ ან გულ-სისხლძარღვთა პათოლოგიებს, რომლებიც უშუალოდ მიეწერება თავად კონტრაცეპტივს [1].
ასევე მნიშვნელოვანია აღინიშნოს, რომ ახალგაზრდა ქალებში ინსულტის სხვა დადგენილი რისკ-ფაქტორები, როგორიცაა შაკიკი (განსაკუთრებით შაკიკი აურით) და სიგარეტის მოწევა, როგორც ჩანს, ურთიერთქმედებს ორალური კონტრაცეპტივების გამოყენებასთან და სინერგიულად ზრდის ინსულტის რისკს ბევრად უფრო მნიშვნელოვნად, ვიდრე რომელიმე ფაქტორი ცალკე [1, 14]. ძირითადი მექანიზმი შეიძლება მოიცავდეს ზემოქმედებას სისხლის კოაგულაციაზე (ჰიპერკოაგულაციური მდგომარეობები), ენდოთელურ ფუნქციაზე ან ვაზორეაქტიულობაზე, რამაც პოტენციურად შეიძლება გამოიწვიოს ცერებრული არტერიის თრომბოზი ან ხელი შეუწყოს ემბოლიას [14].
ჰემატოლოგიური დარღვევები და ჰიპერკოაგულაციური მდგომარეობები
რამდენიმე ჰემატოლოგიურმა დარღვევამ და მდგომარეობამ, რომელიც ასოცირდება ჰიპერკოაგულაციასთან (სისხლის შედედების გაზრდილი ტენდენცია), შეიძლება მნიშვნელოვნად გაზარდოს იშემიური ინსულტის (თავის ტვინის ინფარქტის) რისკი [1, 15]. მექანიზმი ხშირად მოიცავს თრომბის პათოლოგიურ ფორმირებას არტერიულ ან ვენურ სისტემაში, რამაც შეიძლება შემდგომში გამოიწვიოს პირდაპირი არტერიული ოკლუზია ან ემბოლია [1, 15]. მდგომარეობები, რომლებიც ცნობილია ინსულტის გაზრდილ რისკთან ასოცირებით, მოიცავს [1, 15]:
- ჭეშმარიტი პოლიციტემია (Polycythemia Vera): მიელოპროლიფერაციული დარღვევა, რომელიც ხასიათდება ერითროციტების ჭარბი წარმოქმნით, რაც ზრდის სისხლის სიბლანტეს და თრომბოზის რისკს.
- ესენციური თრომბოციტემია (იდიოპათიური თრომბოციტოზი): ხასიათდება თრომბოციტების ჭარბი წარმოქმნით, რაც ზრდის როგორც თრომბოზის, ასევე სისხლდენის რისკს.
- თრომბოზული თრომბოციტოპენური პურპურა (TTP): იშვიათი დარღვევა, რომელიც იწვევს ფართოდ გავრცელებულ მიკროვასკულარულ თრომბებს, რაც იწვევს თრომბოციტების დაბალ რაოდენობას, მიკროანგიოპათიურ ჰემოლიზურ ანემიას და ორგანოების დაზიანებას, მათ შორის ინსულტს.
- ნამგლისებრუჯრედოვანი ანემია: მემკვიდრეობითი დარღვევა, რომელიც იწვევს ერითროციტების პათოლოგიურ ფორმას, რაც იწვევს ვაზოოკლუზიას, ჰემოლიზს, ანთებას და ინსულტის გაზრდილ რისკს, განსაკუთრებით ბავშვებში.
- მემკვიდრეობითი თრომბოფილიები: ბუნებრივი ანტიკოაგულანტების გენეტიკური დეფიციტი, როგორიცაა პროტეინი C, პროტეინი S ან ანტითრომბინ III, ან მუტაციები, როგორიცაა ლეიდენის V ფაქტორი ან პროთრომბინის გენის მუტაცია, რომლებიც წინასწარ განაწყობენ ვენური და ზოგჯერ არტერიული თრომბოზისკენ.
- ანტიფოსფოლიპიდური სინდრომი: აუტოიმუნური დარღვევა, რომელიც ასოცირდება ანტისხეულებთან, რომლებიც იწვევენ ჰიპერკოაგულაციას და როგორც არტერიული, ასევე ვენური თრომბოზის რისკს.
- სხვა მდგომარეობებმა, როგორიცაა ავთვისებიანი სიმსივნე ან მძიმე დეჰიდრატაცია, ასევე შეიძლება გამოიწვიოს ჰიპერკოაგულაციური მდგომარეობა.
ბინსვანგერის დაავადება (სუბკორტიკალური არტერიოსკლეროზული ენცეფალოპათია)
ბინსვანგერის (Binswanger) დაავადება, ასევე ცნობილი როგორც სუბკორტიკალური არტერიოსკლეროზული ენცეფალოპათია (SAE), არის მცირე სისხლძარღვოვანი სისხლძარღვოვანი დემენციის ფორმა, რომელიც ხასიათდება ფართოდ გავრცელებული, ქრონიკული იშემიური დაზიანებით, რომელიც უპირატესად აზიანებს თავის ტვინის ღრმა სუბკორტიკალურ თეთრ ნივთიერებას[1, 16]. მთავარი მახასიათებელია ქერქის უშუალოდ ქვემოთ მდებარე მოკლე ასოციაციური U-ბოჭკოების შედარებითი დაზოგვა [1]. თავის ტვინის ვიზუალიზაცია, განსაკუთრებით მრტ (უფრო მგრძნობიარე ვიდრე კტ), ჩვეულებრივ ავლენს დაბალი სიგნალის ინტენსივობის დიფუზურ უბნებს T1-შეწონილ გამოსახულებებზე და მაღალი სიგნალის ინტენსივობას T2-შეწონილ/FLAIR გამოსახულებებზე (ლეიკოარეოზი) პერივენტრიკულურ და ღრმა თეთრ ნივთიერებაში, რასაც ხშირად თან ახლავს მრავალჯერადი ლაკუნური ინფარქტები რუხი ნივთიერების ღრმა სტრუქტურებში (ბაზალური განგლიები, თალამუსი) და თეთრ ნივთიერებაში [8, 16]. ძირითადი პათოლოგია ითვლება, რომ დაკავშირებულია თავის ტვინის ღრმა სტრუქტურების მკვებავი მცირე პერფორანტული არტერიებისა და არტერიოლების ქრონიკულ დაზიანებასთან, რაც ყველაზე ხშირად ასოცირდება ხანგრძლივ, ხშირად ცუდად კონტროლირებად ჰიპერტენზიასთან [1, 16]. ჰისტოლოგიურად, ეს მცირე სისხლძარღვები ხშირად ავლენენ ლიპოჰიალინოზს (დეგენერაციული ცვლილება, რომელიც მოიცავს ლიპიდების დეპონირებას და ფიბრინოიდულ ნეკროზს სისხლძარღვის კედელში) და არტერიოსკლეროზს (გასქელება და გამკვრივება) [1]. ეს სისხლძარღვოვანი ცვლილებები იწვევს ქრონიკულ ჰიპოპერფუზიას და მორეციდივე მცირე ინფარქტებს ღრმა თეთრ და რუხ ნივთიერებაში, რაც გავლენას ახდენს წყალგამყოფ ზონებზე ვილიზის წრიდან მომდინარე პერფორანტულ არტერიებსა და ქერქიდან ქვევით შემღწევ არტერიებს შორის [1]. მიუხედავად იმისა, რომ ზუსტი პათოფიზიოლოგია, რომელიც აკავშირებს სისხლძარღვოვან ცვლილებებს თეთრი ნივთიერების დაზიანების კონკრეტულ პატერნთან, რჩება დებატების საგნად, ბინსვანგერის დაავადება აღიარებულია პროგრესირებადი კოგნიტური დაქვეითების (ხშირად მკვეთრად აზიანებს აღმასრულებელ ფუნქციას), სიარულის დარღვევის, განწყობის ცვლილებების (როგორიცაა აპათია ან აბულია - ინიციატივის ნაკლებობა) და საერთო ინვალიდობის მნიშვნელოვან მიზეზად, განსაკუთრებით ხანდაზმულ ჰიპერტენზიულ პაციენტებში [1, 16].
ლიტერატურა
- Ropper AH, Samuels MA, Klein JP, Prasad S. Adams and Victor's Principles of Neurology. 11th ed. McGraw Hill; 2019. თავი 34: ცერებროვასკულური დაავადებები (განყოფილებები ინსულტის სპეციფიკური ეტიოლოგიების შესახებ, როგორიცაა ვენური თრომბოზი, ჰიპოტენზია, დისექცია, ვასკულიტი, მოიამოია, ჰემატოლოგიური დარღვევები და ა.შ.).
- Saposnik G, Barinagarrementeria F, Brown RD Jr, et al; American Heart Association Stroke Council and the Council on Epidemiology and Prevention. Diagnosis and management of cerebral venous thrombosis: a statement for healthcare professionals from the American Heart Association/American Stroke Association. Stroke. 2011 Apr;42(4):1158-92.
- Ferro JM, Bousser MG, Canhão P, et al; ISCVT Investigators. European Stroke Organization guideline for the diagnosis and treatment of cerebral venous thrombosis - endorsed by the European Academy of Neurology. Eur J Neurol. 2017 Oct;24(10):1203-1213.
- Osborn AG, Hedlund GL, Salzman KL. Osborn's Brain: Imaging, Pathology, and Anatomy. 2nd ed. Elsevier; 2017. განყოფილება ვენური თრომბოზისა და ინფარქტის შესახებ.
- Grotta JC, Albers GW, Broderick JP, et al. Stroke: Pathophysiology, Diagnosis, and Management. 7th ed. Elsevier; 2021. თავი ჰემოდინამიკური ინსულტის შესახებ.
- Caplan LR. Caplan's Stroke: A Clinical Approach. 5th ed. Cambridge University Press; 2016. თავი ცერვიკალური არტერიების დისექციის შესახებ.
- Debette S, Leys D. Cervical-artery dissections: predisposing factors, diagnosis, and outcome. Lancet Neurol. 2009 Jul;8(7):668-78.
- Osborn AG, Hedlund GL, Salzman KL. Osborn's Brain: Imaging, Pathology, and Anatomy. 2nd ed. Elsevier; 2017. განყოფილება სისხლძარღვოვანი დაავადებების შესახებ (დისექცია, FMD, მოიამოია, ვასკულიტი).
- Powers WJ, Rabinstein AA, Ackerson T, et al. Guidelines for the Early Management of Patients With Acute Ischemic Stroke: 2019 Update to the 2018 Guidelines for the Early Management of Acute Ischemic Stroke: A Guideline for Healthcare Professionals From the American Heart Association/American Stroke Association. Stroke. 2019 Dec;50(12):e344-e418. (მოიცავს განყოფილებებს სპეციფიკური ეტიოლოგიების შესახებ, როგორიცაა დისექცია).
- Olin JW, Gornik HL, Kadian-Dodov D, et al. Fibromuscular Dysplasia: State of the Science and Critical Unanswered Questions: A Scientific Statement From the American Heart Association. Circulation. 2014 Feb 18;129(9):1048-78.
- Salvarani C, Cantini F, Hunder GG. Polymyalgia rheumatica and giant-cell arteritis. Lancet. 2008 Jul 19;372(9634):234-45.
- Fauci AS, Langford CA. Harrison's Principles of Internal Medicine. 20th ed. McGraw Hill; 2018. თავები ვასკულიტის შესახებ.
- Scott RM, Smith ER. Moyamoya disease and moyamoya syndrome. N Engl J Med. 2009 Mar 19;360(12):1226-37.
- Bushnell CD, McCullough LD, Awad IA, et al; American Heart Association Stroke Council; Council on Cardiovascular and Stroke Nursing; Council on Clinical Cardiology; Council on Epidemiology and Prevention; Council for High Blood Pressure Research. Guidelines for the prevention of stroke in women: a guideline for healthcare professionals from the American Heart Association/American Stroke Association. Stroke. 2014 May;45(5):1545-88.
- Grotta JC, Albers GW, Broderick JP, et al. Stroke: Pathophysiology, Diagnosis, and Management. 7th ed. Elsevier; 2021. თავი ინსულტის იშვიათი მიზეზების შესახებ (ჰემატოლოგიური).
- Pantoni L. Cerebral small vessel disease: from pathogenesis and clinical characteristics to therapeutic challenges. Lancet Neurol. 2010 Jul;9(7):689-701.
- Kattah JC, Talkad AV, Wang DZ, Hsieh YH, Newman-Toker DE. HINTS to diagnose stroke in the acute vestibular syndrome: three-step bedside oculomotor examination more sensitive than early MRI diffusion-weighted imaging. Stroke. 2009 Nov;40(11):3504-10.
- Ropper AH, Samuels MA, Klein JP, Prasad S. Adams and Victor's Principles of Neurology. 11th ed. McGraw Hill; 2019. თავი 15: კომა და ცნობიერების დაკავშირებული დარღვევები (განყოფილება ჩაჭედვის შესახებ).
- Albers GW, Marks MP, Kemp S, et al; DEFUSE 3 Investigators. Thrombectomy for Stroke at 6 to 16 Hours with Selection by Perfusion Imaging. N Engl J Med. 2018 Feb 22;378(8):708-718.
- Kernan WN, Ovbiagele B, Black HR, et al; American Heart Association Stroke Council, Council on Cardiovascular and Stroke Nursing, Council on Clinical Cardiology, and Council on Peripheral Vascular Disease. Guidelines for the prevention of stroke in patients with stroke and transient ischemic attack: a guideline for healthcare professionals from the American Heart Association/American Stroke Association. Stroke. 2014 Jul;45(7):2160-236.
იხილეთ აგრეთვე
- სიგმოიდური სინუსის ჩირქოვანი თრომბოფლებიტი თრომბოზით
- სპონტანური ინტრაკრანიალური (სუბარაქნოიდული) და ინტრაცერებრული სისხლჩაქცევა:
- გიგანტური ინტრაკრანიალური ანევრიზმები
- თავის ტვინის არტერიოვენოზური მალფორმაციები
- ინტრაცერებრული სისხლჩაქცევის სხვა მიზეზები
- კომუნიკაციური ჰიდროცეფალია ინტრაცერებრული სისხლჩაქცევის შემდეგ გამსკდარი ანევრიზმით
- ლობარული ინტრაცერებრული სისხლჩაქცევა
- მიკოზური ინტრაკრანიალური ანევრიზმები
- საკულარული ანევრიზმა და სუბარაქნოიდული სისხლჩაქცევა
- ცერებრალური არტერიების ანთებითი დაავადებები (ცერებრალური არტერიიტი)
- ცერებრალური არტერიის ანევრიზმის განმეორებითი გასკდომა
- ცერებრალური ვაზოსპაზმი
- ჰიპერტენზიული ინტრაცერებრული სისხლჩაქცევა
- თავის ტვინის იშემიური დაავადება:
- ათეროსკლეროზული თრომბოზი
- ვერტებრობაზილარული და ტვინის უკანა არტერიების ათეროთრომბოზული ოკლუზია
- ძირითადი არტერიის ათეროთრომბოზული ოკლუზია
- იშემიური ინსულტის (ცერებრალური ინფარქტის) სხვა მიზეზები
- კაროტიდული ბიფურკაციის უსიმპტომო სტენოზი შუილით
- მცირე სისხლძარღვების ინსულტი (ლაკუნური ინფარქტი)
- ტვინის უკანა არტერიის ათეროთრომბოზული ოკლუზია
- ცერებრალური ემბოლია
- შიდა საძილე არტერიის ათეროთრომბოზული ოკლუზია
- ხერხემლისა და უკანა ქვედა ნათხემის არტერიების (PICA) ათეროთრომბოზული ოკლუზია
- იშემიური ინსულტი, ტრანზიტული იშემიური შეტევა (TIA), თავის ტვინის იშემია
- ვერტებრობაზილარული უკმარისობა (VBI) თავბრუსხვევის სიმპტომით
- ცერებროვასკულური დაავადებები - იშემიური ინსულტი, ტრანზიტული იშემიური შეტევა (TIA):

.jpg)