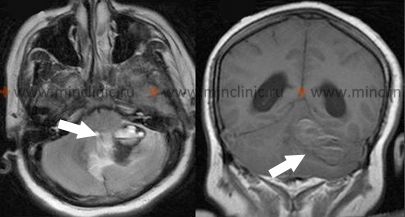
ჰიპერტენზიული ინტრაცერებრული სისხლჩაქცევა
- ჰიპერტენზიული ინტრაცერებრული სისხლჩაქცევის (ICH) მიზეზები და პათოფიზიოლოგია
- ჰიპერტენზიული ინტრაცერებრული სისხლჩაქცევის კლინიკური სინდრომები
- პუტამენური (შემოკრებილი ბირთვის) ჰიპერტენზიული ინტრაცერებრული სისხლჩაქცევები
- თალამუსის ჰიპერტენზიული ინტრაცერებრული სისხლჩაქცევები
- ხიდის ჰიპერტენზიული ინტრაცერებრული სისხლჩაქცევები
- ნათხემის ჰიპერტენზიული ინტრაცერებრული სისხლჩაქცევები
- ჰიპერტენზიული ინტრაცერებრული სისხლჩაქცევების დიაგნოსტიკა (ლაბორატორიული და ვიზუალიზაციური შეფასება)
- ჰიპერტენზიული ინტრაცერებრული სისხლჩაქცევების მკურნალობა
ჰიპერტენზიული ინტრაცერებრული სისხლჩაქცევის (ICH) მიზეზები და პათოფიზიოლოგია
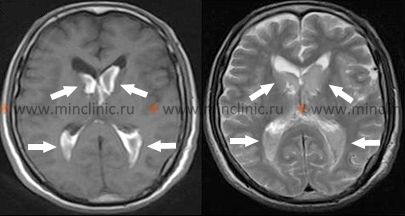
ჰიპერტენზიული ინტრაცერებრული სისხლჩაქცევა (ICH) როგორც წესი, ვითარდება თავის ტვინის სპეციფიკურ ღრმა ლოკაციებზე ქრონიკულ მაღალ არტერიულ წნევასთან ასოცირებული ძირითადი სისხლძარღვოვანი პათოლოგიის გამო [1, 2]. ხშირი ლოკაციები მოიცავს:
- პუტამენი (შემოკრებილი ბირთვი - ბაზალური განგლიების ნაწილი) – ყველაზე ხშირი ლოკაცია (დაახლ. 50%), ხშირად ვრცელდება მიმდებარე შიგნითა კაფსულაში და გარშემო არსებულ ცენტრალურ თეთრ ნივთიერებაში[1, 2].
- თალამუსი [1, 2].
- ხიდი (ტვინის ღეროს ნაწილი) [1, 2].
- ნათხემი[1, 2].
ლობარული (წილოვანი) თეთრი ნივთიერების სიღრმეში პირველადი სისხლჩაქცევები ჰიპერტენზიული ICH-ის ნაკლებად გავრცელებული მიზეზებია ღრმა სტრუქტურების ამ ლოკაციებთან შედარებით [1]. ქრონიკული ჰიპერტენზია ძირითადად აზიანებს მცირე პერფორანტულ არტერიებს (არტერიოლებს), რომლებიც გამოეყოფიან უფრო მსხვილ სისხლძარღვებს, როგორიცაა შუა ცერებრული არტერია, ბაზილარული არტერია ან ვილიზის წრის არტერიები, ამ ღრმა ტვინის სტრუქტურების სისხლით მოსამარაგებლად [1, 3]. დროთა განმავლობაში, ჰიპერტენზია იწვევს პათოლოგიურ ცვლილებებს ამ მცირე სისხლძარღვებში, განსაკუთრებით ლიპოჰიალინოზს [1, 3]. ეს მდგომარეობა მოიცავს სისხლძარღვის კედლის სეგმენტურ დაზიანებას ფიბრინოიდული ნეკროზით, კედლის გასქელებას შემაერთებელი ქსოვილით და ლიპიდური მასალის დეპონირებას, რაც იწვევს სანათურის შევიწროებას და სისხლძარღვის კედლის შესუსტებას, ხდის მას მიდრეკილს გასკდომისკენ წნევის ქვეშ [1, 3].
როდესაც დასუსტებული პერფორანტული არტერია სკდება ჰიპერტენზიის გამო, წარმოქმნილი სისხლჩაქცევა თავდაპირველად ვლინდება, როგორც სისხლის მცირე, ხშირად ოვალური ფორმის დაგროვება [1]. ეს ჰემატომა, როგორც წესი, ფართოვდება წუთებიდან საათების განმავლობაში, არღვევს ტვინის ქსოვილს უმცირესი წინააღმდეგობის გზებზე, რითაც აწვება და ანაცვლებს ტვინის მიმდებარე სტრუქტურებს [1]. ჰიპერტენზიული სისხლჩაქცევები ხშირად სკდება მომიჯნავე პარკუჭოვან სისტემაში, ავსებს პარკუჭების ნაწილებს სისხლით [1, 4]. პირდაპირ ქერქის გავლით სუბარაქნოიდულ სივრცეში გავრცელება შედარებით იშვიათია ღრმა ჰიპერტენზიული სისხლჩაქცევებისთვის [1]. მცირე ჰიპერტენზიული სისხლჩაქცევები (მაგ., 1-2 სმ³ მოცულობა) შეიძლება დარჩეს ლოკალიზებული ღრმა რუხ ან თეთრ ნივთიერებაში მნიშვნელოვანი მას-ეფექტის ან თავ-ზურგ-ტვინის სითხის (CSF) გზებში გასკდომის გარეშე [1]. თუმცა, მასიურმა ჰიპერტენზიულმა სისხლჩაქცევებმა შეიძლება გამოიწვიოს ისეთი მომიჯნავე სტრუქტურების მძიმე კომპრესია, როგორიცაა პარკუჭები ან ტვინის ღერო, რაც იწვევს მნიშვნელოვან შუა ხაზის ცდომას, ქალასშიდა წნევის მომატებას, სტუპორს, კომას და პოტენციურად სიკვდილს [1]. ჰიპერტენზიული სისხლჩაქცევების უმეტესობა ვითარდება შედარებით სწრაფად, ხშირად წუთებიდან პირველი საათის განმავლობაში [1]. ზოგიერთმა შეიძლება აჩვენოს თანდათანობითი გადიდება რამდენიმე საათის განმავლობაში (მაგ., 24-48 საათამდე), განსაკუთრებით ანტიკოაგულანტების მიმღებ პაციენტებში [5]. გამსკდარი ტომრისებრი ანევრიზმის სისხლდენისგან განსხვავებით, რომელიც შეიძლება განმეორებით გასკდეს, ჰიპერტენზიული სისხლჩაქცევები ტიპურად წყვეტს სისხლდენას სპონტანურად, სავარაუდოდ, მიმდებარე ქსოვილის წნევის და კოლტის ფორმირების ტამპონადის ეფექტის გამო [1]. საწყისი სისხლდენის შემდეგ, ინტრაცერებრული ჰემატომის გარშემო შეკუმშულ ტვინის ქსოვილში ვითარდება შეშუპება (ედემა) [1, 4]. ეს პერიფოკალური შეშუპება მნიშვნელოვნად უწყობს ხელს საერთო მას-ეფექტს და ქალასშიდა წნევის მატებას, რაც ხშირად იწვევს ნევროლოგიურ გაუარესებას სისხლჩაქცევიდან მომდევნო დღეებში [1]. რეზოლუციის (გაწოვის) პროცესი იწყება დაახლოებით 48 საათში, როდესაც მაკროფაგები ინფილტრირდებიან ჰემატომაში და იწყებენ ექსტრავაზირებული სისხლის შთანთქმას [1]. მომდევნო კვირებიდან თვეების განმავლობაში (ტიპურად 1-6 თვე), ჰემატომა თანდათან შეიწოვება, ჩვეულებრივ გარდაიქმნება ნაპრალისებრ ღრუდ, რომელიც გარშემორტყმულია გლიური ნაწიბურით, რომელიც შეიცავს რკინის ნარჩენ დეპოზიტებს (ჰემოსიდერინს) და მაკროფაგებს [1, 4].
ჰიპერტენზიული ინტრაცერებრული სისხლჩაქცევის კლინიკური სინდრომები
ჰიპერტენზიული ინტრაცერებრული სისხლჩაქცევა შეიძლება მოხდეს ნებისმიერ ინდივიდში ჰიპერტენზიით, მაგრამ ის ყველაზე ხშირად გვხვდება მათში, ვისაც აქვს ქრონიკული, ხშირად ცუდად კონტროლირებადი, ესენციური ჰიპერტენზიის ანამნეზი[1, 2]. სისხლჩაქცევა, როგორც წესი, ხდება მაშინ, როდესაც პაციენტი ფხიზლადაა და აქტიურია, თუმცა ეს არ არის აუცილებლად პროვოცირებული მძიმე ფიზიკური დატვირთვით [1]. ემბოლიური ინსულტის ან სუბარაქნოიდული სისხლჩაქცევის დროს ხშირად დანახული სიმპტომების მყისიერი დაწყებისგან განსხვავებით, ჰიპერტენზიული ჰემორაგიული ინსულტის სიმპტომები, როგორც წესი, ვითარდება მდორედ რამდენიმე წუთის განმავლობაში (მაგ., 5-30 წუთი), თუმცა ზოგჯერ პროგრესირება შეიძლება მოხდეს რამდენიმე საათის განმავლობაში [1]. კონკრეტული სიმპტომები და მათი სიმძიმე განისაზღვრება თავის ტვინში სისხლჩაქცევის ლოკაციით და ზომით [1, 2].
| ლოკალიზაცია | კლასიკური ნიშნები | პროგნოზი (დიდი სისხლჩაქცევის შემთხვევაში) |
|---|---|---|
| ფუტამენი (Putamen) | კონტრალატერალური ჰემიპლეგია, თვალების გადახრა დაზიანების მხარეს | საშუალო – ხშირად კომა |
| თალამუსი (Thalamus) | ჰემიპლეგია + ჰემისენსორული დეფიციტი, თვალების ქვევით გადახრა, მცირე მოსწავლეები | ცუდი, თუ დიდია |
| ხიდი (Pons) | კვადრიპლეგია, წვრილი მოსწავლეები, კომა | ძალიან ცუდი – მაღალი ლეტალობა |
| წვივის ტვინი (Cerebellum) | ატაქსია, ღებინება, თავის ტკივილი; სწრაფი გაუარესება ჰიდროცეფალიის დროს | კარგი, თუ ადრეულად ევაკუირებულია |
პუტამენური (შემოკრებილი ბირთვის) ჰიპერტენზიული ინტრაცერებრული სისხლჩაქცევები
პუტამენში (ბაზალური განგლიების ნაწილი) დაწყებული სისხლჩაქცევა ყველაზე გავრცელებული ტიპია, რომელიც ასოცირებულია ჰიპერტენზიასთან [1, 2]. სისხლდენა ხშირად ვრცელდება მედიალურად და მოიცავს მომიჯნავე შიგნითა კაფსულას (კრიტიკული თეთრი ნივთიერების გზა) და ლატერალურად გარეთა კაფსულაში ან გარშემო არსებულ თეთრ ნივთიერებაში [1].
ვრცელმა პუტამენურმა სისხლჩაქცევებმა შეიძლება გამოიწვიოს ცნობიერების დაუყოვნებელი დაკარგვა, რაც იწვევს კომას, თანმხლები კონტრალატერალური ჰემიპლეგიით (დამბლა სხეულის საპირისპირო მხარეს) [1, 2]. უფრო ტიპურად, პაციენტებს უვითარდებათ პროგრესირებადი, მზარდი თავის ტკივილი, რასაც რამდენიმე წუთში მოსდევს ნევროლოგიური ნიშნების განვითარება, როგორიცაა სახის კონტრალატერალური ასიმეტრია (ჩამოწევა), გაურკვეველი მეტყველება (დიზართრია), კონფუზია ან ენის/მეტყველების სირთულეები (აფაზია, თუ დომინანტური ნახევარსფეროა დაზიანებული) [1]. ვითარდება კონტრალატერალური კიდურების პროგრესირებადი სისუსტე [1]. დამახასიათებელი ნიშანია მზერის კონიუგირებული დევიაცია (თვალები გადახრილია სისხლჩაქცევის მხარეს) ჰემიპარეზის საპირისპიროდ (ანუ, იყურება სუსტი მხარისგან მოშორებით) [1]. ამ სიმპტომების შედარებით მდორე პროგრესირება 5-30 წუთის განმავლობაში ძლიერ მიუთითებს ინტრაცერებრულ სისხლჩაქცევაზე [1].
კიდურების სისუსტე ხშირად პროგრესირებს პარეზიდან (სისუსტიდან) პლეგიამდე (სრულ დამბლამდე)[1]. პაციენტები შეიძლება გახდნენ უპასუხონი მტკივნეულ სტიმულებზე დაზიანებულ მხარეს. ბაბინსკის დადებითი ნიშანი (ფეხის დიდი თითის ზევით აწევა) ტიპურად აღინიშნება კონტრალატერალურად [1]. თუ ჩართულია დომინანტური ნახევარსფერო, შეიძლება განვითარდეს გლობალური აფაზია (ენის როგორც წარმოქმნის, ისე გაგების მძიმე დაქვეითება) [1]. ძილიანობა ხშირად პროგრესირებს სტუპორამდე [1]. სწრაფად განვითარებადი მძიმე სიმპტომები მიუთითებს ტვინის ღეროს ზედა სტრუქტურების კომპრესიაზე [1]. ღრმა კომაში პროგრესირებას ხშირად თან ახლავს ტვინის ღეროს შორსწასული დისფუნქციის ნიშნები, მათ შორის არარეგულარული სუნთქვის პატერნები, სისხლჩაქცევის იპსილატერალური (იმავე მხარეს) გუგის გაფართოება სინათლეზე რეაქციის დაკარგვით (მესამე ნერვის კომპრესიის გამო), ორმხრივი ბაბინსკის ნიშნები და დეცერებრაციული რიგიდობა (კიდურების პათოლოგიური გაშლა)[1]. ნევროლოგიური გაუარესება, რომელიც ხდება საწყისი სისხლჩაქცევიდან 12-72 საათის შემდეგ, როგორც წესი, მიეწერება პერიფოკალური შეშუპების განვითარებას, რაც ზრდის მას-ეფექტს და არა განმეორებით სისხლდენას (ხელმეორე გასკდომას) [1].
თალამუსის ჰიპერტენზიული ინტრაცერებრული სისხლჩაქცევები
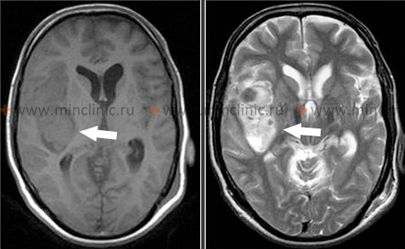
თალამუსში (ჰიპერტენზიული სისხლდენების კიდევ ერთი ხშირი ლოკაცია) დაწყებული სისხლჩაქცევა, როგორც წესი, იწვევს კონტრალატერალურ ჰემიპლეგიას ან ჰემიპარეზს მიმდებარე შიგნითა კაფსულის კომპრესიის ან ჩართვის გამო [1, 2]. გამოხატული თვისება ხშირად არის მგრძნობელობის კონტრალატერალური ნახევრად დაკარგვა (ჰემისენსორული დანაკარგი), რომელიც გავლენას ახდენს ყველა სენსორულ მოდალობაზე (ტკივილი, ტემპერატურა, პროპრიოცეფცია, ტაქტილური შეგრძნება), რაც ასახავს თალამუსის, როგორც მთავარი სენსორული გადამრთველი ბირთვის, როლს [1].
დომინანტური ნახევარსფეროს თალამუსის დაზიანებებმა შეიძლება გამოიწვიოს ენის/მეტყველების დარღვევები (დისფაზია ან აფაზია), რაც ხშირად ხასიათდება გამართული მეტყველებით პარაფაზიული შეცდომებით, მაგრამ შედარებით შენარჩუნებული გამეორების უნარით, ზოგჯერ თან ახლავს მეხსიერების დეფიციტი [1]. სისხლჩაქცევამ არადომინანტურ თალამუსში შეიძლება გამოიწვიოს კონსტრუქციული აპრაქსია და სივრცითი უგულებელყოფა (აპრაქტოაგნოზია) [1]. ჰომონიმური მხედველობის ველის დეფექტები (გავლენას ახდენს მხედველობის ველის ერთსა და იმავე ნახევარზე ორივე თვალში) შეიძლება მოხდეს თალამუსის მახლობლად მდებარე გზების ჩართვის გამო, მაგრამ შეიძლება ნაწილობრივ გაუმჯობესდეს [1]. თალამური სისხლჩაქცევის გავრცელება ინფერომედიალურად სუბთალამური რეგიონისა და შუა ტვინის ზედა ნაწილისკენ ხშირად იწვევს დამახასიათებელ ოკულომოტორულ (თვალის მოძრაობის) დისფუნქციებს, მათ შორის [1]:
- ვერტიკალური მზერის დარღვევა (განსაკუთრებით ზევით მზერის პარეზი)
- თვალების ქვემოთ დევიაცია მოსვენებულ მდგომარეობაში ("ჩამავალი მზის სიმპტომი")
- გუგის პათოლოგიები: ანიზოკორია (არათანაბარი გუგები), გუგები ხშირად მცირე ან საშუალო ზომისაა და სუსტად რეაგირებენ სინათლეზე
- Skew დევიაცია (თვალების ვერტიკალური ასიმეტრია)
- დარღვეული კონვერგენცია
- ფსევდო-აბდუცენსის პარეზი (დარღვეული თვალის გარეთ მოძრაობა, რომელიც ბაძავს მეექვსე ნერვის პარეზს მზერის გზების ჩართვის გამო)
- რეტრაქციული ნისტაგმი (ზევით მზერის მცდელობისას თვალები იწევს უკან ბუდეებში)
სხვა პოტენციური ნიშნები მოიცავს იპსილატერალურ პტოზს და მიოზს (ჰორნერის სინდრომის ნაწილი, თუ სიმპათიკური გზები კომპრესირებულია), ქუთუთოს შეშუპებას ან იშვიათად, მუტიზმს (საუბრის უუნარობას), განსაკუთრებით ორმხრივი ან დომინანტური თალამუსის ჩართვისას [1].
ხიდის ჰიპერტენზიული ინტრაცერებრული სისხლჩაქცევები
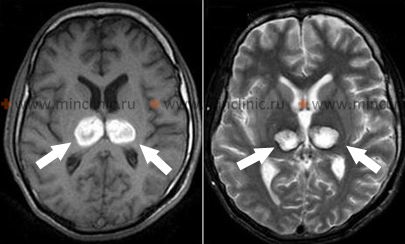
ხიდში (ტვინის ღეროს ნაწილი) დაწყებული სისხლჩაქცევა, როგორც წესი, იწვევს კატასტროფულ ნევროლოგიურ დეფიციტებს სწრაფი დაწყებით, რაც ხშირად სწრაფად იწვევს ღრმა კომას [1, 2]. დამახასიათებელი კლინიკური მიგნებები მოიცავს კვადრიპლეგიას (ოთხივე კიდურის დამბლა), გამოხატულ დეცერებრაციულ რიგიდობას (პათოლოგიური გამშლელი პოზა) და წერტილოვან გუგებს (მძიმე მიოზი, ტიპურად 1 მმ დიამეტრით), რომლებიც თავდაპირველად ჩვეულებრივ რეაგირებენ სინათლეზე, თუმცა რეაქტიულობის შეფასება შეიძლება რთული იყოს ან მოგვიანებით დაიკარგოს [1]. თვალის ჰორიზონტალური მოძრაობები ძლიერ დარღვეულია ან არ არსებობს; ვესტიბულო-ოკულარული რეფლექსის ტესტირება (მაგ., "თოჯინის თვალის" მანევრი ან კალორიული ტესტირება) ტიპურად ავლენს ჰორიზონტალური პასუხების არარსებობას [1]. თვალის ვერტიკალური მოძრაობები შეიძლება თავდაპირველად შენარჩუნებული იყოს[1]. პაციენტებს ხშირად უვლინდებათ პათოლოგიური სუნთქვის პატერნები (როგორიცაა ჰიპერვენტილაცია ან არარეგულარული სუნთქვა), სისტემური ჰიპერტენზია (ავტონომიური დისრეგულაციის გამო) და ზოგჯერ ჰიპერჰიდროზი (ჭარბი ოფლიანობა) [1]. ხიდის სისხლჩაქცევას აქვს ძალიან მაღალი სიკვდილიანობის მაჩვენებელი, რაც ხშირად მთავრდება სიკვდილით საათებიდან დღეების განმავლობაში [1, 2].
ძალიან მცირე ხიდის სისხლჩაქცევების იშვიათ შემთხვევებში, განსაკუთრებით მათში, რომლებიც შემოიფარგლება ტეგმენტუმით (დორსალური ნაწილით), ცნობიერება შეიძლება თავდაპირველად შენარჩუნდეს [1]. ასეთ შემთხვევებში კლინიკურმა ნიშნებმა შეიძლება მიუთითოს ფოკალურ ხიდისეულ დაზიანებებზე, როგორიცაა ჰორიზონტალური მზერის პარეზი, სახის სისუსტე, დიზართრია, კონტრალატერალური ჰემიპლეგია ან ჰემისენსორული დეფიციტი (ალტერნიული სინდრომები), მიოზი, სხვა კრანიალური ნერვების პარეზები (V, VI, VII) ან ორმხრივი პირამიდული ტრაქტის ნიშნები [1].
ნათხემის ჰიპერტენზიული ინტრაცერებრული სისხლჩაქცევები
ნათხემში დაწყებული ჰიპერტენზიული სისხლჩაქცევა, როგორც წესი, ვითარდება რამდენიმე საათის განმავლობაში, თუმცა დასაწყისი ზოგჯერ შეიძლება უფრო უეცარი იყოს [1, 2]. ნათხემის სისხლჩაქცევის ადრეული ეტაპის განმასხვავებელი მთავარი მახასიათებელია ის, რომ ცნობიერების საწყისი დაკარგვა იშვიათია, თუ არ არის სწრაფი გაფართოება ტვინის ღეროს კომპრესიით ან მეოთხე პარკუჭში გავრცელება, რაც იწვევს მწვავე ჰიდროცეფალიას [1]. პაციენტები ჩვეულებრივ ვლინდებიან ნათხემის დისფუნქციის ამსახველი სიმპტომებით: ძლიერი თავის ტკივილი (ხშირად კეფის), თავბრუსხვევა ან ვერტიგო, განმეორებითი ღებინება და დგომის ან სიარულის მკვეთრი უუნარობა (ღეროს ატაქსია) [1, 2]. ამ ადრეულმა კლინიკურმა ნიშნებმა ძლიერად უნდა გააჩინოს ეჭვი ნათხემის სისხლჩაქცევაზე, რაც მოითხოვს გადაუდებელ ნეიროვიზუალიზაციას და ნეიროქირურგიულ შეფასებას, რადგან დროული ქირურგიული ჩარევა (ჰემატომის ევაკუაცია) შეიძლება იყოს სიცოცხლის გადამრჩენი და გამოიწვიოს კარგი გამოსავალი, თუ ჩატარდება ტვინის ღეროს მნიშვნელოვანი კომპრესიის დაწყებამდე [1, 5].
მწვავე ფაზაში ნევროლოგიურმა გამოკვლევამ შეიძლება თავდაპირველად გამოავლინოს მინიმალური ან შეუმჩნეველი ფოკალური ნიშნები, ატაქსიისა და ღებინების გარდა [1]. კიდურების აპენდიკულური ატაქსია (მკლავების/ფეხების დისკოორდინაცია) შეიძლება იყოს სისხლჩაქცევის იპსილატერალურად [1]. მზერის პათოლოგიები ხშირია: ჰორიზონტალური მზერის პარეზი (დაზიანების მხარეს ყურების უუნარობა) ან მზერის იძულებითი დევიაცია დაზიანების მხარისგან მოშორებით (კონტრალატერალური დევიაცია) შეიძლება მოხდეს ხიდის მზერის ცენტრების ან გზების ჩართვის გამო [1]. ასევე შეიძლება აღინიშნებოდეს იპსილატერალური პერიფერიული სახის ნერვის (VII) პარეზი ან განმზიდველი ნერვის (VI) პარეზი (რაც იწვევს თვალის განზიდვის დარღვევას) კომპრესიის გამო [1].
სხვა იშვიათად დაფიქსირებული ოკულარული გამოვლინებები მოიცავს ბლეფაროსპაზმს (ქუთუთოს უნებლიე დახურვა), ცალმხრივი ქუთუთოს დახურვას ან skew დევიაციას (თვალების ვერტიკალური ასიმეტრია) [1]. ოკულარული ბობინგი (თვალის სპონტანური, სწრაფი მოძრაობები ქვემოთ, რასაც მოჰყვება ნელი დრიფტი ზემოთ), რომელიც ტიპურად ასოცირდება ხიდის მძიმე დაზიანებასთან, შეიძლება მოგვიანებით მოხდეს, თუ ცნობიერება გაუარესდება და გადავა კომაში ტვინის ღეროს კომპრესიის გამო [1]. ვერტიკალური თვალის მოძრაობები, როგორც წესი, შენარჩუნებულია გვიან სტადიებამდე [1]. გუგები, როგორც წესი, რჩება მცირე, მაგრამ რეაგირებს სინათლეზე, სანამ ტვინის ღეროს მნიშვნელოვანი კომპრესია არ მოხდება [1]. ხშირად აღინიშნება იპსილატერალური სახის სისუსტე (ხშირად პერიფერიული ტიპის VII ნერვის პარეზი) და დაქვეითებული რქოვანას რეფლექსი იმავე მხარეს [1].
კონტრალატერალური ჰემიპლეგია და ცენტრალური ტიპის სახის სისუსტე, როგორც წესი, არ არსებობს სუფთა ნათხემის სისხლჩაქცევის დროს, რაც ეხმარება მის გარჩევას სუპრატენტორიული სისხლდენებისგან[1]. იშვიათად, ტვინის ღეროს მძიმედ კომპრესირებადი დიდი ნათხემის სისხლჩაქცევები შეიძლება გამოვლინდეს ტეტრაპლეგიით მაშინ, როცა ცნობიერება თავდაპირველად შენარჩუნებულია, ან სპასტიური პარაპარეზით [1]. პლანტარული რეფლექსები (ბაბინსკის ნიშანი) თავდაპირველად შეიძლება იყოს ფლექსორული (მომხრელი), მაგრამ შეიძლება პროგრესირდეს ექსტენზორულ (გამშლელ) პასუხებამდე, როდესაც ტვინის ღეროს ფუნქცია უარესდება [1]. ნათხემის სისხლჩაქცევის მთავარი საფრთხეა უეცარი ნევროლოგიური დაქვეითება სტუპორსა და კომაში, პროგრესირებადი ტვინის ღეროს კომპრესიის ან მეოთხე პარკუჭის ობსტრუქციის შედეგად მწვავე ჰიდროცეფალიის გამო [1, 5]. მას შემდეგ, რაც მოხდება ტვინის ღეროს მნიშვნელოვანი კომპრესია, თერაპიული ან ქირურგიული ჩარევები ხშირად ბევრად ნაკლებად ეფექტურია [1].
ოკულარული ნევროლოგიური სიმპტომების სპეციფიკური პატერნები განსაკუთრებით სასარგებლოა ინტრაცერებრული სისხლჩაქცევის ადგილის ლოკალიზაციაში დასახმარებლად [1]:
- პუტამენური სისხლჩაქცევა: მზერის კონიუგირებული დევიაცია სისხლჩაქცევის მხარეს (ჰემიპარეზისგან მოშორებით).
- თალამური სისხლჩაქცევა: მზერის ქვემოთ დევიაცია, დარღვეული ვერტიკალური მზერა და გუგის სხვადასხვა პათოლოგიები (ხშირად მცირე, სუსტად რეაქტიული).
- ხიდის სისხლჩაქცევა: ჰორიზონტალური მზერის დამბლა (დარღვეული ჰორიზონტალური ვესტიბულო-ოკულარული რეფლექსი) ტიპურად წერტილოვანი, მაგრამ რეაქტიული გუგებით.
- ნათხემის სისხლჩაქცევა: ხშირად იპსილატერალური მზერის პარეზი ან კონტრალატერალური მზერის დევიაცია, მაგრამ ტიპურად მნიშვნელოვანი კონტრალატერალური ჰემიპარეზის გარეშე თავდაპირველად.
თავის ტკივილი არ არის ჰიპერტენზიული ინტრაცერებრული სისხლჩაქცევის უნივერსალური სიმპტომი, ის გვხვდება პაციენტთა მხოლოდ დაახლოებით 50%-ში [1]. თუმცა, ღებინება საკმაოდ ხშირია, განსაკუთრებით უკანა ფოსოს (ხიდის, ნათხემის) სისხლჩაქცევების ან დიდი სუპრატენტორიული სისხლდენების დროს, რომლებიც იწვევენ ქალასშიდა წნევის მომატებას [1]. ცნობიერების დაკარგვა, რომელიც პროგრესირებს კომამდე, ასევე ცვალებადია და დიდად არის დამოკიდებული ჰემატომის ზომასა და ლოკაციაზე; ცნობიერება შეიძლება სრულად იყოს შენარჩუნებული თავდაპირველად, განსაკუთრებით მცირე ჰემატომების შემთხვევაში, თუნდაც პარკუჭოვან სისტემაში გარკვეული გავრცელება იყოს [1].
გულყრები შედარებით იშვიათია ტიპური ჰიპერტენზიული ინტრაცერებრული სისხლჩაქცევის დაწყებისას (გვხვდება შემთხვევათა 10%-ზე ნაკლებში), ინსულტის ზოგიერთი სხვა ტიპის ან სისხლჩაქცევის მიზეზებისგან განსხვავებით [1]. დიაგნოზი ძირითადად ეფუძნება კლინიკური სურათის (სწრაფად განვითარებადი ნევროლოგიური დეფიციტების) და ნეიროვიზუალიზაციის დამახასიათებელი მიგნებების კომბინაციას [1, 4].
როდესაც ცნობიერება შენარჩუნებულია, იშემიურ ინსულტსა და ინტრაცერებრულ სისხლჩაქცევას შორის კლინიკური დიფერენცირება მხოლოდ სიმპტომებზე დაყრდნობით შეიძლება რთული იყოს, თუმცა წუთების განმავლობაში უფრო მდორე პროგრესირება ხშირად სისხლჩაქცევის სასარგებლოდ მეტყველებს [1]. აქედან გამომდინარე, თავის ტვინის გადაუდებელი ვიზუალიზაცია (ტიპურად უკონტრასტო კტ) აუცილებელია მწვავე ინსულტის სიმპტომების მქონე ყველა პაციენტში [5]. დროული ნეიროვიზუალიზაცია გადამწყვეტია ზუსტი დიაგნოზისთვის, იშემიისგან სისხლჩაქცევის დიფერენცირებისთვის, დაზიანების ზუსტი ლოკალიზაციისთვის, მისი ზომისა და მიმდებარე სტრუქტურებზე ეფექტის შესაფასებლად და შესაბამისი მწვავე მართვის წარმართვისთვის, რაც განსაკუთრებით მნიშვნელოვანია პოტენციურად სიცოცხლისათვის საშიში, მაგრამ განკურნებადი მდგომარეობების იდენტიფიცირებისთვის, როგორიცაა დიდი ნათხემის სისხლჩაქცევები [5].
ჰიპერტენზიული ინტრაცერებრული სისხლჩაქცევების დიაგნოსტიკა (ლაბორატორიული და ვიზუალიზაციური შეფასება)
მწვავე ინტრაცერებრული სისხლჩაქცევის დიფერენციალური დიაგნოზი[1, 4, 5]
| მიზეზი | ტიპური ლოკაცია | ძირითადი კლინიკური / ვიზუალიზაციური მახასიათებლები |
|---|---|---|
| ჰიპერტენზიული ICH | ბაზალური განგლიები (პუტამენი), თალამუსი, ხიდი, ნათხემი (ღრმა სტრუქტურები). | ქრონიკული ჰიპერტენზიის ანამნეზი. სიმპტომების მდორე განვითარება წუთების განმავლობაში. კტ აჩვენებს ღრმა ჰემატომას, +/- პარკუჭოვან გავრცელებას. |
| ლობარული ICH (მაგ., CAA, ავმ, სიმსივნე) | ზედაპირული (კორტიკალური/სუბკორტიკალური) თავის ტვინის წილების შიგნით (შუბლის, საფეთქლის, თხემის, კეფის). | CAA: ხანდაზმულებში, მორეციდივე ლობარული სისხლდენები, ხშირად მიკროსისხლჩაქცევები მრტ-ზე (GRE/SWI). ავმ/სიმსივნე: შესაძლებელია ახალგაზრდა ასაკი, მოძებნეთ ფარული დაზიანება კონტრასტულ მრტ/ანგიოგრაფიაზე. გულყრები უფრო ხშირია. |
| გამსკდარი ტომრისებრი ანევრიზმა | უპირატესად სუბარაქნოიდული სისხლჩაქცევა (SAH) ცისტერნებში/ღარებში. შეიძლება ჰქონდეს ასოცირებული ICH (ხშირად შუბლის/საფეთქლის წილის) ან ინტრავენტრიკულური სისხლჩაქცევა (IVH). | უეცარი "მეხის გავარდნისებრი" თავის ტკივილი. კტ აჩვენებს SAH-ს. კტა/DSA ავლენს ანევრიზმას. |
| იშემიური ინსულტის ჰემორაგიული ტრანსფორმაცია | სისხლჩაქცევა ხდება წინასწარ არსებული ინფარქტის არეში, მიჰყვება სისხლძარღვოვან აუზს. | ხშირად ხდება საწყისი იშემიური ინსულტიდან რამდენიმე დღეში. ვიზუალიზაცია აჩვენებს სისხლს დადგენილი ინფარქტის ტერიტორიაზე. უფრო მაღალი რისკია დიდი ინფარქტების, ემბოლიური წყაროს, სარეპერფუზიო თერაპიის დროს. |
| კავერნოზული მალფორმაციის სისხლჩაქცევა | შეიძლება მოხდეს ნებისმიერ ადგილას (სუპრატენტორიული, ინფრატენტორიული, ზურგის ტვინი). ხშირად უფრო მცირე, ლოკალიზებული სისხლდენები. შეიძლება გამოვლინდეს გულყრებით ან ფოკალური დეფიციტით. | მრტ აჩვენებს დამახასიათებელ "პოპკორნის" დაზიანებას სხვადასხვა ასაკის სისხლის პროდუქტებით, ჰემოსიდერინის რგოლით. ანგიოგრაფიულად ოკულტურია. |
| ანტიკოაგულანტებთან ასოცირებული ICH | შეიძლება მოხდეს ნებისმიერ ადგილას. შეიძლება იყოს უფრო დიდი ან აჩვენოს მუდმივი გაფართოება. | ანტიკოაგულანტების გამოყენების ანამნეზი. მომატებული INR (ვარფარინი) ან შესაბამისი წამლის დონის/აქტივობის ანალიზი. მოითხოვს სპეციფიკურ შექცევადობის სტრატეგიებს. |
| კოაგულოპათია / ჰემატოლოგიური დარღვევა | შეიძლება მოხდეს ნებისმიერ ადგილას, შეიძლება იყოს მრავლობითი. ხშირად აღინიშნება ასოცირებული სისტემური სისხლდენა (პეტექიები, დალურჯებები). | სისხლის პათოლოგიური ანალიზები (თრომბოციტოპენია) ან კოაგულაციის კვლევები (PT/PTT). ძირითადი დიაგნოზი (ლეიკემია, ღვიძლის უკმარისობა, DIC). |
| ტრავმული ICH | ტიპური ლოკაციები (შუბლის/საფეთქლის პოლუსები - დაჟეჟილობები), შეიძლება მოხდეს ნებისმიერ ადგილას. შეიძლება ასოცირებული იყოს SDH/EDH/SAH-თან, ქალას მოტეხილობასთან. | თავის ტრავმის მკაფიო ანამნეზი. ვიზუალიზაცია აჩვენებს სისხლჩაქცევის პატერნს, რომელიც შეესაბამება ტრავმის მექანიზმს. |
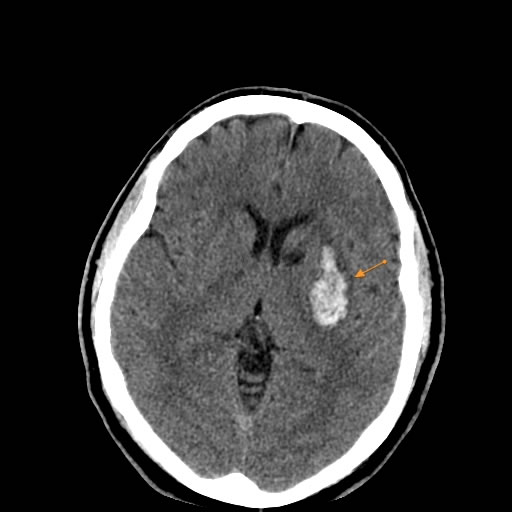
თავის ტვინის კომპიუტერული ტომოგრაფია (კტ), კერძოდ უკონტრასტო კტ, არის ძალზე საიმედო და ფართოდ ხელმისაწვდომი მეთოდი მწვავე ინტრაცერებრული სისხლჩაქცევის დიაგნოსტირებისთვის [4, 5]. ახალი სისხლი ჩანს ჰიპერდენსიულად (კაშკაშა თეთრი) კტ სკანირებაზე, რაც მას ადვილად იდენტიფიცირებადს ხდის [4]. კტ-ს შეუძლია საიმედოდ აღმოაჩინოს 1 სმ ან მეტი დიამეტრის ჰემორაგიული დაზიანებები თავის ტვინის ნახევარსფეროებსა და ნათხემში, განსაკუთრებით მაშინ, როდესაც შესრულებულია სიმპტომების დაწყებიდან პირველი რამდენიმე დღის განმავლობაში [4]. დროთა განმავლობაში (ტიპურად ერთი-ორი კვირის შემდეგ), ჰემატომის სიმკვრივე (ატენუაცია) თანდათან მცირდება სისხლის პროდუქტების დაშლასთან ერთად, საბოლოოდ ხდება იზოდენსიური (თავის ტვინის ქსოვილის მსგავსი სიმკვრივე) და მოგვიანებით ჰიპოდენსიური (ტვინის ქსოვილზე მუქი) [4]. ეს ნიშნავს, რომ ძველი სისხლჩაქცევები შეიძლება გამოგვრჩეს კტ-ზე, თუ არ არის ნარჩენი პერიფოკალური შეშუპება ან მას-ეფექტი [4]. ზოგიერთ შემთხვევაში, კონტრასტირების რგოლი შეიძლება გამოჩნდეს გაწოვის სტადიაში მყოფი ჰემატომის გარშემო 2-4 კვირის შემდეგ, რომელიც შენარჩუნდება რამდენიმე თვის განმავლობაში, რამაც შეიძლება ზოგჯერ მოახდინოს სიმსივნის ან აბსცესის იმიტაცია [4]. როგორც ადრე აღვნიშნეთ, ხიდში ან უკანა ფოსოს სხვა სტრუქტურებში მცირე სისხლჩაქცევების ვიზუალიზაცია ზოგჯერ შეიძლება რთული იყოს კტ-თი პოტენციური მოძრაობის არტეფაქტებისა და მიმდებარე ძვლისგან გამოსხივების გამკვრივების (beam-hardening) არტეფაქტების გამო [4].
თავის ტვინის მრტ ზოგადად უფრო მგრძნობიარეა, ვიდრე კტ, მცირე ჰემატომების გამოსავლენად, განსაკუთრებით ტვინის ღეროში (ხიდი და მოგრძო ტვინი), და სხვადასხვა ეტაპზე (ზემწვავე, მწვავე, ქვემწვავე, ქრონიკული) სისხლჩაქცევების დასახასიათებლად სხვადასხვა რეჟიმებზე (როგორიცაა T1, T2, FLAIR, გრადიენტული ექო/SWI) სისხლის დაშლის პროდუქტების სიგნალის მახასიათებლების საფუძველზე [4]. თუმცა, ზემწვავე სისხლჩაქცევის (პირველი რამდენიმე საათი) დიფერენცირება სხვა მდგომარეობებისგან ზოგჯერ შეიძლება რთული იყოს მრტ-თიც კი, და კტ რჩება პირველად ინსტრუმენტად მწვავე პირობებში სისხლჩაქცევის სწრაფი გამორიცხვისთვის [4, 5].
თანამედროვე კტ-ს და მრტ-ს სიზუსტისა და ხელმისაწვდომობის პირობებში, ინტრაცერებრული სისხლჩაქცევის დიაგნოსტირებისას ლუმბალური პუნქციის (LP) საჭიროება მნიშვნელოვნად შემცირდა და ძირითადად უკუნაჩვენებია თავის ტვინის ჩაჭედვის რისკის გამო [1, 5]. LP შეიძლება განიხილებოდეს მხოლოდ ძალიან სპეციფიკურ გარემოებებში, როგორიცაა ძლიერი ეჭვი სუბარაქნოიდულ სისხლჩაქცევაზე უარყოფითი საწყისი კტ სკანირებით, ან შესაძლოა ისტორიულად, როდესაც ვიზუალიზაცია შეზღუდული იყო და აუცილებელი იყო ხიდის მცირე სისხლდენების (რაც იწვევს სისხლს CSF-ში) დიფერენცირება სხვა პათოლოგიებისგან [1]. ლუმბალური პუნქციის ჩატარება დიდი ინტრაცერებრული ჰემატომის არსებობისას, განსაკუთრებით სუპრატენტორიულის, რომელიც იწვევს მას-ეფექტს, ატარებს ტრანსტენტორიული (საფეთქლის წილის) ან ტონზილარული ჩაჭედვის გამოწვევის ან გაუარესების მნიშვნელოვან რისკს [1].
თუ ვიზუალიზაცია (მრტ ან კტ) ავლენს ჰიპერტენზიული სისხლჩაქცევისთვის ატიპიურ ჰემატომის ლოკაციას (მაგ., ლობარული თეთრი ნივთიერება, განსაკუთრებით ახალგაზრდა ან არაჰიპერტენზიულ პაციენტში) ან აჩვენებს ნიშნებს, რომლებიც მიუთითებს ფარულ დაზიანებაზე (როგორიცაა მიმდებარე შეშუპება არაპროპორციული ჰემატომის ასაკისა, პათოლოგიური სისხლძარღვები), ნაჩვენებია შემდგომი გამოკვლევა სისხლძარღვოვანი ვიზუალიზაციით (კტა, მრა ან DSA), რათა მოიძებნოს პოტენციური მიზეზები, როგორიცაა გამსკდარი ანევრიზმა, არტერიოვენური მალფორმაცია (ავმ), დურალური არტერიოვენური ფისტულა ან სიმსივნე [1, 5]. მაგალითად, სილვიის ნაპრალთან მდებარე საფეთქლის წილის ჰემატომამ უნდა გააჩინოს ეჭვი შუა ცერებრული არტერიის შესაძლო გამსკდარ ანევრიზმაზე [1]. ასეთ შემთხვევებში ხშირად ტარდება ანგიოგრაფია პოტენციური წყაროს დასადგენად, რომელიც მოითხოვს სპეციფიკურ მკურნალობას (მაგ., ანევრიზმის კლიპირება ან კოილინგი) [1, 5]. თუ სწრაფად განვითარებადი შეშუპება ემუქრება ჩაჭედვას (მაგ., ნათხემის ჩაჭედვას), ჰემატომის გადაუდებელი ქირურგიული ევაკუაცია შეიძლება განიხილებოდეს საბოლოო სისხლძარღვოვან ვიზუალიზაციამდეც კი, კლინიკური გადაუდებლობის მიხედვით [5].
მწვავედ ჩატარებულმა ანგიოგრაფიამ შეიძლება საიმედოდ ვერ გამორიცხოს ფარული ავმ, თუ ის შეკუმშულია ან დაფარულია თავად ჰემატომით; განმეორებითი ანგიოგრაფია ჰემატომის რეზორბციის (გაწოვის) შემდეგ შეიძლება ზოგჯერ აუცილებელი იყოს, თუ კლინიკური ეჭვი რჩება მაღალი [1]. კტ კონტრასტირებით და მის გარეშე შეიძლება ზოგჯერ აჩვენოს პათოლოგიური სისხლძარღვები, რომლებიც მიუთითებს ავმ-ზე, როგორც სისხლჩაქცევის წყაროზე, მაგრამ უარყოფითი კონტრასტული კტ მას არ გამორიცხავს [4]. მრტ/მრა-ც შეიძლება სასარგებლო იყოს ფარული ავმ-ების აღმოსაჩენად, ზოგჯერ ჰემატომის რეზორბციის შემდეგაც კი, რადგან პათოლოგიური სისხლძარღვები შეიძლება კვლავ ხილული იყოს როგორც ნაკადის სიცარიელეები - flow voids (მუქი სტრუქტურები, რომლებიც წარმოადგენენ მიმდინარე სისხლს) მრტ-ის გარკვეულ რეჟიმებზე [4].
სხვა გამოკვლევები, როგორიცაა გულმკერდის რენტგენი და ელექტროკარდიოგრამა (ეკგ), შეფასების სტანდარტული ნაწილია, უპირველესად ქრონიკული ჰიპერტენზიის შედეგად სამიზნე ორგანოების დაზიანების მტკიცებულებების (მაგ., მარცხენა პარკუჭის ჰიპერტროფია ეკგ-ზე, კარდიომეგალია რენტგენზე) ან ემბოლიის პოტენციური გულისმიერი წყაროების მოსაძებნად, თუ დიაგნოზი გაურკვეველია, რაც ეხმარება ნევროლოგიური მოვლენის სავარაუდო ეტიოლოგიის გამყარებას [1].
კლინიკური კლასიფიკაციის სკალები ძირითადად გამოიყენება სუბარაქნოიდული სისხლჩაქცევის (SAH) პროგნოზისთვის, მაგრამ კონცეფციები რელევანტურია. ჰანტისა და ჰესის (Hunt and Hess) სკალა, შემუშავებული 1968 წელს, აფასებს SAH-ის სიმძიმეს კლინიკური სურათის საფუძველზე და ეხმარება გამოსავლის პროგნოზირებაში [10]:
- უსიმპტომო ან მსუბუქი თავის ტკივილი, მცირე კისრის რიგიდობა – პროგნოზი ზოგადად კარგია (მაგ., ისტორიულად დაფიქსირებულია ~70% გადარჩენა).
- ზომიერიდან ძლიერამდე თავის ტკივილი, კისრის რიგიდობა, კრანიალური ნერვის პარეზი (მაგ., III ნერვი) შესაძლებელია, სხვა ძირითადი ფოკალური დეფიციტის გარეშე – პროგნოზი დამაკმაყოფილებელია (მაგ., ~60% გადარჩენა).
- ძილიანობა, კონფუზია ან მსუბუქი ფოკალური ნევროლოგიური დეფიციტი – პროგნოზი საეჭვოა (მაგ., ~50% გადარჩენა).
- სტუპორი, ზომიერიდან მძიმემდე ჰემიპარეზი, შესაძლოა ადრეული დეცერებრაციული რიგიდობა, ვეგეტატიური დარღვევები – პროგნოზი ცუდია (მაგ., ~20% გადარჩენა).
- ღრმა კომა, დეცერებრაციული რიგიდობა, მომაკვდავის (მორიბუნდული) იერსახე – პროგნოზი ძალიან ცუდია (მაგ., ~10% გადარჩენა).
ჰიპერტენზიული ინტრაცერებრული ჰემატომების პროგნოზი ძლიერ არის დამოკიდებული ჰემატომის საწყის ზომაზე, ლოკაციაზე, ინტრავენტრიკულური გავრცელების არსებობაზე და პაციენტის ცნობიერების საწყის დონეზე (ხშირად ფასდება გლაზგოს კომის შკალით და სპეციფიკური ICH სკალებით) [1, 5]. დიდი სუპრატენტორიული ჰემატომები (მაგ., მოცულობა > 30-60 სმ³ ან დიამეტრი > 5 სმ) ზოგადად აქვთ საეჭვო პროგნოზი [5]. დაახლოებით 3 სმ-ზე მეტი დიამეტრის მქონე ხიდის ჰემატომები ხშირად ასოცირდება ძალიან მაღალ სიკვდილიანობასთან [1]. პირველი კვირის განმავლობაში მნიშვნელოვანი ცერებრული შეშუპების განვითარება ასევე აუარესებს პროგნოზს [1].
მნიშვნელოვანია გვახსოვდეს, რომ ინტრაცერებრული ჰემატომის ირგვლივ გადაადგილებული და შეკუმშული ტვინის ქსოვილი არ არის აუცილებლად შეუქცევადად ინფარქტირებული [1]. მნიშვნელოვანი კლინიკური გაუმჯობესება შეიძლება მოხდეს, როდესაც ჰემატომა გაიწოვება და მას-ეფექტი შემცირდება [1]. აქედან გამომდინარე, ფრთხილმა მედიკამენტურმა მართვამ მწვავე ფაზაში, რომელიც ორიენტირებულია მეორადი ტვინის დაზიანების პრევენციაზე (მაგ., არტერიული წნევის კონტროლი, ქალასშიდა წნევის მართვა, გართულებების პრევენცია), პოტენციურად შეიძლება გამოიწვიოს მნიშვნელოვანი ნევროლოგიური აღდგენა მძიმე საწყისი გამოვლინების შემდეგაც კი [5].
ჰიპერტენზიული ინტრაცერებრული სისხლჩაქცევების მკურნალობა
მწვავე ჰიპერტენზიული ინტრაცერებრული სისხლჩაქცევისთვის ქირურგიული ევაკუაციის როლი რჩება სადებატო და ზოგადად ნაჩვენებია მხოლოდ კონკრეტულ სიტუაციებში [5, 11]. ღრმა სუპრატენტორიული ჰემატომების უმეტესობისთვის (პუტამენური, თალამური), ქირურგია იშვიათად არის სასარგებლო და შეიძლება ზიანიც კი მოიტანოს მხოლოდ მედიკამენტურ მართვასთან შედარებით [5, 11]. თუმცა, დიდი სუპრატენტორიული ჰემატომის ქირურგიული ევაკუაცია შეიძლება განიხილებოდეს როგორც სიცოცხლის გადამრჩენი ღონისძიება იმ პაციენტებში, რომელთა ნევროლოგიური მდგომარეობა უარესდება საფეთქლის წილის (უნკალური) ჩაჭედვის მოსალოდნელი ნიშნებით (მაგ., პროგრესირებადი კომა, გუგის გაფართოება), განსაკუთრებით თუ ისინი ჯერ კიდევ ინარჩუნებენ ტვინის ღეროს ზოგიერთ რეფლექსს [5, 11]. ამის საპირისპიროდ, მწვავე ნათხემის ჰემატომის ქირურგიული ევაკუაცია, რომელიც იწვევს ნევროლოგიურ გაუარესებას ან ტვინის ღეროს მნიშვნელოვან კომპრესიას (ხშირად განისაზღვრება როგორც > 3 სმ ზომით ან ჰიდროცეფალიის არსებობით), ტიპურად ითვლება სასურველ მკურნალობად და ხშირად სიცოცხლის გადამრჩენია, პოტენციურად იძლევა შესანიშნავი ფუნქციური აღდგენის საშუალებას, თუ ჩატარდება ტვინის ღეროს შეუქცევადი დაზიანების დადგომამდე [5, 11].
მცირე ნათხემის ჰემატომების მქონე პაციენტებში, რომლებიც ფხიზლად არიან და არ აქვთ ტვინის ღეროს კომპრესიის ნიშნები, დაუყოვნებელი ოპერაცია შეიძლება გადაიდოს ინტენსიური თერაპიის პირობებში მჭიდრო დაკვირვების სასარგებლოდ [5]. თუმცა, კლინიკური გაუარესება შეიძლება სწრაფად მოხდეს, ამიტომ ამ შემთხვევებში გადაუდებელი ქირურგიული ჩარევისთვის მზადყოფნა კრიტიკულია [5].
მედიკამენტური მართვა ფოკუსირებულია არტერიული წნევის კონტროლზე, ქალასშიდა წნევის (ICP) მართვაზე, თუ ის მომატებულია, და გართულებების პრევენციაზე [5]. ოსმოსური დიურეტიკები, როგორიცაა ინტრავენური მანიტოლი ან ჰიპერტონული ხსნარი (მარილიანი ხსნარი), ჩვეულებრივ გამოიყენება ცერებრული შეშუპების შესამცირებლად და ICP-ის დასაქვეითებლად [5]. კორტიკოსტეროიდების (სტეროიდების) გამოყენება შესწავლილია, მაგრამ არ აჩვენა სარგებელი და შეიძლება გაზარდოს გართულებები (როგორიცაა ინფექცია და ჰიპერგლიკემია), შესაბამისად ისინი ზოგადად არ არის რეკომენდებული ICH-სთვის [5]. უწყვეტი ICP-ის მონიტორინგი იმპლანტირებული მოწყობილობის საშუალებით შეიძლება გამოყენებულ იქნას შერჩეულ კომატოზურ პაციენტებში თერაპიის (როგორიცაა ოსმოსური აგენტები) წარმართვისთვის და გადაჭარბებული არტერიული წნევის მერყეობისგან ან წნევის გამოუვლენელი მატებისგან მეორადი დაზიანების პრევენციაში დასახმარებლად [5]. მიუხედავად იმისა, რომ ინტუიციურად მიმზიდველია, არტერიული წნევის აგრესიული დაქვეითება მწვავედ "სისხლდენის შესაჩერებლად" არ არის დადასტურებული რომ ეფექტურია და შეიძლება გაზარდოს იშემიის გაუარესების რისკი პერიჰემატომურ რეგიონში; ჰიპერტენზიული სისხლჩაქცევების უმეტესობას უკვე შეჩერებული აქვს სისხლდენა პაციენტის შეფასების დროისთვის [1, 5]. მიმდინარე გაიდლაინები, როგორც წესი, რეკომენდაციას უწევს სისტოლური არტერიული წნევის კონტროლირებად დაქვეითებას (მაგ., დაახლოებით 140 მმ.ვწყ.სვ სამიზნემდე) მწვავედ, აბალანსებს რა განმეორებითი სისხლდენის/გაფართოების რისკს ცერებრული ჰიპოპერფუზიის რისკის წინააღმდეგ [5].
სპეციფიკური ძირითადი მდგომარეობები, რომლებიც ხელს უწყობენ ჰიპერტენზიას, როგორიცაა პრეეკლამფსია/ეკლამფსია ან ავთვისებიანი ჰიპერტენზია, მოითხოვს სწრაფ დიაგნოზს და ფრთხილ, სპეციალიზებულ მკურნალობას, ხშირად სპეციფიკური ანტიჰიპერტენზიული საშუალებების ჩართვით, ფრთხილად მონიტორინგის ფონზე, რათა თავიდან იქნას აცილებული არტერიული წნევის გადაჭარბებული ან სწრაფი მერყეობა, რამაც შეიძლება საზიანო იყოს [1].
ლიტერატურა
- Ropper AH, Samuels MA, Klein JP, Prasad S. Adams and Victor's Principles of Neurology. 11th ed. McGraw Hill; 2019. თავი 34: ცერებროვასკულური დაავადებები (განყოფილება ინტრაცერებრული სისხლჩაქცევის შესახებ).
- Grotta JC, Albers GW, Broderick JP, et al. Stroke: Pathophysiology, Diagnosis, and Management. 7th ed. Elsevier; 2021. თავი ინტრაცერებრული სისხლჩაქცევის შესახებ.
- Kumar V, Abbas AK, Aster JC. Robbins & Cotran Pathologic Basis of Disease. 10th ed. Elsevier; 2020. თავი 28: ცენტრალური ნერვული სისტემა (განყოფილება ჰიპერტენზიული ცერებროვასკულური დაავადების შესახებ).
- Osborn AG, Hedlund GL, Salzman KL. Osborn's Brain: Imaging, Pathology, and Anatomy. 2nd ed. Elsevier; 2017. განყოფილება ინტრაკრანიალური სისხლჩაქცევის შესახებ.
- Hemphill JC 3rd, Greenberg SM, Anderson CS, et al; American Heart Association Stroke Council; Council on Cardiovascular and Stroke Nursing; Council on Clinical Cardiology. Guidelines for the Management of Spontaneous Intracerebral Hemorrhage: A Guideline for Healthcare Professionals From the American Heart Association/American Stroke Association. Stroke. 2015 Jul;46(7):2032-60.
- Greenberg MS. Handbook of Neurosurgery. 9th ed. Thieme; 2019. თავი 20: თავის ტვინის სიმსივნეები (განყოფილებები სიმსივნის სპეციფიკური ტიპებისა და გართულებების შესახებ, როგორიცაა სისხლჩაქცევა).
- Osborn AG, Hedlund GL, Salzman KL. Osborn's Brain: Imaging, Pathology, and Anatomy. 2nd ed. Elsevier; 2017. განყოფილება სისხლძარღვოვანი მალფორმაციებისა და ინტრაკრანიალური სისხლჩაქცევის შესახებ.
- Greenberg MS. Handbook of Neurosurgery. 9th ed. Thieme; 2019. თავი 31: ზურგის ტვინის დაზიანება & თავი 40: სპინალური სისხლძარღვოვანი მალფორმაციები.
- Caplan LR. Caplan's Stroke: A Clinical Approach. 5th ed. Cambridge University Press; 2016. თავი ინტრაცერებრული სისხლჩაქცევის შესახებ.
- Hunt WE, Hess RM. Surgical risk as related to time of intervention in the repair of intracranial aneurysms. J Neurosurg. 1968 Jan;28(1):14-20.
- Mendelow AD, Gregson BA, Rowan EN, Murray GD, Gholkar A, Mitchell PM; STICH II Investigators. Early surgery versus initial conservative treatment in patients with spontaneous supratentorial lobar intracerebral haematomas (STICH II): a randomised trial. Lancet. 2013 Aug 3;382(9890):397-408.
იხილეთ აგრეთვე
- სიგმოიდური სინუსის ჩირქოვანი თრომბოფლებიტი თრომბოზით
- სპონტანური ინტრაკრანიალური (სუბარაქნოიდული) და ინტრაცერებრული სისხლჩაქცევა:
- გიგანტური ინტრაკრანიალური ანევრიზმები
- თავის ტვინის არტერიოვენოზური მალფორმაციები
- ინტრაცერებრული სისხლჩაქცევის სხვა მიზეზები
- კომუნიკაციური ჰიდროცეფალია ინტრაცერებრული სისხლჩაქცევის შემდეგ გამსკდარი ანევრიზმით
- ლობარული ინტრაცერებრული სისხლჩაქცევა
- მიკოზური ინტრაკრანიალური ანევრიზმები
- საკულარული ანევრიზმა და სუბარაქნოიდული სისხლჩაქცევა
- ცერებრალური არტერიების ანთებითი დაავადებები (ცერებრალური არტერიიტი)
- ცერებრალური არტერიის ანევრიზმის განმეორებითი გასკდომა
- ცერებრალური ვაზოსპაზმი
- ჰიპერტენზიული ინტრაცერებრული სისხლჩაქცევა
- თავის ტვინის იშემიური დაავადება:
- ათეროსკლეროზული თრომბოზი
- ვერტებრობაზილარული და ტვინის უკანა არტერიების ათეროთრომბოზული ოკლუზია
- ძირითადი არტერიის ათეროთრომბოზული ოკლუზია
- იშემიური ინსულტის (ცერებრალური ინფარქტის) სხვა მიზეზები
- კაროტიდული ბიფურკაციის უსიმპტომო სტენოზი შუილით
- მცირე სისხლძარღვების ინსულტი (ლაკუნური ინფარქტი)
- ტვინის უკანა არტერიის ათეროთრომბოზული ოკლუზია
- ცერებრალური ემბოლია
- შიდა საძილე არტერიის ათეროთრომბოზული ოკლუზია
- ხერხემლისა და უკანა ქვედა ნათხემის არტერიების (PICA) ათეროთრომბოზული ოკლუზია
- იშემიური ინსულტი, ტრანზიტული იშემიური შეტევა (TIA), თავის ტვინის იშემია
- ვერტებრობაზილარული უკმარისობა (VBI) თავბრუსხვევის სიმპტომით
- ცერებროვასკულური დაავადებები - იშემიური ინსულტი, ტრანზიტული იშემიური შეტევა (TIA):