ძირითადი არტერიის ათეროთრომბოზული ოკლუზია
- ძირითადი არტერიის ანატომია და ინსულტის პათოფიზიოლოგია
- ძირითადი არტერიის ოკლუზია: კლინიკური სიმპტომები და სინდრომები
- ტრანზიტული იშემიური შეტევები (TIA) ძირითადი არტერიის აუზში
- იშემიური ინსულტის პატერნები ძირითადი არტერიის აუზში
- ნათხემის ზედა არტერიის (SCA) ინსულტი
- ნათხემის წინა ქვედა არტერიის (AICA) ინსულტი
- ძირითადი არტერიის ინსულტის დიაგნოსტიკა და ვიზუალიზაცია
- ძირითადი არტერიის იშემიური ინსულტის მკურნალობის სტრატეგიები
ძირითადი არტერიის ანატომია და ინსულტის პათოფიზიოლოგია
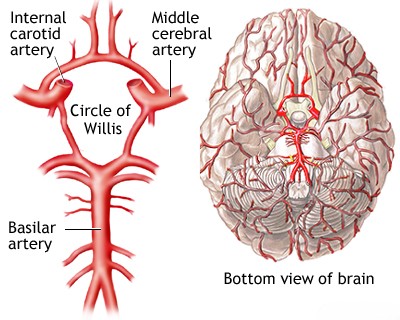
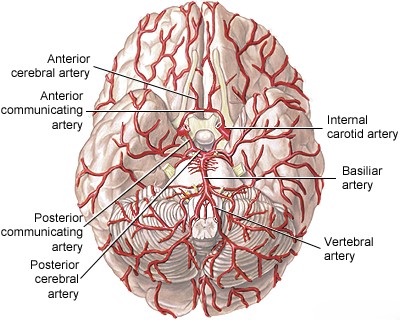
ძირითადი (ბაზილარული) არტერია არის სასიცოცხლოდ მნიშვნელოვანი სისხლძარღვი, რომელიც მდებარეობს თავის ტვინის ფუძეზე [1, 2]. ის ტიპიურად იქმნება ორი ხერხემლის არტერიის შეერთებით მოგრძო ტვინისა და ხიდის საზღვარზე[1, 2]. ის მიემართება ზემოთ ხიდის წინა ზედაპირის გასწვრივ ხიდის ცისტერნაში და მთავრდება, ჩვეულებრივ ფეხთაშუა ფოსოში (interpeduncular fossa), ბიფურკაციით ორ უკანა ტვინის არტერიად (PCA), რომლებიც კვებავენ კეფის წილებს და საფეთქლის წილებისა და თალამუსის ნაწილებს [1, 2].
ძირითადი არტერიიდან გამომავალი ტოტები კვებავენ კრიტიკულ სტრუქტურებს, მათ შორის ხიდს და ნათხემის ზედა და წინა ნაწილებს [1, 2]. ეს ტოტები შეიძლება დაიყოს სამ მთავარ ჯგუფად [1, 2]:
- პარამედიანული ხიდის არტერიები: ტიპიურად 7-10 მცირე ტოტი, რომლებიც კვებავენ სოლისებრ ტერიტორიებს შუა ხაზის ხიდის ორივე მხარეს.
- მოკლე შემომხვევი არტერიები: ჩვეულებრივ 5-7 ტოტი, რომლებიც კვებავენ ხიდის ლატერალურ ორ მესამედს და ნათხემის შუა და ზედა ფეხებს.
- გრძელი შემომხვევი არტერიები: ძირითადად ორმხრივი ნათხემის ზედა არტერიები (SCA) და ნათხემის წინა ქვედა არტერიები (AICA), რომლებიც შემოუვლიან ხიდს ნათხემის ნახევარსფეროების და ტვინის ღეროს ნაწილების სისხლით მოსამარაგებლად.
ათეროსკლეროზული ფოლაქები შეიძლება განვითარდეს ძირითადი არტერიის ღეროს გასწვრივ ნებისმიერ ადგილას, მაგრამ ისინი ყველაზე ხშირად გვხვდება პროქსიმალურ სეგმენტში (ხერხემლის არტერიებიდან მის საწყისთან ახლოს) და დისტალურ სეგმენტში (PCA-ებად ბიფურკაციის მახლობლად) [1, 3]. ხერხემლის არტერიების დისტალური სეგმენტები ასევე დაავადების ხშირი უბნებია [1]. ათეროთრომბოზმა (ათეროსკლეროზი გართულებული კოლტის ფორმირებით) შეიძლება გამოიწვიოს ძირითადი არტერიის სტენოზი (შევიწროება) ან სრული ოკლუზია, რაც ხშირად მოიცავს პროქსიმალურ ძირითად და/ან ერთ ან ორივე დისტალურ ხერხემლის არტერიას[1, 3].
ძირითადი არტერიის ოკლუზიის კლინიკური შედეგები მნიშვნელოვნად განსხვავდება ბლოკირების ლოკაციის, ოკლუზიის სიჩქარის და, რაც მთავარია, კოლატერალური სისხლის ნაკადის ადეკვატურობის მიხედვით [1, 4]. რეტროგრადულ ნაკადს უკანა შემაერთებელი არტერიების (PComA) მეშვეობით, რომლებიც აკავშირებენ შიდა საძილე სისტემას უკანა ტვინის არტერიებთან, ზოგჯერ შეუძლია კომპენსირება მოახდინოს პროქსიმალური ძირითადი ოკლუზიის დროს [1, 4].
ძირითადი არტერიის ოკლუზია შეიძლება წარმოიშვას ადგილობრივი ათეროთრომბოზისგან ან ემბოლიისგან [1, 3]. ემბოლიები შეიძლება წარმოიქმნას გულიდან (კარდიოემბოლია), აორტის რკალიდან, ან უფრო პროქსიმალურად განლაგებული ათეროსკლეროზული ფოლაქებიდან თავად ხერხემლის ან ძირითად არტერიებში (არტერია-არტერიული ემბოლია) [1, 3]. ემბოლიები *დისტალური* ძირითადი არტერიის ("ძირითადი არტერიის წვეროს" სინდრომი) ან მისი ტოტების (PCA-ების ჩათვლით) ოკლუზიის უფრო ხშირი მიზეზია [1, 3].
ძირითადი არტერიის ოკლუზია: კლინიკური სიმპტომები და სინდრომები
ტვინის ღერო შეიცავს მრავალრიცხოვან კრიტიკულ ნეირონულ გზებს და კრანიალური ნერვების ბირთვებს, რომლებიც მჭიდროდ არის განლაგებული [2]. იშემიამ (სისხლის ნაკადის ნაკლებობა) ამ რეგიონში, გამოწვეულმა ძირითადი არტერიის ან ტოტის ოკლუზიით, შეიძლება გამოიწვიოს რთული ნევროლოგიური სინდრომების ფართო სპექტრი [1, 3]. ხშირად დაზიანებული ძირითადი სტრუქტურები მოიცავს დაღმავალ კორტიკოსპინალურ ტრაქტებს (სხეულის მოტორული კონტროლი), კორტიკობულბარულ ტრაქტებს (სახის/თავის მოტორული კონტროლი), ნათხემის გზებს (კოორდინაცია ნათხემის შუა და ზედა ფეხების მეშვეობით), აღმავალ სპინოთალამურ ტრაქტებს (ტკივილისა და ტემპერატურის შეგრძნება), მედიალურ ლემნისკს (შეხება და პროპრიოცეფცია), და სხვადასხვა კრანიალური ნერვის ბირთვებს (III-XII) [1, 2].
მიუხედავად იმისა, რომ სპეციფიკურმა სიმპტომებმა ზოგჯერ შეიძლება მიუთითოს კონკრეტული ტოტების ჩართულობაზე, ხშირად კლინიკურად რთულია ოკლუზიის ზუსტი ადგილის დადგენა (მთავარი ღერო vs. ტოტი) მხოლოდ საწყისი პრეზენტაციის საფუძველზე, განსაკუთრებით ტრანზიტული იშემიური შეტევების დროს [1]. თუმცა, ვერტებრობაზილარული უკმარისობის ან მწვავე ოკლუზიის საერთო პატერნის ამოცნობა გადამწყვეტია დროული მკურნალობისთვის [1]. ძირითადი არტერიის ტერიტორიის მნიშვნელოვანი იშემიის დამახასიათებელი ნიშანია შემდეგი სიმპტომების კომბინაცია [1, 3]:
- ორმხრივი გრძელი ტრაქტის ნიშნები (მოტორული და/ან სენსორული დეფიციტები, რომლებიც გავლენას ახდენს სხეულის ორივე მხარეზე)
- კრანიალური ნერვის დეფიციტები (მაგ., დიპლოპია, სახის სისუსტე, დიზართრია, დისფაგია)
- ნათხემის ნიშნები (მაგ., ატაქსია, ვერტიგო, ნისტაგმი)
ვენტრალური ხიდის ორმხრივი ინფარქტის დამანგრეველი შედეგია "ჩაკეტილობის (locked-in) სინდრომი", როდესაც პაციენტები არიან გონებაზე, მაგრამ აწუხებთ ოთხივე კიდურის სრული დამბლა (კვადრიპლეგია) და მეტყველების და ყლაპვის მაკონტროლებელი კუნთების დამბლა (ანართრია), ხშირად უნარჩუნდებათ მხოლოდ თვალის ვერტიკალური მოძრაობები და ხამხამი [1, 3]. ეს ტიპიურად განპირობებულია კორტიკოსპინალური და კორტიკობულბარული ტრაქტების ორმხრივი დაზიანებით, მაშინ როცა ცნობიერება შენარჩუნებულია, რადგან ასცენდენტური რეტიკულური აქტივაციის სისტემა ხიდის ტეგმენტუმში (საბურველში) შეიძლება დაუზიანებელი დარჩეს [1].
დიაგნოსტიკაში პირველადი მიზანია დადგინდეს მოსალოდნელი ძირითადი არტერიის ოკლუზია კატასტროფული ინსულტის განვითარებამდე [1]. პროდრომული სიმპტომები, როგორიცაა განმეორებადი, სტერეოტიპული ტრანზიტული იშემიური შეტევები (TIAs) ან თანდათანობით მზარდი ("მბორძიკე") ინსულტის პატერნი, ძლიერ მიუთითებს ძირითად მაღალი ხარისხის სტენოზზე ან ოკლუზიაზე, ხშირად ათეროსკლეროზული თრომბოზის გამო დისტალურ ხერხემლის ან პროქსიმალურ ძირითად არტერიებში, რაც შეიძლება დაექვემდებაროს ჩარევას [1, 3].
| სინდრომი / ლოკალიზაცია | კლასიკური ნიშნები | ჩართული სტრუქტურები |
|---|---|---|
| "ჩაკეტილი ადამიანის" სინდრომი (ვენტრალური ხიდი) | კვადრიპლეგია, ანართრია, შენარჩუნებული ცნობიერება და მზერის ვერტიკალური მოძრაობა | ორმხრივი კორტიკოსპინალური და კორტიკობულბარული ტრაქტები |
| ბაზილარული არტერიის მწვერვალის სინდრომი (Top of Basilar) | კომა, მხედველობითი ჰალუცინაციები, მზერის ვერტიკალური დამბლა, მეხსიერების დაკარგვა | შუა ტვინი, თალამუსები, კეფის წილები |
| ლატერალური მედულარული (ვალენბერგის) სინდრომი | იფსილატერალური ჰორნერის სინდრომი, ატაქსია, სახის სენსორული დეფიციტი; კონტრალატერალური სხეულის სენსორული დეფიციტი | მოგრძო ტვინის ლატერალური ნაწილი (PICA/ხერხემლის არტერიის ტოტი) |
| AICA სინდრომი | იფსილატერალური სმენის დაკარგვა, სახის ნერვის დამბლა, ატაქსია, ვერტიგო; კონტრალატერალური სენსორული დეფიციტი | ხიდის ლატერალური ნაწილი, ნათხემის შუა ფეხი |
| SCA სინდრომი | იფსილატერალური ატაქსია, დიზართრია; კონტრალატერალური სენსორული დეფიციტი | ნათხემის ზედა ნაწილი, ხიდის ზედა ნაწილი/შუა ტვინი |
კლასიკური ტვინის ღეროს სისხლძარღვოვანი სინდრომები (საილუსტრაციო მაგალითები)[1, 3]:
შენიშვნა: ეს არის კლასიკური აღწერილობები; პრაქტიკაში პრეზენტაციები ხშირად ნაწილობრივი ან შერეულია.
| ნიშნები და სიმპტომები | ტიპიურად ჩართული სტრუქტურები |
|---|---|
| 1. მედიალური მედულარული სინდრომი (დეჟერინის) (ხერხემლის არტერიის ან წინა სპინალური არტერიის ტოტის ოკლუზია) |
|
| იფსილატერალური (დაზიანების იმავე მხარეს): | |
| ენის ნახევრის დამბლა და ატროფია | ენისქვეშა ნერვის (XII წყვილი) ბოჭკოები/ბირთვი |
| კონტრალატერალური (დაზიანების საპირისპირო მხარეს): | |
| ჰემიპლეგია (მკლავისა და ფეხის დამბლა), რომელიც ზოგავს სახეს | პირამიდული ტრაქტი (ჯვარედინებამდე) |
| დაქვეითებული პროპრიოცეფცია და დისკრიმინაციული შეხება | მედიალური ლემნისკი |
| 2. ლატერალური მედულარული სინდრომი (ვალენბერგის) (ხშირად PICA-ს ან ხერხემლის არტერიის ტოტის ოკლუზია) |
|
| იფსილატერალური: | |
| ვერტიგო, გულისრევა, ღებინება, ნისტაგმი | ვესტიბულური ბირთვები |
| დისფაგია, ხმის ჩახლეჩა, ყლაპვის რეფლექსის დაქვეითება | ორმაგი ბირთვი (Nucleus ambiguus) (IX, X წყვილი ბოჭკოები) |
| იფსილატერალური ატაქსია (კიდურის და სიარულის) | ნათხემის ქვედა ფეხი და ნათხემი |
| სახის ტკივილისა და ტემპერატურის დაკარგვა | სამწვერა ნერვის სპინალური ბირთვი და ტრაქტი (V წყვილი) |
| ჰორნერის სინდრომი (ფტოზი, მიოზი, ანჰიდროზი) | დაღმავალი სიმპათიკური გზები |
| გემოს დაკარგვა (ნაკლებად ხშირი) | სოლიტარული ტრაქტის ბირთვი (Nucleus solitarius) |
| იფსილატერალური მკლავის/სხეულის/ფეხის დაბუჟება (ნაკლებად ხშირი) | სოლისებრი/ნაზი ბირთვები (Cuneate/gracile) |
| კონტრალატერალური: | |
| დაქვეითებული ტკივილისა და ტემპერატურის შეგრძნება (სხეული, ზოგჯერ სახე) | სპინოთალამური ტრაქტი |
| ნიშნები და სიმპტომები | ტიპიურად ჩართული სტრუქტურები |
|---|---|
| 1. მედიალური ქვედა ხიდის სინდრომი (ფოვილის) (ძირითადი არტერიის პარამედიანული ტოტის ოკლუზია) |
|
| იფსილატერალური: | |
| კონიუგირებული მზერის დამბლა დაზიანების მხარეს (ლატერალური მზერის დამბლა) | პარამედიანული ხიდის რეტიკულური ფორმაცია (PPRF) ან განმზიდველი ნერვის ბირთვი (VI წყვილი) |
| სახის ნერვის დამბლა (LMN ტიპი / ქვედა მოტორული ნეირონის) | სახის ნერვის (VII წყვილი) ფასციკულა |
| კონტრალატერალური: | |
| ჰემიპლეგია (მკლავი და ფეხი) | კორტიკოსპინალური ტრაქტი |
| დაქვეითებული პროპრიოცეფცია/შეხება (ცვალებადი) | მედიალური ლემნისკი |
| 2. ლატერალური ქვედა ხიდის სინდრომი (ტიპიურად AICA-ს ოკლუზია) |
|
| იფსილატერალური: | |
| ვერტიგო, გულისრევა, ღებინება, ნისტაგმი | ვესტიბულური ბირთვები/ნერვი (VIII წყვილი) |
| სმენის დაკარგვა, ტინიტუსი | კოქლეარული ბირთვები/ნერვი (VIII წყვილი) |
| სახის დამბლა (LMN ტიპი / ქვედა მოტორული ნეირონის) | სახის ბირთვი/ნერვი (VII წყვილი) |
| ლატერალური მზერის დამბლა | PPRF / განმზიდველი ნერვის ბირთვი (VI წყვილი) |
| ატაქსია | ნათხემის შუა ფეხი / ნათხემი |
| სახის სენსორული დაკარგვა | სამწვერა ნერვის სპინალური ბირთვი/ტრაქტი (V წყვილი) |
| ჰორნერის სინდრომი | დაღმავალი სიმპათიკური ბოჭკოები |
| კონტრალატერალური: | |
| დაქვეითებული ტკივილისა და თერმული შეგრძნება (სხეული) | სპინოთალამური ტრაქტი |
| 3. მედიალური შუა ხიდის სინდრომი (შუა ძირითადი არტერიის პარამედიანული ტოტის ოკლუზია) |
|
| იფსილატერალური: | |
| ატაქსია (ცვალებადი, უფრო გამოხატული თუ ორმხრივია) | ხიდის ბირთვები / პონტოცერებრალური ბოჭკოები |
| კონტრალატერალური: | |
| ჰემიპარეზი (სახე, მკლავი, ფეხი) | კორტიკოსპინალური და კორტიკობულბარული ტრაქტები |
| დაქვეითებული პროპრიოცეფცია/შეხება (ცვალებადი) | მედიალური ლემნისკი |
| 4. ლატერალური შუა ხიდის სინდრომი (მოკლე შემომხვევი არტერიის ოკლუზია) |
|
| იფსილატერალური: | |
| ატაქსია | ნათხემის შუა ფეხი |
| საღეჭი კუნთების დამბლა | სამწვერა ნერვის მოტორული ბირთვი/ნერვი (V წყვილი) |
| დაქვეითებული სახის შეგრძნება | სამწვერა ნერვის სენსორული ბირთვი/ნერვი (V წყვილი) |
| კონტრალატერალური (ნაკლებად ხშირი): | |
| დაქვეითებული ტკივილისა და ტემპერატურის შეგრძნება (სხეული) | სპინოთალამური ტრაქტი |
| ნიშნები და სიმპტომები | ტიპიურად ჩართული სტრუქტურები |
|---|---|
| 1. მედიალური შუა ტვინის სინდრომი (ვებერის) (ზედა ძირითადი/PCA-დან გამომავალი პარამედიანული ტოტების ოკლუზია) |
|
| იფსილატერალური: | |
| თვალის მამოძრავებელი ნერვის დამბლა (III წყვილი): თვალი 'ქვემოთ და გარეთ', ფტოზი, გაფართოებული გუგა | თვალის მამოძრავებელი ნერვის ფასციკულები |
| კონტრალატერალური: | |
| ჰემიპლეგია (სახე, მკლავი, ფეხი) | ტვინის ფეხი (კორტიკოსპინალური/ბულბარული ტრაქტები) |
| 2. ცენტრალური/ტეგმენტური შუა ტვინის სინდრომები (კლოდის / ბენედიქტის) (PCA/ზედა ძირითადი არტერიიდან გამომავალი გამჭოლი არტერიების ოკლუზია) |
|
| იფსილატერალური: | |
| თვალის მამოძრავებელი ნერვის დამბლა (III წყვილი) | თვალის მამოძრავებელი ნერვის ფასციკულები / წითელი ბირთვი |
| კონტრალატერალური: | |
| ატაქსია, ტრემორი, ქორეოათეტოზი (უნებლიე მოძრაობები) | წითელი ბირთვი და/ან დენტატორუბროთალამური ტრაქტი |
ტრანზიტული იშემიური შეტევები (TIA) ძირითადი არტერიის აუზში
ვერტებრობაზილარული სისტემის ჩართულობით მიმდინარე ტრანზიტული იშემიური შეტევები (TIAs) ხშირად წინ უსწრებს დიდ ინსულტს და ხშირად წარმოადგენს ძირითადი ვერტებრობაზილარული უკმარისობის (VBI) გამოვლინებას, ჩვეულებრივ ათეროსკლეროზის გამო [1, 3]. როდესაც TIA უკავშირდება პროქსიმალური ძირითადი არტერიის მოსალოდნელ ოკლუზიას, სიმპტომებმა შეიძლება ასახოს იშემია როგორც ხიდში, ასევე მოგრძო ტვინში [1].
პაციენტები ხშირად აღნიშნავენ თავბრუსხვევას ან ვერტიგოს [1]. ეს ხშირად აღიწერება როგორც ტრიალის, ლივლივის, რწევის, გადახრის ან ზოგადი არასტაბილურობის შეგრძნება, ზოგჯერ გარემოს მოძრაობის შეგრძნებით ("ოსცილოფსია") [1]. მიუხედავად იმისა, რომ ვერტიგო VBI-ის ძალიან დამახასიათებელი სიმპტომია, ის იშვიათად არის *ერთადერთი* სიმპტომი, როდესაც გამოწვეულია ვერტებრობაზილარული იშემიით [1]. ტიპიურად, მას თან ახლავს ტვინის ღეროს ან ნათხემის სხვა სიმპტომები [1].
გარდამავალი ვერტიგოს კომბინაცია ისეთ სიმპტომებთან, როგორიცაა დიპლოპია (ორმაგი მხედველობა), დიზართრია (ბუნდოვანი მეტყველება), სახის ან პერიორალური (პირის გარშემო) დაბუჟება, და/ან ჰემისენსორული დანაკარგი ძლიერ მიუთითებს TIA-ზე ვერტებრობაზილარულ ტერიტორიაზე [1]. TIA-ს დროს ჰემიპარეზის (სისუსტე სხეულის ერთ მხარეს) არსებობა ჩვეულებრივ მიუთითებს ხიდზე ან შუა ტვინზე გავრცელებულ ჩართულობაზე, რაც მიუთითებს თავად ძირითად არტერიაზე და არა მხოლოდ დისტალურ ხერხემლის არტერიაზე [1].
TIA-ები, რომლებიც აფრთხილებენ ძირითადი არტერიის მოსალოდნელ თრომბოზზე, ხშირად არის ხანმოკლე (5-30 წუთი), ხშირი (ზოგჯერ დღეში რამდენჯერმე) და სტერეოტიპული (მსგავსი სიმპტომები ყოველ ჯერზე) [1]. ეს პატერნი მიუთითებს ჰემოდინამიკურ მიზეზზე (სისხლის ნაკადის დროებითი ვარდნა მძიმე სტენოზის მიღმა) ვიდრე განმეორებით ემბოლიაზე [1]. მიუხედავად იმისა, რომ TIA-ები ხშირად მოიცავს ორმხრივ სიმპტომებს (რაც ასახავს შუა ხაზის ძირითადი არტერიის ჩართულობას), ინსულტები ცალკეული ტოტების ოკლუზიით ტიპიურად იწვევს ტვინის ღეროს ცალმხრივ დეფიციტებს[1].
იშემიური ინსულტის პატერნები ძირითადი არტერიის აუზში
ძირითადი არტერიის ღეროს ათეროთრომბოზული ოკლუზიით გამოწვეული დასრულებული იშემიური ინსულტი ტიპიურად იწვევს ორმხრივ ნევროლოგიურ დეფიციტებს, რაც ასახავს ტვინის ღეროს ფართოდ გავრცელებულ დაზიანებას [1, 3]. საერთო პრეზენტაციები მოიცავს შემდეგ კომბინაციებს:
- ორმხრივი მოტორული სისუსტე (ჰემიპარეზი, რომელიც პროგრესირებს კვადრიპარეზამდე)
- ორმხრივი სენსორული დეფიციტები
- მზერის დამბლა ან რთული ოფთალმოპლეგია (დარღვეული თვალის მოძრაობები)
- ბულბარული დამბლა (დიზართრია, დისფაგია)
- შეცვლილი ცნობიერება (მერყეობს ძილიანობიდან კომამდე, განსაკუთრებით ზედა ტვინის ღეროს ჩართულობით)
- კრანიალური ნერვის დამბლის და გრძელი ტრაქტის ნიშნების (მოტორული/სენსორული) კომბინაციები
ამის საპირისპიროდ, ძირითადი არტერიის ცალკეული ტოტების (პარამედიანული, მოკლე შემომხვევი, ან გრძელი შემომხვევი, როგორიცაა SCA/AICA) ოკლუზია ჩვეულებრივ იწვევს ცალმხრივ დეფიციტებს [1]. ისინი ხშირად ვლინდება როგორც სპეციფიკური, კარგად განსაზღვრული კლინიკური სინდრომები (ზოგიერთი აღწერილია ზემოთ და ქვემოთ), რომლებიც ხშირად კლასიფიცირდება როგორც "ლაკუნური ინსულტები", თუ ისინი წარმოიქმნება ტვინის ღეროს ღრმა სტრუქტურების მკვებავი მცირე გამჭოლი არტერიების ოკლუზიის შედეგად [1, 3].
ნათხემის ზედა არტერიის (SCA) ინსულტი
ნათხემის ზედა არტერიის (SCA), დისტალური ძირითადი არტერიის გრძელი შემომხვევი ტოტის ოკლუზია, ტიპიურად იწვევს ინფარქტს ზედა ნათხემში, ნათხემის ფეხებში და ზოგჯერ ზედა ლატერალური ხიდისა და შუა ტვინის ნაწილებში [1, 3]. ძირითადი კლინიკური მახასიათებლები მოიცავს [1]:
- იფსილატერალური ნათხემის ატაქსია: კიდურების (განსაკუთრებით მკლავის) გამოხატული კოორდინაციის დარღვევა და სიარულის დარღვევა (დაცემა დაზიანების მხარეს), ნათხემის ზედა ფეხის და ნათხემის ნახევარსფეროს დაზიანების გამო.
- გულისრევა და ღებინება
- დიზართრია: ხშირად "სკანირებული" ან ექსფლოზიური მეტყველება.
- ტკივილისა და ტემპერატურის შეგრძნების კონტრალატერალური დაკარგვა: აზიანებს კიდურებს, სხეულს და ზოგჯერ სახეს (სპინოთალამური და ტრიგემინოთალამური ტრაქტის ჩართულობის გამო). პროპრიოცეფცია და შეხება ჩვეულებრივ შენარჩუნებულია.
- სხვა პოტენციური ნიშნები: სმენის ნაწილობრივი დაკარგვა, იფსილატერალური ჰორნერის სინდრომი, ატაქსიური ტრემორი, სასის მიოკლონუსი.
SCA ტერიტორიის სრული ინფარქტი ნაკლებად ხშირია, ვიდრე ნაწილობრივი სინდრომები არტერიული ანატომიის და კოლატერალური მიწოდების ვარიაბელურობის გამო [1].
ნათხემის წინა ქვედა არტერიის (AICA) ინსულტი
ნათხემის წინა ქვედა არტერიის (AICA) ოკლუზია, რომელიც ჩვეულებრივ წარმოიქმნება ქვედა ან შუა ძირითადი არტერიიდან, იწვევს ინფარქტს ლატერალურ ხიდში, ნათხემის შუა ფეხში და წინა ქვედა ნათხემში [1, 3]. კლინიკური სინდრომი შეიძლება იყოს ცვალებადი, რადგან AICA-ს ზომა და ტერიტორია ხშირად უკუპროპორციულად იცვლება ნათხემის უკანა ქვედა არტერიის (PICA, ტიპიურად ხერხემლის არტერიის ტოტი) ზომასთან და ტერიტორიასთან შედარებით [1].
AICA სინდრომის კლასიკური ნიშნები მოიცავს [1]:
- იფსილატერალური სმენის დაკარგვა და ტინიტუსი: კოქლეარული ბირთვების ან შიდა სასმენი არტერიის (ხშირად წარმოიქმნება AICA-დან) ინფარქტის გამო.
- იფსილატერალური სახის სისუსტე: ქვედა მოტორული ნეირონის ტიპის (აზიანებს შუბლს და ქვედა სახეს) სახის ნერვის ბირთვის/ფასციკულის ჩართულობის გამო.
- ვერტიგო, გულისრევა, ღებინება, ნისტაგმი: ვესტიბულური ბირთვების ჩართულობის გამო.
- იფსილატერალური ნათხემის ატაქსია: გავლენას ახდენს კიდურებზე და სიარულზე.
- სახის ტკივილისა და ტემპერატურის იფსილატერალური დაკარგვა: სამწვერა ნერვის სპინალური ტრაქტის ჩართულობის გამო.
- ტკივილისა და ტემპერატურის შეგრძნების კონტრალატერალური დაკარგვა სხეულზე (სპინოთალამური ტრაქტი).
- სხვა პოტენციური ნიშნები: იფსილატერალური ჰორნერის სინდრომი, იფსილატერალური მზერის დამბლა.
პროქსიმალური AICA-ს ოკლუზიამ შეიძლება ასევე მოიცვას კორტიკოსპინალური ტრაქტი, რაც იწვევს კონტრალატერალურ ჰემიპარეზს [1].
როგორც აღვნიშნეთ, უფრო მცირე პარამედიანული ან მოკლე შემომხვევი ტოტების ოკლუზია იწვევს უფრო შეზღუდულ ინფარქტებს ხიდში, რაც იწვევს სხვადასხვა ლაკუნურ სინდრომებს [1]. მათი დიფერენცირება მხოლოდ კლინიკური ნიშნების საფუძველზე შეიძლება რთული იყოს, მაგრამ გარკვეული პატერნები მიმანიშნებელია [1]:
- დიზართრია-მოუქნელი ხელის სინდრომი ხშირად მიუთითებს ხიდის ფუძის ინფარქტზე.
- იზოლირებული ჰემიპარეზი შეიძლება მოხდეს ხიდის ინფარქტებთან, მაგრამ ასევე სუპრატენტორიულ დაზიანებებთან ერთად (მაგ., შიგნითა კაფსულა).
- ჯვარედინი სენსორული აღმოჩენები (მაგ., იფსილატერალური სახე, კონტრალატერალური სხეული) ძლიერ მიუთითებს ტვინის ღეროს ლოკალიზაციაზე. დისოცირებული სენსორული დაკარგვა (ტკივილი/ტემპერატურა დაზიანებულია, შეხება/პროპრიოცეფცია შენარჩუნებულია) ასევე ტიპიურია ტვინის ღეროს (სპინოთალამური ტრაქტის) დაზიანებებისთვის.
- სპეციფიკური კრანიალური ნერვის დამბლა (მაგ., CN III, VI, VII) გადამწყვეტია ტვინის ღეროში (შუა ტვინი, ხიდი, მოგრძო ტვინი) დაზიანების დონის ლოკალიზებისთვის.
(კლასიკური ეპონიმები, როგორიცაა ვებერი, კლოდი, ბენედიქტი, ფოვილი, რაიმონდ-სესტანი, მილარდ-გუბლერი მიუთითებს ამ ნიშნების სპეციფიკურ კომბინაციებზე, რომლებიც კორელირებს დაზიანებებთან ტვინის ღეროს კონკრეტულ ლოკაციებზე) [1].
ძირითადი არტერიის ინსულტის დიაგნოსტიკა და ვიზუალიზაცია
სწრაფი და ზუსტი დიაგნოზი კრიტიკულია საეჭვო ვერტებრობაზილარული ინსულტის დროს მკურნალობის წარმართვისთვის[1, 5].
ძირითადი არტერიის ინსულტის სიმპტომების დიფერენციალური დიაგნოზი [1, 6]
| მდგომარეობა | ძირითადი მახასიათებლები / განმასხვავებელი ნიშნები | ტიპიური კვლევები / აღმოჩენები |
|---|---|---|
| ძირითადი არტერიის იშემიური ინსულტი (თრომბოზული/ემბოლიური) | ორმხრივი მოტორული/სენსორული ნიშნების, კრანიალური ნერვის დამბლის (III-XII), ნათხემის ნიშნების (ატაქსია, ვერტიგო), შეცვლილი ცნობიერების (კომა, ჩაკეტილობა) უეცარი ან მბორძიკე დაწყება. | მრტ (DWI) ადასტურებს მწვავე ინფარქტს ხიდში, შუა ტვინში, ნათხემში, თალამუსში, კეფის წილებში. CTA/MRA/DSA აჩვენებს ძირითადი/ხერხემლის ოკლუზიას ან სტენოზს. |
| უკანა მიმოქცევის სისხლჩაქცევა (ხიდი, ნათხემი) | უეცარი დაწყება, ძლიერი თავის ტკივილი, ღებინება, ცნობიერების სწრაფი დაქვეითება. ხიდის: წერტილოვანი გუგები, კვადრიპლეგია, კომა. ნათხემის: ატაქსია, ღებინება, დგომის შეუძლებლობა, CN დამბლა, პოტენციური ჰიდროცეფალია/ტვინის ღეროს კომპრესია. ხშირად ჰიპერტენზიული. | თავის არაკონტრასტული კტ აჩვენებს სისხლჩაქცევას ხიდში ან ნათხემში. მრტ გვაწვდის მეტ დეტალს. ანგიოგრაფია შეიძლება საჭირო გახდეს, თუ ეჭვია ძირითად სისხლძარღვოვან დაზიანებაზე. |
| შაკიკი ტვინის ღეროს აურით | გარდამავალი ტვინის ღეროს სიმპტომები (ვერტიგო, დიზართრია, დიპლოპია, ატაქსია, ორმხრივი სენსორული/ვიზუალური ცვლილებები), რასაც მოჰყვება თავის ტკივილი. შაკიკის ისტორია. სრულად შექცევადია. | კლინიკური დიაგნოზი. ნორმალური ვიზუალიზაცია. ნორმალური გამოკვლევა შეტევებს შორის. |
| პერიფერიული ვესტიბულოპათია | მწვავე ვერტიგო, გულისრევა, ღებინება, ნისტაგმი. ჩვეულებრივ არ არის ტვინის ღეროს სხვა ნიშნები. | კლინიკური გამოკვლევა (HINTS). ნორმალური ვიზუალიზაცია. აუდიომეტრია სმენის დაკარგვის შემთხვევაში. |
| მეტაბოლური/ტოქსიკური ენცეფალოპათია | ტვინის დიფუზური დისფუნქცია (დაბნეულობა, შეცვლილი LOC, კომა). შეიძლება ჰქონდეს ატაქსია, ნისტაგმი, მაგრამ ჩვეულებრივ სიმეტრიულია და თან ახლავს სხვა სისტემური ნიშნები. | სპეციფიკური ლაბორატორიული ანომალიები (გლუკოზა, ელექტროლიტები, ტოქსინები, ამიაკი, და ა.შ.). ვიზუალიზაცია ჩვეულებრივ არასპეციფიკურია. ეგგ აჩვენებს დიფუზურ შენელებას. |
| ვერნიკეს ენცეფალოპათია | ოფთალმოპლეგიის ტრიადა (ხშირად CN VI დამბლა, მზერის დამბლა), ატაქსია, დაბნეულობა. არასრულფასოვანი კვების, ალკოჰოლიზმის ისტორია. თიამინის დეფიციტის გამო. | კლინიკური დიაგნოზი. მრტ-მ შეიძლება აჩვენოს დამახასიათებელი სიგნალის ცვლილებები (დვრილისებრი სხეულები, თალამუსი, წყალსადენის ირგვლივი რუხი ნივთიერება). რეაგირება თიამინის მიღებაზე. |
| კრუნჩხვა (განსაკუთრებით გენერალიზებული ან კეფის) | შეუძლია გამოიწვიოს შეცვლილი ცნობიერება, პოსტიქტალური დაბნეულობა, ვიზუალური ფენომენები, ან იშვიათად კეროვანი ტვინის ღეროს ნიშნები პოსტიქტალურად. | მოვლენის ისტორია. ეგგ. პოსტიქტალური მდგომარეობა. ვიზუალიზაცია ჩვეულებრივ ნორმალურია ძირითადი მიზეზის გარდა. |
| გაფანტული სკლეროზის (MS) რეციდივი | ტვინის ღეროს ან ნათხემის სიმპტომების მწვავე/ქვემწვავე დაწყება (დიპლოპია, ვერტიგო, ატაქსია, დიზართრია). წინა მოვლენების ისტორია შესაძლებელია. | მრტ აჩვენებს მადემიელინიზებელ დაზიანებებს უკანა ფოსოში +/- კონტრასტირება. |
| უკანა ფოსოს სიმსივნე | ჩვეულებრივ პროგრესირებადი სიმპტომები (ატაქსია, თავის ტკივილი, CN დამბლა). შეიძლება გამოვლინდეს მწვავედ სისხლჩაქცევით ან ჰიდროცეფალიით. | მრტ კონტრასტით აჩვენებს მასის დაზიანებას. |
ნეიროვიზუალიზაცია:
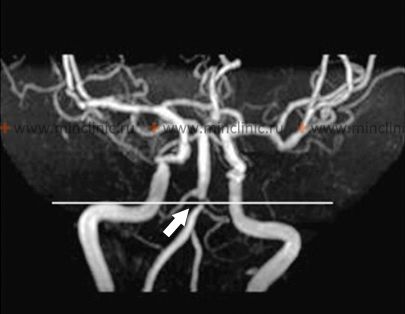
- არაკონტრასტული კომპიუტერული ტომოგრაფია (კტ): ეს არის ტიპიურად პირველი ვიზუალიზაციური კვლევა, რომელიც ტარდება გადაუდებელ სიტუაციაში [5]. მისი მთავარი როლია სწრაფად გამორიცხოს ინტრაკრანიალური სისხლჩაქცევა, რაც ხელს შეუშლის თრომბოლიზურ თერაპიას [5]. მიუხედავად იმისა, რომ კტ-ს შეუძლია აჩვენოს დადგენილი ინფარქტები (ჩვეულებრივ ჩანს როგორც დაბალი სიმკვრივის უბნები 12-48 საათის შემდეგ), ის არამგრძნობიარეა მწვავე იშემიის გამოსავლენად, განსაკუთრებით პირველი რამდენიმე საათის განმავლობაში, და უკანა ფოსოს (ტვინის ღერო და ნათხემი) ვიზუალიზაცია ხშირად შეზღუდულია სხივის გამკვრივების არტეფაქტებით გარშემომყოფი ძვლისგან [5, 7]. მკვრივი ძირითადი არტერიის ნიშანმა (ჰიპერდენსულობა სისხლძარღვში) ზოგჯერ შეიძლება მიუთითოს მწვავე თრომბოზზე, მაგრამ ის საიმედოდ არ არის წარმოდგენილი [7].
- მაგნიტურ-რეზონანსული ტომოგრაფია (მრტ): მრტ, განსაკუთრებით დიფუზიურ-აწონილი ვიზუალიზაციის (DWI) მიმდევრობებით, არის ყველაზე მგრძნობიარე ტექნიკა მწვავე იშემიური ინსულტის გამოსავლენად, ხშირად დაწყებიდან წუთებში ან საათებში[5, 7]. ის უზრუნველყოფს ტვინის ღეროსა და ნათხემის შესანიშნავ ვიზუალიზაციას ძვლოვანი არტეფაქტის გარეშე [7]. მრტ-ს შეუძლია ამოიცნოს ტოტების ოკლუზიით გამოწვეული მცირე ლაკუნური ინფარქტები, უფრო დიდი ტერიტორიული ინფარქტები და ეხმარება ინსულტის დიფერენცირებაში მიმბაძველებისგან, როგორიცაა სიმსივნეები (მაგ., ხიდის გლიომა) ან დემიელინიზაცია (მაგ., გაფანტული სკლეროზის ბალთები) [7]. FLAIR მიმდევრობები დაგეხმარებათ ინსულტის ასაკის შეფასებაში, ხოლო გრადიენტული ექო (GRE) ან მგრძნობელობაზე-აწონილი ვიზუალიზაციის (SWI) მიმდევრობები მგრძნობიარეა სისხლჩაქცევის გამოსავლენად [7].
სისხლძარღვოვანი ვიზუალიზაცია: აუცილებელია სისხლძარღვოვანი დაზიანების ლოკაციის და ბუნების (სტენოზი, ოკლუზია, დისექცია, ანევრიზმა) იდენტიფიცირებისთვის [5].
- კტ ანგიოგრაფია (CTA): ფართოდ ხელმისაწვდომი და სწრაფად შესრულებადია, ხშირად არაკონტრასტული კტ-ის შემდეგ დაუყოვნებლივ[5]. მოიცავს ინტრავენური კონტრასტის შეყვანას არტერიების ვიზუალიზაციისთვის. CTA უზრუნველყოფს დიდი სისხლძარღვების კარგ დეტალებს, მათ შორის ხერხემლისა და ძირითადი არტერიების, და შეუძლია აღმოაჩინოს მნიშვნელოვანი სტენოზი ან ოკლუზია [5]. შედარებითი უკუჩვენებები მოიცავს მძიმე ალერგიას კონტრასტზე და თირკმლის მნიშვნელოვან უკმარისობას.
- მრ ანგიოგრაფია (MRA): შეიძლება შესრულდეს მაიონიზებელი გამოსხივების ან იოდირებული კონტრასტის გარეშე (თუმცა გადოლინიუმის კონტრასტი ხშირად გამოიყენება უკეთესი დეტალებისთვის, თავისი საკუთარი უკუჩვენებებით, როგორიცაა თირკმლის მძიმე უკმარისობა) [5, 7]. უზრუნველყოფს ვერტებრობაზილარული სისტემის კარგ ვიზუალიზაციას, მაგრამ შეიძლება იყოს ნაკლებად ზუსტი, ვიდრე CTA ან DSA სტენოზის სიმძიმის რაოდენობრივად შესაფასებლად [7].
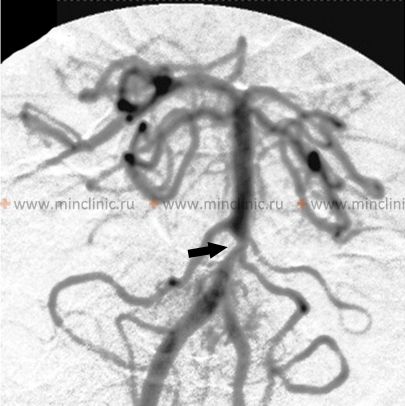
- ციფრული სუბტრაქციული ანგიოგრაფია (DSA): ითვლება ოქროს სტანდარტად სისხლძარღვთა ვიზუალიზაციისთვის, უზრუნველყოფს უმაღლეს სივრცით რეზოლუციას [5, 7]. ეს არის ინვაზიური პროცედურა, რომელიც მოიცავს კათეტერის შეყვანას (ჩვეულებრივ ბარძაყის არტერიის მეშვეობით) და კონტრასტის პირდაპირ შეყვანას სამიზნე სისხლძარღვებში [7]. DSA ატარებს გართულებების მცირე, მაგრამ მნიშვნელოვან რისკს, მათ შორის ინსულტის, სისხლძარღვის დისექციის ან წვდომის ადგილის პრობლემების [1]. ის ტიპიურად გამოიყენება იმ შემთხვევებში, როდესაც არაინვაზიური ვიზუალიზაცია არადამაჯერებელია ან როდესაც იგეგმება ენდოვასკულური მკურნალობა (როგორიცაა თრომბექტომია ან სტენტირება) [5]. გარდამავალი კორტიკალური სიბრმავე ან დაბნეულობა არის იშვიათი გართულება უკანა მიმოქცევაში კონტრასტის შეყვანის შემდეგ [1].
- ტრანსკრანიალური დოპლერის (TCD) ულტრაბგერა: არაინვაზიური ტექნიკა პაციენტის საწოლთან, რომელსაც შეუძლია შეაფასოს სისხლის ნაკადის სიჩქარე და მიმართულება მთავარ ინტრაკრანიალურ არტერიებში, მათ შორის ხერხემლის და ძირითად არტერიებში [5]. სასარგებლოა მძიმე სტენოზის ან ოკლუზიის გამოსავლენად და ემბოლიების ან ვაზოსპაზმის მონიტორინგისთვის, მაგრამ უზრუნველყოფს ნაკლებ ანატომიურ დეტალებს ვიდრე ანგიოგრაფია [5].
სხვა სადიაგნოსტიკო ტესტები შეიძლება მოიცავდეს ელექტროკარდიოგრამას (ეკგ) და ექოკარდიოგრაფიას (ტრანსთორაკალური ან ტრანსეზოფაგური) ემბოლიის პოტენციური გულის წყაროების გამოსაკვლევად (მაგ., წინაგულების ფიბრილაცია, სარქვლოვანი დაავადება), და სისხლის ანალიზებს (მათ შორის ანთებითი მარკერები, ლიპიდური პროფილი, გლუკოზა, კოაგულაციის კვლევები) [1, 5].
ძირითადი არტერიის იშემიური ინსულტის მკურნალობის სტრატეგიები
მართვა კრიტიკულად არის დამოკიდებული სიმპტომების დაწყებიდან გასულ დროზე, ნევროლოგიური დეფიციტის სიმძიმეზე, ვიზუალიზაციის მიგნებებზე (სისხლჩაქცევის არსებობა, დადგენილი ინფარქტის მასშტაბი, სისხლძარღვოვანი ოკლუზიის/სტენოზის ლოკაცია) და პაციენტის საერთო მდგომარეობაზე [1, 5].
მწვავე მკურნალობა (დაწყებიდან რამდენიმე საათში): რეპერფუზიული თერაპიები
- ინტრავენური თრომბოლიზი (IV tPA): ალტეპლაზა (tPA) შეიძლება დაინიშნოს კონკრეტულ დროის ფანჯარაში (ტიპიურად 3-დან 4.5 საათამდე) სიმპტომების დაწყებიდან, თუ ვიზუალიზაციაზე არ არის სისხლჩაქცევა და პაციენტი აკმაყოფილებს დასაშვებობის კრიტერიუმებს [5, 8]. მისი ეფექტურობა შეიძლება იყოს უფრო დაბალი ძირითადი არტერიის ოკლუზიის გამომწვევი დიდი კოლტებისთვის, ვიდრე მცირე სისხლძარღვების ოკლუზიებისთვის [5].
- ენდოვასკულური თერაპია (EVT) / მექანიკური თრომბექტომია: ეს არის პირველადი მკურნალობა მწვავე იშემიური ინსულტისთვის, რომელიც გამოწვეულია მსხვილი სისხლძარღვის ოკლუზიით (LVO), მათ შორის ძირითადი არტერიის, შესაბამის პაციენტებში [5, 9]. იგი გულისხმობს კათეტერის შეყვანას არტერიის (ჩვეულებრივ ბარძაყის) მეშვეობით და მოწყობილობების (სტენტ რეტრივერების ან ასპირაციული კათეტერების) გამოყენებას კოლტის ფიზიკურად ამოსაღებად და სისხლის ნაკადის აღსადგენად [9]. EVT შეიძლება ეფექტური იყოს გაფართოებულ დროის ფანჯარაში (24 საათამდე ან ზოგჯერ უფრო მეტხანსაც შერჩეულ პაციენტებში მოწინავე ვიზუალიზაციაზე დაყრდნობით, რომელიც აჩვენებს გადასარჩენ ტვინის ქსოვილს) [5, 9]. შედეგები ზოგადად უკეთესია უფრო სწრაფი რეპერფუზიით [9].
ზოგადი მწვავე მართვა [1, 5]:
- ჰოსპიტალიზაცია სპეციალიზებულ ინსულტის განყოფილებაში მჭიდრო მონიტორინგისთვის.
- მხარდამჭერი ზრუნვა: სასუნთქი გზების მართვა (ინტუბაცია საჭიროების შემთხვევაში), არტერიული წნევის კონტროლი (თავდაპირველად გადაჭარბებული დაქვეითების თავიდან აცილება), გლუკოზის მართვა, ცხელების კონტროლი, ჰიდრატაცია.
- ანტითრომბოციტული თერაპია (მაგ., ასპირინი) ტიპიურად იწყება სისხლჩაქცევის გამორიცხვის შემდეგ (ხშირად IV tPA-ს მიცემიდან 24 საათის შემდეგ).
- ანტიკოაგულაცია (მაგ., ჰეპარინი): მისი როლი მწვავე ათეროთრომბოზული ინსულტის დროს შეზღუდულია და ზოგადად არ არის რეკომენდებული რუტინულად. ის შეიძლება განიხილებოდეს კონკრეტულ სიტუაციებში, როგორიცაა დოკუმენტირებული კარდიოემბოლია, არტერიული დისექცია, ან ზოგჯერ როგორც ხიდი სხვა მკურნალობისთვის, მაგრამ ატარებს სისხლდენის რისკებს.
- პოტენციური გართულებების მართვა: ცერებრალური შეშუპება, ასპირაციული პნევმონია, ღრმა ვენების თრომბოზი (DVT პროფილაქტიკა).
მეორადი პრევენცია (გრძელვადიანი მართვა რეციდივის თავიდან ასაცილებლად) [1, 10]:
- ანტითრომბოციტული აგენტები: სტანდარტი არა-კარდიოემბოლიური ინსულტისთვის. ვარიანტები მოიცავს ასპირინს, კლოპიდოგრელს, ან ასპირინი+დიპირიდამოლს. ორმაგი ანტითრომბოციტული თერაპია (ასპირინი + კლოპიდოგრელი) შეიძლება გამოყენებულ იქნას მოკლევადიანად (მაგ., 21-90 დღე) მცირე ინსულტის/TIA-ს დროს ან სტენტირების შემდეგ.
- ანტიკოაგულაცია: ნაჩვენებია კარდიოემბოლიით (მაგ., წინაგულების ფიბრილაცია) გამოწვეული ინსულტებისთვის. გამოიყენება ვარფარინი ან პირდაპირი ორალური ანტიკოაგულანტები (DOACs). გრძელვადიანი ანტიკოაგულაცია ზოგადად *არ* არის პირველი რიგის არჩევანი ათეროსკლეროზული ძირითადი არტერიის დაავადებისთვის, გარდა იმ შემთხვევისა, თუ არ არსებობს სპეციფიკური ჩვენებები (მაგ., განმეორებითი მოვლენები ანტითრომბოციტული საშუალებების მიუხედავად, თუმცა ეს სადავოა).
- სტატინები: მაღალი ინტენსივობის სტატინოთერაპია რეკომენდებულია ყველა პაციენტისთვის ათეროსკლეროზული ინსულტით, საბაზისო ქოლესტერინის დონის მიუხედავად, ფოლაქის სტაბილიზაციისა და გულ-სისხლძარღვთა რისკის შესამცირებლად.
- რისკ-ფაქტორების მოდიფიკაცია: აუცილებელია გრძელვადიანი პრევენციისთვის. ეს მოიცავს:
- არტერიული წნევის მკაცრ კონტროლს.
- დიაბეტის ოპტიმალურ მართვას.
- მოწევის შეწყვეტას.
- ჯანსაღ კვებას და რეგულარულ ვარჯიშს.
- წონის მართვას.
- ინტრაკრანიალური ანგიოპლასტიკა და სტენტირება: შეიძლება განიხილებოდეს პაციენტებისთვის ძირითადი არტერიის სიმპტომატური მაღალი ხარისხის (>70%) სტენოზით, რომლებსაც აქვთ განმეორებითი სიმპტომები ოპტიმალური სამედიცინო თერაპიის მიუხედავად [11]. თუმცა, ეს პროცედურა ატარებს მნიშვნელოვან რისკებს (მათ შორის პერიპროცედურულ ინსულტს) და მისი სარგებელი აგრესიულ სამედიცინო მართვასთან შედარებით რჩება სადავო (SAMMPRIS-ის მსგავსი კვლევებით ინფორმირებული [11]) [1]. ის უნდა შესრულდეს მხოლოდ გამოცდილ ცენტრებში [1].
- რეაბილიტაცია: ფიზიკური თერაპია, ოკუპაციური თერაპია და მეტყველების თერაპია კრიტიკულია ინსულტის შემდეგ ფუნქციური აღდგენის მაქსიმიზაციისთვის [1].
ძირითადი არტერიის ინსულტის შემდეგ პროგნოზი ფართოდ განსხვავდება, მერყეობს სრული აღდგენიდან მძიმე ინვალიდობამდე ან სიკვდილამდე, რაც დიდწილად დამოკიდებულია საწყისი ინსულტის სიმძიმეზე, ინფარქტის ლოკაციასა და მასშტაბზე, პაციენტის ასაკსა და თანმხლებ დაავადებებზე, და რეპერფუზიული თერაპიების დროულობასა და წარმატებაზე [1, 3].
ლიტერატურა
- Ropper AH, Samuels MA, Klein JP, Prasad S. Adams and Victor's Principles of Neurology. 11th ed. McGraw Hill; 2019. Chapter 34: Cerebrovascular Diseases (Sections on Posterior Circulation Stroke, Basilar Artery Occlusion).
- Blumenfeld H. Neuroanatomy through Clinical Cases. 2nd ed. Sinauer Associates; 2010. Chapter 18: Brainstem III: Vascular Supply.
- Caplan LR. Caplan's Stroke: A Clinical Approach. 5th ed. Cambridge University Press; 2016. Chapter on Posterior Circulation Stroke Syndromes.
- Ropper AH, Samuels MA, Klein JP, Prasad S. Adams and Victor's Principles of Neurology. 11th ed. McGraw Hill; 2019. Chapter 34: Cerebrovascular Diseases, sections on Collateral Circulation.
- Powers WJ, Rabinstein AA, Ackerson T, et al. Guidelines for the Early Management of Patients With Acute Ischemic Stroke: 2019 Update to the 2018 Guidelines for the Early Management of Acute Ischemic Stroke: A Guideline for Healthcare Professionals From the American Heart Association/American Stroke Association. Stroke. 2019 Dec;50(12):e344-e418.
- Caplan LR. Stroke Mimics. Semin Neurol. 2016 Apr;36(2):203-12.
- Osborn AG, Hedlund GL, Salzman KL. Osborn's Brain: Imaging, Pathology, and Anatomy. 2nd ed. Elsevier; 2017. Section on Stroke and Vascular Disease (Posterior Circulation).
- Hacke W, Kaste M, Bluhmki E, et al; ECASS Investigators. Thrombolysis with alteplase 3 to 4.5 hours after acute ischemic stroke. N Engl J Med. 2008 Sep 25;359(13):1317-29.
- Goyal M, Menon BK, van Zwam WH, et al; HERMES collaborators. Endovascular thrombectomy after large-vessel ischaemic stroke: a meta-analysis of individual patient data from five randomised trials. Lancet. 2016 Apr 23;387(10029):1723-31. (And subsequent trials on EVT for posterior circulation).
- Kernan WN, Ovbiagele B, Black HR, et al; American Heart Association Stroke Council, Council on Cardiovascular and Stroke Nursing, Council on Clinical Cardiology, and Council on Peripheral Vascular Disease. Guidelines for the prevention of stroke in patients with stroke and transient ischemic attack: a guideline for healthcare professionals from the American Heart Association/American Stroke Association. Stroke. 2014 Jul;45(7):2160-236. (Or more recent updates).
- Chimowitz MI, Lynn MJ, Derdeyn CP, et al; SAMMPRIS Trial Investigators. Stenting versus aggressive medical therapy for intracranial arterial stenosis. N Engl J Med. 2011 Sep 15;365(11):993-1003.
იხილეთ აგრეთვე
- იშემიური ინსულტი, თავის ტვინის იშემია
- ვერტებრობაზილარული უკმარისობა (VBI) თავბრუსხვევის სიმპტომით
- სომატოფორმული ავტონომიური დისფუნქცია
- თავბრუსხვევა, ყურის დაგუბება და ტინიტუსი
- თავის ტვინის იშემიური დაავადება:
- ათეროსკლეროზული თრომბოზი
- შიდა საძილე არტერიის ათეროთრომბოზული ოკლუზია
- კაროტიდული ბიფურკაციის უსიმპტომო სტენოზი შუილით
- ვერტებრობაზილარული და ტვინის უკანა არტერიების ათეროთრომბოზული ოკლუზია
- ტვინის უკანა არტერიის ათეროთრომბოზული ოკლუზია
- ხერხემლისა და უკანა ქვედა ნათხემის არტერიების (PICA) ათეროთრომბოზული ოკლუზია
- ძირითადი არტერიის ათეროთრომბოზული ოკლუზია
- მცირე სისხლძარღვების ინსულტი (ლაკუნური ინფარქტი)
- იშემიური ინსულტის (ცერებრალური ინფარქტის) სხვა მიზეზები
- ცერებრალური ემბოლია
- სპონტანური ინტრაკრანიალური (სუბარაქნოიდული) და ინტრაცერებრული სისხლჩაქცევა:
- თავის ტვინის არტერიოვენოზური მალფორმაციები
- ჰიპერტენზიული ინტრაცერებრული სისხლჩაქცევა
- ცერებრალური არტერიების ანთებითი დაავადებები (ცერებრალური არტერიიტი)
- გიგანტური ინტრაკრანიალური ანევრიზმები
- ინტრაცერებრული სისხლჩაქცევის სხვა მიზეზები
- ლობარული ინტრაცერებრული სისხლჩაქცევა
- საკულარული ანევრიზმა და სუბარაქნოიდული სისხლჩაქცევა
- მიკოზური ინტრაკრანიალური ანევრიზმები
- ცერებრალური არტერიის ანევრიზმის განმეორებითი გასკდომა
- კომუნიკაციური ჰიდროცეფალია ინტრაცერებრული სისხლჩაქცევის შემდეგ გამსკდარი ანევრიზმით
- ცერებრალური ვაზოსპაზმი
- ცერებროვასკულური დაავადებები - იშემიური ინსულტი, ტრანზიტული იშემიური შეტევა (TIA):
- ტრანზიტული იშემიური შეტევა (TIA)
- სიგმოიდური სინუსის ჩირქოვანი თრომბოფლებიტი თრომბოზით