სიგმოიდური სინუსის ჩირქოვანი თრომბოფლებიტი თრომბოზით
მიმოხილვა: სიგმოიდური სინუსის ჩირქოვანი თრომბოზი
სიგმოიდური სინუსის ჩირქოვანი თრომბოფლებიტი თრომბოზით არის სერიოზული ქალაშიდა გართულება, რომელიც ყველაზე ხშირად წარმოიქმნება შუა ყურისა და დვრილისებრი მორჩის ჰაეროვანი უჯრედების ინფექციებისგან (ოტოგენური წარმოშობა) [1, 2]. ის ასევე, ნაკლები სიხშირით, შეიძლება იყოს სახის ინფექციების (მაგ., ფურუნკულების) ვენური გზებით გავრცელების შედეგი [1].
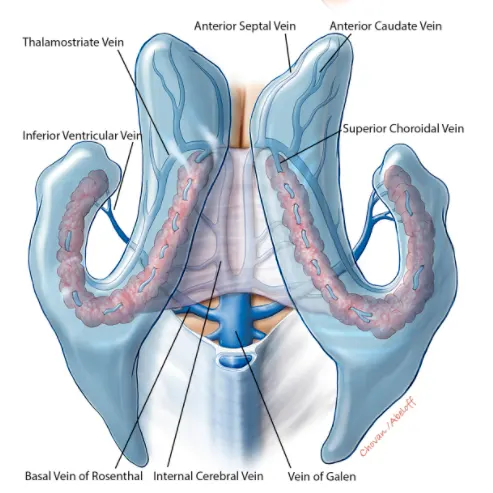
სიგმოიდური სინუსი, დიდი დურალური ვენური სინუსი, მოწყვლადია დვრილისებრ ძვალთან სიახლოვის გამო; ანთება შეიძლება გავრცელდეს პირდაპირ, ან მცირე ემისარული ვენების მეშვეობით, რომლებსაც დვრილისებრი მორჩიდან სისხლი სინუსში გადააქვთ [1]. მიუხედავად იმისა, რომ შეიძლება ჩართული იყოს სხვა სინუსებიც, როგორიცაა განივი, კავერნოზული ან ზედა/ქვედა კლდოვანი სინუსები (ხშირად გავრცელების გზით), ოტოგენურ შემთხვევებში სიგმოიდური სინუსი ხშირად პირველადი ლოკალიზაციაა [1, 2]. ეს გართულება დაახლოებით თანაბარი სიხშირით გვხვდება მწვავე და ქრონიკული ჩირქოვანი შუა ოტიტის დროს (განსაკუთრებით ქოლესტეატომით გართულებისას) [1].
ისეთი ვიზუალიზაციის მეთოდები, როგორიცაა მაგნიტურ-რეზონანსული ვენოგრაფია (MRV), კრიტიკულად მნიშვნელოვანია სიგმოიდური სინუსის თრომბოფლებიტზე ან თრომბოზზე ეჭვის დროს.
გამომწვევი მიზეზები და პათოგენეზი
ინფექციური აგენტები, როგორც წესი, ყურის ინფექციებში ხშირად ნანახი ბაქტერიებია, მათ შორის Streptococcus-ის სახეობები (განსაკუთრებით S. pneumoniae), Staphylococcus aureus, Haemophilus influenzae, ანაერობული ბაქტერიები და ხშირად შერეული ბაქტერიული ფლორა [1, 2].
პროცესი ჩვეულებრივ იწყება შუა ყურიდან ან დვრილისებრი მორჩიდან ინფექციის გავრცელებით სიგმოიდური სინუსის მიმდებარე კედელზე (პერიფლებიტი) [1]. ეს შეიძლება მოხდეს ძვლის ეროზიის გზით პირდაპირი გავრცელებით ან მცირე დამაკავშირებელი ვენების თრომბოფლებიტის მეშვეობით [1]. შეიძლება ჩამოყალიბდეს პერისინუსური აბსცესი (ჩირქის დაგროვება სინუსის კედლის მიმდებარედ) [1].
ანთება იწვევს სინუსის გარე კედლის (დურა / მაგარი გარსი) გასქელებას და ფერის შეცვლას (ლურჯიდან მოყვითალო-ნაცრისფრამდე) [1]. მკურნალობის გარეშე, ანთება პროგრესირებს და მოიცავს სინუსის შიდა ენდოთელურ შრეს [1]. ენდოთელიუმის დაზიანება, სისხლის შემადგენლობის ანთებით ცვლილებებთან და სინუსში სისხლის ნაკადის შენელებასთან ერთად, ხელს უწყობს სისხლის კოლტის (თრომბის) წარმოქმნას – რომელიც თავდაპირველად ხშირად პარიესულია / კედლისმიერია (კედელზე მიმაგრებული) და პოტენციურად პროგრესირებს ოკლუზიურამდე (ბლოკავს სინუსს) [1, 2].
მიუხედავად იმისა, რომ თრომბის ფორმირება თავდაპირველად შეიძლება იყოს დამცავი მექანიზმი, რომელიც ცდილობს ინფექციის შემოფარგვლას, ის საშიშ გართულებად იქცევა [1]. თრომბი ხშირად ინფიცირდება (სეპტიური თრომბი), პოტენციურად წყდება და წარმოქმნის ინფიცირებულ ემბოლებს ან ემსახურება სისხლის მიმოქცევაში ბაქტერიების მოხვედრის მუდმივ წყაროს[1, 2].
თრომბოზი შეიძლება დარჩეს ლოკალიზებული სიგმოიდურ სინუსში ან გავრცელდეს [1, 2]:
- რეტროგრადულად: ვრცელდება უკან განივ სინუსში, პოტენციურად სინუსების შესართავამდე (confluence of sinuses) ან კონტრალატერალურ მხარესაც კი.
- ანტეგრადულად: ვრცელდება ქვემოთ საუღლე ბოლქვში და შიგნითა საუღლე ვენაში (IJV), პოტენციურად უსახელო ვენამდე.
- დამაკავშირებელ სინუსებში: როგორიცაა ზედა და ქვედა კლდოვანი სინუსები, რითაც პოტენციურად აღწევს კავერნოზულ სინუსს.
გართულებები წარმოიშვება ინფიცირებული თრომბისგან [1, 2]:
- სეფსისი: ბაქტერიები ან ინფიცირებული ემბოლები ხვდება სისტემურ ცირკულაციაში. შეიძლება განვითარდეს მეტასტაზური ინფექციები, რომლებიც ხშირად აზიანებს ფილტვებს (სეპტიური ფილტვის ემბოლია, განსაკუთრებით ქრონიკული ოტიტის დროს), სახსრებს, კუნთებს ან კანქვეშა ქსოვილს.
- ქალაშიდა გავრცელება: რეტროგრადულმა თრომბოზმა კორტიკალურ ან ნათხემის ვენებში შეიძლება გამოიწვიოს ვენური ინფარქტი ან თავის ტვინის აბსცესის ფორმირება (ნათხემი ან საფეთქლის/კეფის წილები). სინუსის კედლიდან პირდაპირმა გავრცელებამ ასევე შეიძლება გამოიწვიოს მენინგიტი ან თავის ტვინის აბსცესი.
იშვიათად, სეფსისი (ე.წ. ოსტეოფლებიტური პიემია) შეიძლება განვითარდეს უშუალოდ დვრილისებრი ძვლის შიგნით არსებული მრავლობითი მცირე თრომბირებული ვენებიდან ინფექციის გავრცელებით, დიდი სინუსის თრომბოზის გარეშეც კი [1].
| მახასიათებელი | ტიპური კლინიკური სურათი | ძირითადი დიაგნოსტიკური ნიშანი |
|---|---|---|
| პირველადი წყარო | მწვავე/ქრონიკული შუა ოტიტი ± მასტოიდიტი | ოტოკოსპია + საფეთქლის ძვლის CT |
| ცხელების კლასიკური ტიპი | მაღალი, პიკური ცხელება + კანკალი/შემცივნება | სისხლის კულტურები (ნათესები) ხშირად პოზიტიურია |
| ქალასშიდა წნევის მომატების ნიშნები | თავის ტკივილი, მხედველობის ნერვის დისკოს შეშუპება, CN VI დამბლა | ფუნდოსკოპია + MRV/CTV |
| მეტასტაზური გართულებები | სეპტიური პულმონური ემბოლია, აბსცესები | გულმკერდის CT + სისტემური კვლევა |
| ვიზუალიზაციის "ოქროს სტანდარტი" | ნაკადის არარსებობა სიგმოიდურ/განივ სინუსში | MRV (პრიორიტეტული) ან CTV |
სეფსისი და სისტემური ანთებითი პასუხი
ოტოგენური სიგმოიდური სინუსის თრომბოზი არის სეფსისის პოტენციური მიზეზი – სიცოცხლისთვის საშიში მდგომარეობის, რომელიც ხასიათდება ინფექციაზე ორგანიზმის დისრეგულირებული პასუხით, რაც იწვევს ორგანოთა დისფუნქციას [1]. ისტორიულად, ეს ხშირად აღიწერებოდა სისტემური ანთებითი პასუხის სინდრომის (SIRS) ტერმინებით, რომელიც მოიცავს ისეთ კრიტერიუმებს, როგორიცაა შეცვლილი ტემპერატურა, გულისცემის სიხშირე, სუნთქვის სიხშირე და სისხლის თეთრი უჯრედების რაოდენობა [1]. მიუხედავად იმისა, რომ SIRS კრიტერიუმები გვეხმარება ანთების იდენტიფიცირებაში, სეფსისის თანამედროვე განმარტება ხაზს უსვამს ინფექციას პლუს ორგანოთა დისფუნქციის მტკიცებულებას [5].
ოტოგენური სეფსისი კლასიკურად ვლინდება შემდეგი ნიშნებით [1]:
- მაღალი, მწვერვალისებრი (მერყევი) ცხელება: ტემპერატურის მკვეთრი მატება (მაგ., 40–41°C-მდე), რასაც ხშირად მოჰყვება სწრაფი დაცემა ნორმალურ ან სუბნორმალურ დონემდე, ხშირად თან ახლავს ძლიერი ოფლიანობა. ეს პატერნი შეიძლება განმეორდეს დღეში ერთხელ ან მრავალჯერ.
- შემცივნება/აკანკალება: ტემპერატურის მკვეთრ მატებას ხშირად წინ უძღვის ან ახლავს ინტენსიური მჟრჟოლავი შემცივნება.
- მეტასტაზური ინფექციები: აბსცესების ფორმირება დაშორებულ უბნებში, როგორიცაა ფილტვები (სეპტიური პნევმონია/ემბოლია), სახსრები (სეპტიური ართრიტი), კუნთები ან კანქვეშა ქსოვილი.
ნაკლებად ხშირად, სეფსისი შეიძლება გამოვლინდეს უფრო უწყვეტი ცხელებით დრამატული მწვერვალების ან შემცივნების გარეშე, მაგრამ სეპტიური ორგანოების დაზიანების მტკიცებულებებით (მაგ., ენდოკარდიტი, თირკმლის დაზიანება, ღვიძლის დისფუნქცია, შეცვლილი მენტალური სტატუსი მძიმე სისტემური ინტოქსიკაციის გამო) [1].
კლინიკური სურათი შეიძლება ვარირებდეს [1]:
- ბავშვებში შემცივნება შეიძლება ნაკლებად ხშირი იყოს და ცხელება უფრო მუდმივი.
- მოზრდილებს შეიძლება აღენიშნებოდეთ აგზნება/ეიფორია ან ლეთარგია/აპათია.
- პულსი ჩვეულებრივ სწრაფია (ტაქიკარდია); პერსისტული (მუდმივი) ტაქიკარდია ცხელების გაქრობის შემდეგ ცუდი პროგნოზული ნიშანია.
- გარეგნობა შეიძლება იყოს ფერმკრთალი, ზოგჯერ სიყვითლით ან მონაცრისფრო ელფერით.
სისხლის ანალიზები სეფსისის დროს ჩვეულებრივ აჩვენებს [1]:
- ანემია (შემცირებული ჰემოგლობინი), პოტენციურად სისხლის წითელი უჯრედების (ერითროციტების) ანომალიური ფორმებით.
- ლეიკოციტების მაღალი რაოდენობა (ლეიკოციტოზი) "მარცხნივ გადახრით" (გაზრდილი უმწიფარი ნეიტროფილები), თუმცა მძიმე სეფსისის დროს შეიძლება განვითარდეს ლეიკოპენია. შეიძლება შეინიშნებოდეს ტოქსიკური მარცვლოვნება.
- მნიშვნელოვნად მომატებული ერითროციტების დალექვის სიჩქარე (ედს/ESR) და C-რეაქტიული ცილა (CRP).
- ორგანოთა დისფუნქციის მტკიცებულება (მაგ., მომატებული კრეატინინი, ბილირუბინი, ლაქტატი; შეცვლილი კოაგულაცია).
სისხლის მაჩვენებლებისა და ანთებითი მარკერების ტენდენციების მონიტორინგი მნიშვნელოვანია მკურნალობაზე პასუხის შესაფასებლად [1].
მეტასტაზური გართულებები დამოკიდებულია ლოკალიზაციაზე: ფილტვის აბსცესები შეიძლება გაიხსნას ბრონქებში ან პლევრაში (ემპიემა); სახსრების ინფექციებმა შეიძლება გამოიწვიოს დესტრუქცია და ანკილოზი [1].
კლინიკური სიმპტომები
სიგმოიდური სინუსის თრომბოზის სიმპტომები შეიძლება იყოს ფარული ან დრამატული, ხშირად ფარავს ძირითადი ყურის ინფექციის, სეფსისის ან მომატებული ქალაშიდა წნევის (ICP) სიმპტომებს [1, 2].
ლოკალური ნიშნები (ხშირად სუსტი ან არ არის) [1]:
- ყურის ტკივილი (ოტალგია), ყურიდან გამონადენი (ოტორეა), რაც დაკავშირებულია პირველად ოტიტთან/მასტოიდიტთან.
- ტკივილი, მგრძნობელობა ან შეშუპება დვრილისებრ მორჩზე (ყურის უკან). გრიზინგერის (Griesinger) ნიშანი (შეშუპება/მგრძნობელობა დვრილისებრი ემისარული ვენის არეში) საეჭვოა, მაგრამ იშვიათი და არასპეციფიკურია (ასევე შეიძლება მოხდეს პერისინუსური აბსცესის დროს).
- მგრძნობელობა ან პალპირებადი ჭიმი კისერზე შიგნითა საუღლე ვენის გასწვრივ (მიუთითებს IJV-ზე გავრცელებას) ასევე იშვიათი და არასპეციფიკურია.
მომატებული ქალაშიდა წნევის (ICP) ნიშნები [1, 2]:
- თავის ტკივილი: ხშირად ძლიერი, დიფუზური და მუდმივი.
- გულისრევა და ღებინება.
- პაპილედემა: მხედველობის ნერვის დისკის შეშუპება, რომელიც ჩანს ფუნდოსკოპიური გამოკვლევისას (განვითარებას შეიძლება დრო დასჭირდეს).
- მეექვსე კრანიალური ნერვის (განმზიდველი) პარეზი: იწვევს მხედველობის გაორებას (დიპლოპია), რაც უარესდება დაზიანებული მხარისკენ ყურებისას. ეს მომატებული ICP-ს არალოკალიზებადი ნიშანია.
- შეცვლილი მენტალური სტატუსი: ძილიანობა, დაბნეულობა, ლეთარგია, კომა.
კეროვანი ნევროლოგიური დეფიციტები [1, 2]:
- კრუნჩხვები.
- სისუსტე ან სენსორული დანაკარგი (ჰემიპარეზი/ჰემისენსორული დეფიციტი) ვენური ინფარქტის განვითარების შემთხვევაში.
- სხვა კრანიალური ნერვების პარეზი (მაგ., IX-XII საუღლე ხვრელთან - ვერნეს სინდრომი / Vernet's syndrome) იშვიათია, რაც მიუთითებს თრომბოზის გავრცელებაზე საუღლე ბოლქვში ან პერიფლებიტზე.
სეფსისის ნიშნები (როგორც აღწერილია მე-3 ნაწილში) [1]:
- მაღალი მერყევი ცხელება, შემცივნება, ტაქიკარდია, შეცვლილი მენტალური სტატუსი, მეტასტაზური ინფექციის ნიშნები.
ოტოგენური სეფსისის კლასიკური, მკვეთრი გამოვლინება აშკარა ლოკალიზებადი ნიშნებით ამჟამად ნაკლებად ხშირია ანტიბიოტიკების ფართო გამოყენების გამო, რომლებსაც შეუძლიათ სიმპტომების შენიღბვა ან შერბილება [1]. დიაგნოსტიკა შეიძლება რთული იყოს, განსაკუთრებით თუ ძირითადი ყურის ინფექცია ქრონიკული ან ნაწილობრივ ნამკურნალებია. პაციენტები შეიძლება ძირითადად გამოვლინდნენ თავის ტკივილით, უცნობი წარმოშობის ცხელებით ან არასპეციფიკური ნევროლოგიური გაუარესებით [1].
გარდა ამისა, კლინიკურ სურათში შეიძლება დომინირებდეს ისეთი გართულებები, როგორიცაა ტვინის შეშუპება, ვენური ინფარქტი, მენინგიტი ან თავის ტვინის/ნათხემის აბსცესი [1, 2].
დიაგნოსტიკა
სიგმოიდური სინუსის თრომბოზის დიაგნოსტიკა მოითხოვს ეჭვის მაღალ ინდექსს, განსაკუთრებით ანამნეზში ყურის ინფექციების მქონე პაციენტებში, რომლებსაც აღენიშნებათ თავის ტკივილი, ცხელება ან ნევროლოგიური ცვლილებები [1, 2].
- კლინიკური ანამნეზი და გამოკვლევა: ფოკუსირება ყურის სიმპტომებზე, ცხელების პატერნზე, თავის ტკივილის მახასიათებლებზე, ნევროლოგიურ დეფიციტებზე და სეფსისის ან მომატებული ICP-ს ნიშნებზე [1]. ყურის გულდასმით გამოკვლევა (ოტოსკოპია) აუცილებელია.
- ლაბორატორიული ტესტები:
- სისხლის საერთო ანალიზი (CBC) ლეიკოციტური ფორმულით (ლეიკოციტოზი/მარცხნივ გადახრა?).
- ანთებითი მარკერები (ედს, CRP - ჩვეულებრივ მომატებულია).
- სისხლის კულტურები (ნათესი): კრიტიკულია გამომწვევი ორგანიზმის იდენტიფიცირებისთვის და ანტიბიოტიკოთერაპიის წარმართვისთვის. იდეალურია აღებულ იქნას ანტიბიოტიკების დაწყებამდე, სასურველია ცხელების პიკის დროს [1].
- კოაგულაციური კვლევები (კოაგულოგრამა) (თუ განიხილება ანტიკოაგულაცია ან ეჭვია არაინფექციურ მიზეზებზე).
- ლუმბალური პუნქცია (LP): შეიძლება ჩატარდეს სიფრთხილით ვიზუალიზაციაზე მნიშვნელოვანი მოცულობითი ეფექტის ან მკვეთრად მომატებული ICP-ს გამორიცხვის *შემდეგ* [1]. თზს-ის ანალიზი გვეხმარება მენინგიტის დიაგნოსტირებაში ან გამორიცხვაში (მომატებული ლეიკოციტები, ცილა; დაბალი გლუკოზა; გრამით შეღებვა/კულტურა) [1]. საწყისი წნევის გაზომვა აფასებს ICP-ს [1].
- ნეიროვიზუალიზაცია: აუცილებელია დიაგნოზის დასადასტურებლად[1, 2, 3].
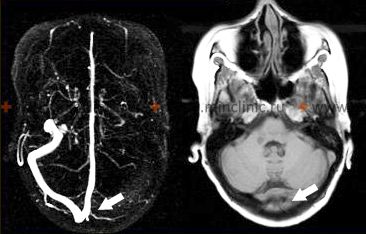
- მრტ მრ-ვენოგრაფიით (MRV): სასურველი სავიზუალიზაციო მეთოდი. მრტ-მ შეიძლება აჩვენოს ასოცირებული მასტოიდიტი, თავის ტვინის აბსცესები ან ვენური ინფარქტები. MRV პირდაპირ აჩვენებს ვენურ სინუსებს, რითაც ვლინდება ნაკადის სიგნალის არარსებობა თრომბირებულ სინუსში. კონტრასტირებულ მრტ/MRV-ს შეუძლია დაეხმაროს კოლტის ვიზუალიზაციაში ("ცარიელი დელტას ნიშანი" პოსტ-კონტრასტულ აქსიალურ გამოსახულებებზე ზედა საგიტალური სინუსის თრომბოზის დროს, მსგავსი ნიშნები შეიძლება აქაც გამოვლინდეს) და სინუსის კედლის კონტრასტირების (თრომბოფლებიტი) შეფასებაში.
- კტ კტ-ვენოგრაფიით (CTV): ალტერნატივაა, განსაკუთრებით თუ მრტ მიუწვდომელია ან უკუნაჩვენებია. კონტრასტირებულმა კტ-მ შეიძლება აჩვენოს ავსების დეფექტი სინუსში ("ცარიელი დელტას ნიშანი"). კტ ასევე შესანიშნავია დვრილისებრი მორჩისა და შუა ყურის ძვლოვანი ანატომიის შესაფასებლად ინფექციის წყაროს მოსაძებნად. უკონტრასტო კტ ნაკლებად მგრძნობიარეა თრომბოზის მიმართ, მაგრამ მნიშვნელოვანია თავდაპირველად სისხლჩაქცევის ან დიდი მოცულობითი დაზიანებების გამოსარიცხად.
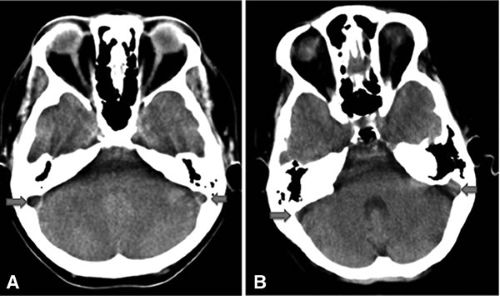
- სიფრთხილეა საჭირო თრომბოზის განსასხვავებლად სინუსის თანდაყოლილი ჰიპოპლაზიის ან ატრეზიისგან, რომელიც შეიძლება მსგავსად გამოიყურებოდეს (ნაკადის არარსებობა) ვენოგრაფიაზე. კტ-ზე სინუსებისთვის ძვლოვანი ღარების შეფასება გვეხმარება მათ გარჩევაში (სურათი A სურათი B-ს წინააღმდეგ ქვემოთ მოცემულ სურათზე).
სიგმოიდური სინუსის თრომბოზის დიფერენციალური დიაგნოსტიკა [1, 2, 3]
| მდგომარეობა | ძირითადი მახასიათებლები / განმასხვავებელი ნიშნები | ტიპური კვლევები / მიგნებები |
|---|---|---|
| სეპტიური სიგმოიდური სინუსის თრომბოზი | ოტიტის/მასტოიდიტის ანამნეზი (ოტოგენური გართულებები). თავის ტკივილი, ცხელება (ხშირად მერყევი/სეპტიური), +/- მომატებული ICP-ს ნიშნები (პაპილედემა, VI კრანიალური ნერვის პარეზი), +/- კეროვანი დეფიციტები/კრუნჩხვები (თუ არის ვენური ინფარქტი/აბსცესი). | მრტ/MRV ან კტ/CTV აჩვენებს თრომბოზს (ავსების დეფექტი/ნაკადის არარსებობა) სიგმოიდურ სინუსში +/- გავრცელება. საფეთქლის ძვლის კტ აჩვენებს წყაროს. სისხლის კულტურები შეიძლება იყოს დადებითი. ანთებითი მარკერები მაღალია. |
| ასეპტიკური ცერებრული ვენური თრომბოზი (CVT) | შეიძლება დააზიანოს ნებისმიერი სინუსი. თავის ტკივილი ხშირია. შესაძლებელია კრუნჩხვები, კეროვანი დეფიციტები, მომატებული ICP. არ არის ინფექციის აშკარა წყარო. რისკ-ფაქტორები (პროთრომბოზული მდგომარეობა, დეჰიდრატაცია, ორსულობა/მშობიარობის შემდგომი პერიოდი, ორალური კონტრაცეპტივები). | მრტ/MRV ან კტ/CTV ადასტურებს თრომბოზს. არ არის ლოკალური ინფექციის წყაროს (მაგ., მასტოიდიტის) მტკიცებულება. გამოკვლევა პროთრომბოზულ მდგომარეობაზე. |
| მენინგიტი (ოტოგენური ან სხვა) | თავის ტკივილი, ცხელება, კისრის რიგიდობა, შეცვლილი მენტალური სტატუსი. შეიძლება იყოს ოტიტი ანამნეზში. სინუსები ჩვეულებრივ გამავალია ვენოგრაფიაზე, თუ არ ახლავს თან თრომბოზი. | LP აჩვენებს თზს-ში მენინგიტის ნიშნებს. მრტ-მ შეიძლება აჩვენოს ლეპტომენინგეალური კონტრასტირება. ვენოგრაფია ნორმალურია (თუ თრომბოზიც არ არის). |
| თავის ტვინის აბსცესი (ოტოგენური) | თავის ტკივილი, კეროვანი დეფიციტები (საფეთქლის წილი ან ნათხემი), +/- ცხელება, კრუნჩხვები. მომატებული ICP-ს ნიშნები. შეიძლება მოხდეს სინუსის თრომბოზით ან მის გარეშე. | მრტ აჩვენებს რგოლისებრად კონტრასტირებად პარენქიმულ დაზიანებას შეზღუდული დიფუზიით. კტ ნაკლებად მგრძნობიარეა. ვენოგრაფია შეიძლება იყოს ნორმალური ან აჩვენოს თანმხლები თრომბოზი. |
| ეპიდურული აბსცესი / სუბდურული ემპიემა (ოტოგენური) | ეპიდურული: ხშირად სუსტი თავის ტკივილი/ცხელება. სუბდურული: სწრაფი გაუარესება, მაღალი ცხელება, მენინგიზმი, კეროვანი დეფიციტები, კრუნჩხვები. | მრტ/კტ კონტრასტით აჩვენებს ეპიდურულ (ოსპისებრ) ან სუბდურულ (ნამგლისებრ) დაგროვებას დურალური/მენინგეალური კონტრასტირებით. ჩირქი ზღუდავს დიფუზიას (DWI). ვენოგრაფია შეიძლება იყოს ნორმალური ან აჩვენოს თანმხლები თრომბოზი. |
| ოტიტური ჰიდროცეფალია / მეორადი IIH | მომატებული ICP-ს სიმპტომები (თავის ტკივილი, პაპილედემა, CN VI პარეზი) ოტიტის/მასტოიდიტის ფონზე. ნორმალური/მცირე პარკუჭები. ხშირად ასოცირდება სინუსის თრომბოზთან. | თავის ტვინის მრტ გამორიცხავს მოცულობით წარმონაქმნს/ჰიდროცეფალიას. MRV ხშირად აჩვენებს სინუსის თრომბოზს. LP აჩვენებს მომატებულ საწყის წნევას, თზს-ის ნორმალურ შემადგენლობას. |
| მწვავე მასტოიდიტი (გაურთულებელი) | ტკივილი ყურის უკან, შეშუპება, ერითემა; გამოწეული ნიჟარა. ცხელება, ოტორეა. არ არის ნევროლოგიური ნიშნები ან მომატებული ICP-ს ნიშნები. | საფეთქლის ძვლის კტ აჩვენებს მასტოიდის დაბურვას +/- ძვლის დესტრუქციას. თავის ტვინის ნორმალური ვიზუალიზაცია/ვენოგრაფია. |
დიფერენციალური დიაგნოზი მოიცავს თავის ტკივილისა და ცხელების სხვა მიზეზებს (მაგ., მენინგიტი, თავის ტვინის აბსცესი სინუსის თრომბოზთან კავშირის გარეშე), მომატებული ICP-ს სხვა მიზეზებს (მაგ., სიმსივნე, იდიოპათიური ინტრაკრანიალური ჰიპერტენზია), მალარიას, მუცლის ტიფს, პნევმონიას ან ტუბერკულოზს, თუ სისტემური სიმპტომები დომინირებს და ოტოგენური წყარო არ არის აშკარა [1].
მკურნალობის სტრატეგიები
სიგმოიდური სინუსის ჩირქოვანი თრომბოზის მკურნალობა მოითხოვს მულტიდისციპლინურ მიდგომას ნევროლოგების, ნეიროქირურგების, ოტოლარინგოლოგების (ყელ-ყურ-ცხვირის ექიმების) და ინფექციონისტების მონაწილეობით [1, 2].
ძირითადი კომპონენტები [1, 2]:
- ანტიბიოტიკები: მაღალი დოზის, ფართო სპექტრის ინტრავენური (IV) ანტიბიოტიკების დაუყოვნებლივი დანიშვნა აუცილებელია. თავდაპირველი არჩევანი უნდა მოიცავდეს გავრცელებულ ოტოგენურ პათოგენებს (გრამ-დადებითი, გრამ-უარყოფითი, ანაერობები). შემდეგ თერაპია მორგებული უნდა იყოს კულტურის (ნათესის) შედეგებსა (სისხლი ან ქირურგიული ნიმუშები) და მგრძნობელობაზე. ხანგრძლივობა ჩვეულებრივ გახანგრძლივებულია (მაგ., 4-6 კვირა ან მეტი), რაც იმართება კლინიკური და რადიოლოგიური პასუხის მიხედვით.
- წყაროს კონტროლი: ძირითადი ინფექციის წყაროს ქირურგიული მართვა კრიტიკულია. ეს ჩვეულებრივ მოიცავს მასტოიდექტომიას (მარტივი ან რადიკალური, დაავადების გავრცელების მიხედვით) შუა ყურიდან და დვრილისებრი მორჩის ჰაეროვანი უჯრედებიდან ინფექციის სადრენაჟოდ. ოპერაციის დროს, ჩვეულებრივ, ხდება სიგმოიდური სინუსის კედლის ექსპოზიცია (გაშიშვლება). თუ არსებობს ჩირქი ან გრანულაციური ქსოვილი (პერისინუსური აბსცესი/თრომბოფლებიტი), ხორციელდება დრენირება. სინუსოტომია (სინუსის გახსნა) და თრომბექტომია (კოლტის ამოღება) წარსულში უფრო რუტინულად ტარდებოდა, მაგრამ ახლა ნაკლებად ხშირია და რეზერვირებულია კონკრეტული სიტუაციებისთვის, როგორიცაა მედიკამენტური მართვის წარუმატებლობა ან ასოცირებული აბსცესის ფორმირება.
- ანტიკოაგულაცია: ანტიკოაგულაციის (მაგ., ჰეპარინი, რასაც მოჰყვება ვარფარინი ან DOAC-ები) როლი სეპტიური CVST-ს დროს კამათის საგანია და გადაწყვეტილება მიიღება ინდივიდუალურად თითოეულ შემთხვევაში [2, 6].
- არგუმენტები მომხრე: შეიძლება თავიდან აიცილოს თრომბის გავრცელება, ხელი შეუწყოს რეკანალიზაციას და პოტენციურად შეამციროს ვენური ინფარქტის ან ფილტვის ემბოლიის რისკი (თუ თრომბი ვრცელდება ქვემოთ IJV-ში).
- არგუმენტები წინააღმდეგ: ვენური ინფარქტების ჰემორაგიული ტრანსფორმაციის რისკი, სისხლდენის პოტენციალი ინფიცირებულ უბნებში ან ქირურგიულ ადგილებში, თეორიული შეშფოთება ინფექციის დისემინაციის შესახებ (თუმცა მტკიცებულებები შეზღუდულია).
- მიმდინარე პრაქტიკა: ხშირად განიხილება, განსაკუთრებით თუ არის თრომბის მნიშვნელოვანი მასა, გავრცელების მტკიცებულება, ნევროლოგიური გაუარესება მიწერილი თრომბოზზე (და არა ინფექციაზე/ICP-ზე), ან თრომბოზის თანმხლები რისკ-ფაქტორები. ის ძირითადად *აცილებულია*, თუ არის მნიშვნელოვანი თანმხლები ქალაშიდა სისხლჩაქცევა ან არაკონტროლირებადი ინფექცია/აბსცესი, რომელიც მოითხოვს გარდაუვალ დრენირებას. გამოყენების შემთხვევაში აუცილებელია ფრთხილი მონიტორინგი (პროთრომბინის დრო/INR ვარფარინისთვის, anti-Xa დონეები ზოგიერთი DOAC-ისთვის/ჰეპარინისთვის).
- მხარდამჭერი ზრუნვა: სეფსისის მართვა (სითხეებით რეანიმაცია, ვაზოპრესორები საჭიროების შემთხვევაში), მომატებული ICP-ს მართვა (თავის აწევა, ოსმოსური აგენტები, როგორიცაა მანიტოლი/ჰიპერტონიული ხსნარი, პოტენციურად თზს-ის დრენირება EVD/LP-ს საშუალებით, თუ უსაფრთხოა), კრუნჩხვის პროფილაქტიკა/მკურნალობა კრუნჩხვების განვითარების შემთხვევაში.
ნევროლოგიური სტატუსის, სასიცოცხლო ნიშნებისა და ანთებითი მარკერების მჭიდრო მონიტორინგი აუცილებელია [1]. განმეორებითი ვიზუალიზაცია (მრტ/MRV ან კტ/CTV) შეიძლება ჩატარდეს თრომბის ევოლუციისა და მკურნალობაზე პასუხის შესაფასებლად [1, 3].
დროული დიაგნოსტიკითა და სათანადო მკურნალობით, რომელიც აერთიანებს ანტიბიოტიკებს, ხშირად წყაროს საკონტროლო ქირურგიას და პოტენციურად ანტიკოაგულაციას, პროგნოზი მნიშვნელოვნად გაუმჯობესდა პრე-ანტიბიოტიკურ ერასთან შედარებით, თუმცა სიკვდილიანობა და გრძელვადიანი ნევროლოგიური შედეგები კვლავ შეიძლება განვითარდეს, განსაკუთრებით თუ დიაგნოზი დაგვიანებულია ან ვითარდება გართულებები, როგორიცაა დიდი ვენური ინფარქტები ან არაკონტროლირებადი სეფსისი [1, 2].
ლიტერატურა
- Ropper AH, Samuels MA, Klein JP, Prasad S. Adams and Victor's Principles of Neurology. 11th ed. McGraw Hill; 2019. Chapter 34: Cerebrovascular Diseases (Section on Cerebral Venous Thrombosis).
- Ferro JM, Bousser MG, Canhão P, et al; ISCVT Investigators. European Stroke Organization guideline for the diagnosis and treatment of cerebral venous thrombosis - endorsed by the European Academy of Neurology. Eur J Neurol. 2017 Oct;24(10):1203-1213.
- Saposnik G, Barinagarrementeria F, Brown RD Jr, et al; American Heart Association Stroke Council and the Council on Epidemiology and Prevention. Diagnosis and management of cerebral venous thrombosis: a statement for healthcare professionals from the American Heart Association/American Stroke Association. Stroke. 2011 Apr;42(4):1158-92.
- Blumenfeld H. Neuroanatomy through Clinical Cases. 2nd ed. Sinauer Associates; 2010. Chapter 4: Blood Supply, Meninges, and Venous Drainage.
- Singer M, Deutschman CS, Seymour CW, et al. The Third International Consensus Definitions for Sepsis and Septic Shock (Sepsis-3). JAMA. 2016 Feb 23;315(8):801-10.
- Coutinho JM, Zuurbier SM, Stam J. Declining mortality in cerebral venous thrombosis: a systematic review. Stroke. 2014 Mar;45(3):e48-51. (Discusses outcomes and potentially anticoagulation).
- Osborn AG, Hedlund GL, Salzman KL. Osborn's Brain: Imaging, Pathology, and Anatomy. 2nd ed. Elsevier; 2017. Section on Venous Thrombosis and Infarction.
იხილეთ აგრეთვე
- სიგმოიდური სინუსის ჩირქოვანი თრომბოფლებიტი თრომბოზით
- სპონტანური ინტრაკრანიალური (სუბარაქნოიდული) და ინტრაცერებრული სისხლჩაქცევა:
- გიგანტური ინტრაკრანიალური ანევრიზმები
- თავის ტვინის არტერიოვენოზური მალფორმაციები
- ინტრაცერებრული სისხლჩაქცევის სხვა მიზეზები
- კომუნიკაციური ჰიდროცეფალია ინტრაცერებრული სისხლჩაქცევის შემდეგ გამსკდარი ანევრიზმით
- ლობარული ინტრაცერებრული სისხლჩაქცევა
- მიკოზური ინტრაკრანიალური ანევრიზმები
- საკულარული ანევრიზმა და სუბარაქნოიდული სისხლჩაქცევა
- ცერებრალური არტერიების ანთებითი დაავადებები (ცერებრალური არტერიიტი)
- ცერებრალური არტერიის ანევრიზმის განმეორებითი გასკდომა
- ცერებრალური ვაზოსპაზმი
- ჰიპერტენზიული ინტრაცერებრული სისხლჩაქცევა
- თავის ტვინის იშემიური დაავადება:
- ათეროსკლეროზული თრომბოზი
- ვერტებრობაზილარული და ტვინის უკანა არტერიების ათეროთრომბოზული ოკლუზია
- ძირითადი არტერიის ათეროთრომბოზული ოკლუზია
- იშემიური ინსულტის (ცერებრალური ინფარქტის) სხვა მიზეზები
- კაროტიდული ბიფურკაციის უსიმპტომო სტენოზი შუილით
- მცირე სისხლძარღვების ინსულტი (ლაკუნური ინფარქტი)
- ტვინის უკანა არტერიის ათეროთრომბოზული ოკლუზია
- ცერებრალური ემბოლია
- შიდა საძილე არტერიის ათეროთრომბოზული ოკლუზია
- ხერხემლისა და უკანა ქვედა ნათხემის არტერიების (PICA) ათეროთრომბოზული ოკლუზია
- იშემიური ინსულტი, ტრანზიტული იშემიური შეტევა (TIA), თავის ტვინის იშემია
- ვერტებრობაზილარული უკმარისობა (VBI) თავბრუსხვევის სიმპტომით
- ცერებროვასკულური დაავადებები - იშემიური ინსულტი, ტრანზიტული იშემიური შეტევა (TIA):