მცირე სისხლძარღვების ინსულტი (ლაკუნური ინფარქტი)
- მცირე სისხლძარღვების ინსულტის (ლაკუნური ინფარქტი) მიმოხილვა
- მცირე სისხლძარღვების ინსულტის (ლაკუნური ინფარქტი) გამომწვევი მიზეზები
- მცირე სისხლძარღვების ინსულტის (ლაკუნური ინფარქტი) კლინიკური სიმპტომები
- მცირე სისხლძარღვების ინსულტის (ლაკუნური ინფარქტი) დიაგნოსტიკა
- მცირე სისხლძარღვების ინსულტის (ლაკუნური ინფარქტი) მკურნალობა
მცირე სისხლძარღვების ინსულტის (ლაკუნური ინფარქტი) მიმოხილვა
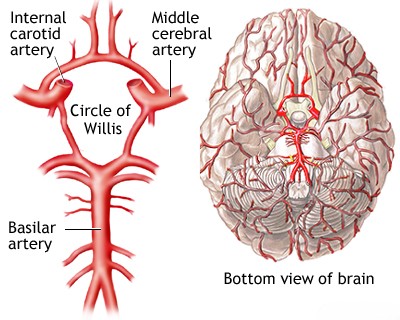
ტერმინი "ლაკუნური ინფარქტი" (ან ლაკუნური ინსულტი) აღნიშნავს იშემიური ინსულტის ტიპს, რომელიც გამოწვეულია ტვინის სიღრმეში მდებარე ერთადერთი, მცირე ზომის გამჭოლი არტერიის ოკლუზიით [1, 2]. ეს ოკლუზიები, როგორც წესი, განპირობებულია მცირე სისხლძარღვების სპეციფიკური დაავადებებით, პირველ რიგში ლიპოჰიალინოზით (დეგენერაციული პროცესი, რომელიც აზიანებს მცირე არტერიებსა და არტერიოლებს და მჭიდროდ არის დაკავშირებული ქრონიკულ ჰიპერტენზიასთან) ან მიკროათერომით (ათეროსკლეროზი თავად მცირე გამჭოლი არტერიის შიგნით) [1, 2, 3]. ეს გამჭოლი არტერიები წარმოიქმნება უფრო დიდი სისხლძარღვებიდან, როგორიცაა ვილისის წრის შემადგენელი არტერიები, შუა ტვინის არტერიის (MCA) მთავარი ღეროები და ხერხემლისა და ძირითადი არტერიები, რომლებიც კვებავენ ღრმა რუხი ნივთიერების სტრუქტურებს (როგორიცაა თალამუსი, ბაზალური განგლიები), ხიდს და შიგნითა კაფსულას [1, 4].
მცირე სისხლძარღვების ინსულტის (ლაკუნური ინფარქტი) გამომწვევი მიზეზები
შუა ტვინის არტერიის (MCA) მთავარი ღეროები, არტერიები, რომლებიც ქმნიან ვილისის წრეს (მათ შორის წინა ტვინის არტერიების A1 სეგმენტები, წინა და უკანა შემაერთებელი არტერიები და უკანა ტვინის არტერიების P1 სეგმენტები), აგრეთვე ხერხემლისა და ძირითადი არტერიები, ყველა წარმოქმნის მცირე გამჭოლ ტოტებს [1, 4]. ამ არტერიოლებს ტიპიურად აქვთ 100-დან 400 მიკრომეტრამდე (მკმ) დიამეტრი და ხვრეტენ ღრმა რუხი ნივთიერების სტრუქტურებს (ბაზალური განგლიები, თალამუსი), შიგნითა კაფსულას, სხივოსან გვირგვინს (corona radiata) და ტვინის ღეროს (ხიდი) [1, 2]. ამ მცირე გამჭოლი არტერიებიდან ერთ-ერთის ოკლუზია იწვევს ლაკუნურ ინფარქტს [1, 2]. ეს ოკლუზია, როგორც წესი, გამოწვეულია მცირე სისხლძარღვების დაავადების სპეციფიკური ფორმებით: ან ლიპოჰიალინოზით (დეგენერაციული პროცესი, რომელიც ხასიათდება სისხლძარღვის კედლის ჰიალინური გასქელებით, მჭიდროდ არის დაკავშირებული ქრონიკულ ჰიპერტენზიასთან და ტიპიურად აზიანებს სისხლძარღვის სეგმენტს მისი საწყისიდან მოშორებით) ან მიკროათერომით (ათეროსკლეროზი, რომელიც ვითარდება თავად გამჭოლი არტერიის საწყისთან ან მის პროქსიმალურ ნაწილში) [1, 2, 3]. თრომბოზი, რომელიც წარმოიქმნება სისხლძარღვის ამ ძირითადი პათოლოგიების გამო, იწვევს მცირე ინფარქტებს, რომლებიც ზოგადად განისაზღვრება, როგორც 15 მმ-ზე ან 20 მმ-ზე ნაკლები დიამეტრის მქონე, და რომლებსაც ხშირად ლაკუნებს უწოდებენ (ლათინური სიტყვიდან, რაც ნიშნავს "ტბას" ან "ნაპრალს") [1, 5]. ბევრი მათგანი კიდევ უფრო მცირეა, ზომით მხოლოდ 3-4 მმ [1]. ქრონიკული არტერიული ჰიპერტენზია არის ყველაზე მნიშვნელოვანი მოდიფიცირებადი რისკ-ფაქტორი ამ მცირე სისხლძარღვების პათოლოგიებისა და შემდგომი ლაკუნური ინფარქტების განვითარებისთვის [1, 2]. ლაკუნური ინფარქტები შეადგენს ყველა იშემიური ინსულტის დაახლოებით 15-25%-ს [1, 2].
მცირე სისხლძარღვების ინსულტის (ლაკუნური ინფარქტი) კლინიკური სიმპტომები
ნევროლოგიური დეფიციტების სპეციფიკურ კლინიკურ პატერნებს, რომლებიც გამოწვეულია ლაკუნური ინფარქტებით, ეწოდება ლაკუნური სინდრომები[1, 2]. ამ სიმპტომების დაწყებას ზოგჯერ შეიძლება წინ უძღოდეს დაკავშირებული ლაკუნური ტრანზიტული იშემიური შეტევები (TIAs) [1]. ეს TIA-ები შეიძლება მოხდეს მრავალჯერ, ხშირად თითოეული გრძელდება მხოლოდ რამდენიმე წუთი, მუდმივი დეფიციტის განვითარებამდე [1].
ლაკუნური ინსულტის ნევროლოგიური დეფიციტი შეიძლება განვითარდეს საათებიდან დღეებამდე (ზოგჯერ უწოდებენ "მბორძიკე ლაკუნებს") ან გამოჩნდეს მოულოდნელად და მაქსიმალურად დაწყებისთანავე [1, 2]. მწვავე ფაზის შემდეგ, პაციენტის მდგომარეობა ტიპიურად სტაბილურდება და თანდათანობითი გაუმჯობესება ხშირად ხდება კვირების ან თვეების განმავლობაში [1]. მიუხედავად იმისა, რომ ბევრი პაციენტი კარგად გამოჯანმრთელდება, ზოგიერთს რჩება მუდმივი ინვალიდობა [1]. გამოჯანმრთელების ხარისხი შეიძლება მერყეობდეს სრული რეზოლუციიდან მინიმალურ ან მნიშვნელოვან ნარჩენ ნევროლოგიურ დეფიციტებამდე [1].
აღწერილია მრავალი კლინიკური სინდრომი, რომელიც მიეწერება ლაკუნურ ინფარქტებს, თუმცა ზოგიერთი უფრო მკაფიოდ არის განსაზღვრული და საყოველთაოდ აღიარებული, ვიდრე სხვები [1, 2]. ყველაზე ხშირი და კარგად დადგენილი ლაკუნური სინდრომები მოიცავს [1, 2]:
- წმინდა მოტორული ინსულტი (ან წმინდა მოტორული ჰემიპარეზი): ხასიათდება კონტრალატერალური სისუსტით, რომელიც შედარებით თანაბრად აზიანებს სახეს, მკლავს და ფეხს, სენსორული დაკარგვის, მხედველობის ველის დეფიციტების, აფაზიის ან უგულებელყოფის გარეშე. ის ტიპიურად გამოწვეულია ინფარქტით შიგნითა კაფსულის უკანა ფეხში ან ხიდის ფუძეში.
- წმინდა სენსორული ინსულტი: ვლინდება როგორც მუდმივი ან გარდამავალი დაბუჟება, ჩხვლეტა, ტკივილი, წვა ან სხვა უსიამოვნო შეგრძნებები სხეულის ერთ მხარეს (სახე, მკლავი, ფეხი), მოტორული სისუსტის ან სხვა დეფიციტების გარეშე. ჩვეულებრივ გამოწვეულია ინფარქტით თალამუსის ვენტრალურ პოსტეროლატერალურ (VPL) ბირთვში.
- ატაქსიური ჰემიპარეზი: კონტრალატერალური სისუსტის (ხშირად უფრო გამოხატული ფეხში) და იფსილატერალური კიდურის ატაქსიის (კოორდინაციის დარღვევა) კომბინაცია, რომელიც არაპროპორციულია სისუსტესთან. ჩვეულებრივ წარმოიქმნება ინფარქტით ხიდის ფუძეში, შიგნითა კაფსულის უკანა ფეხში ან სხივოსან გვირგვინში.
- დიზართრია-მოუქნელი ხელის სინდრომი: ხასიათდება სახის სისუსტით, მძიმე დიზართრიით (ბუნდოვანი მეტყველება), დისფაგიით (ყლაპვის გაძნელება) და კონტრალატერალური ხელის მოუქნელობით/სინელით. ტიპიურად გამოწვეულია ინფარქტით ხიდის ფუძეში ან შიგნითა კაფსულის მუხლში.
- სენსორმოტორული ინსულტი: აერთიანებს კონტრალატერალურ მოტორულ სისუსტეს და სენსორულ დანაკარგს (ჰემიანესთეზია). ხშირად წარმოიქმნება ინფარქტებით, რომლებიც მოიცავს როგორც თალამუსს, ასევე მიმდებარე შიგნითა კაფსულის უკანა ფეხს.
დროთა განმავლობაში დაგროვილმა მრავლობითმა, ხშირად ორმხრივმა ლაკუნურმა ინფარქტებმა, განსაკუთრებით ცუდად კონტროლირებადი ქრონიკული ჰიპერტენზიის კონტექსტში, შეიძლება გამოიწვიოს პროგრესირებადი ნევროლოგიური გაუარესება [1, 6]. ეს შეიძლება გამოვლინდეს როგორც სისხლძარღვოვანი კოგნიტური დაქვეითება ან სისხლძარღვოვანი დემენცია, სიარულის დარღვევა (marche à petits pas), პარკინსონიზმი, ემოციური ლაბილობა (ფსევდობულბარული აფექტი), აპათია, აბულია და შარდის შეუკავებლობა [1, 6]. მიუხედავად იმისა, რომ ეფექტურმა ანტიჰიპერტენზიულმა მკურნალობამ სავარაუდოდ შეამცირა ყველაზე მძიმე კლასიკური "ფსევდობულბარული დამბლის" პრეზენტაციების სიხშირე, მცირე სისხლძარღვების დაავადებით გამოწვეული კოგნიტური და მოტორული დეფიციტები კვლავ ხშირია [1].
სხვა ნევროლოგიური სინდრომები შეიძლება წარმოიშვას ტვინის ღეროში გამჭოლი არტერიების ან მცირე ტოტების ოკლუზიის შედეგად, თუმცა ყველა მათგანი არ ჯდება კლასიკური ლაკუნური სინდრომების მკაცრ განმარტებაში [1]. მცირე სისხლძარღვების ოკლუზიებთან პოტენციურად დაკავშირებული მაგალითები მოიცავს:
- მცირე ინფარქტებით გამოწვეული ტვინის ღეროს სპეციფიკური სინდრომები, როგორიცაა იზოლირებული კრანიალური ნერვის დამბლა ან სპეციფიკური კომბინაციები, როგორიცაა ატაქსია იფსილატერალური ფეხის სისუსტით (ხიდის ინფარქტებიდან).
- გარკვეული სინდრომები, რომლებიც დაკავშირებულია უკანა ტვინის არტერიიდან (PCA) გამჭოლი ტოტების ოკლუზიასთან, მათ შორის სხვადასხვა თალამური სინდრომები წმინდა სენსორული დანაკარგის მიღმა.
- სინდრომები ძირითადი არტერიის გამჭოლი ტოტების ოკლუზიიდან, რომლებიც პოტენციურად იწვევენ იზოლირებულ მოტორულ ან სენსორულ დეფიციტებს, ან სპეციფიკურ ჯვარედინ დეფიციტებს (მაგ., ჰემიპარეზი კონტრალატერალური განმზიდველი ნერვის დამბლით).
- ლატერალური მედულარული სინდრომი (ვალენბერგის სინდრომი): მიუხედავად იმისა, რომ გამოწვეულია ტოტის ოკლუზიით, რომელიც კვებავს ლატერალურ მოგრძო ტვინს (ჩვეულებრივ PICA-დან ან ხერხემლის არტერიიდან), ეს ტიპიურად მოიცავს უფრო დიდ ტერიტორიას, ვიდრე ერთი ლაკუნა და ვლინდება სიმპტომების დამახასიათებელი თანავარსკვლავედით (ვერტიგო, ნისტაგმი, იფსილატერალური ატაქსია, ჰორნერის სინდრომი, ტკივილის/ტემპერატურის შეგრძნების დაკარგვა იფსილატერალურ სახეზე და კონტრალატერალურ სხეულზე, დისფაგია, ხმის ჩახლეჩა). ის ზოგადად არ კლასიფიცირდება როგორც ლაკუნური სინდრომი.
- მედიალური მედულარული სინდრომი: გამოწვეულია ხერხემლის ან წინა სპინალური არტერიიდან გამჭოლი ტოტების ოკლუზიით, რაც იწვევს კონტრალატერალურ ჰემიპარეზს (ხშირად თავდაპირველად ზოგავს სახეს) და პროპრიოცეფციის/ვიბრაციის დაკარგვას, იფსილატერალური ენის სისუსტესთან ერთად. ზოგჯერ შეიძლება გამოწვეული იყოს მცირე სისხლძარღვის ოკლუზიით.
| ლაკუნური სინდრომი | კლასიკური მახასიათებლები | ტიპური ლოკალიზაცია |
|---|---|---|
| წმინდა მოტორული ჰემიპარეზი | სახის/ხელის/ფეხის სისუსტე (თანაბარი), სენსორული დეფიციტის გარეშე, კორტიკალური ნიშნების გარეშე | შიგნითა კაფსულის უკანა ფეხი ან ხიდის ფუძე (basis pontis) |
| წმინდა სენსორული ინსულტი | კონტრალატერალური დაბუჟება/ჩხვლეტა/ტკივილი, სისუსტის გარეშე | თალამუსის ვენტრალური პოსტეროლატერალური ბირთვი (VPL) |
| ატაქსიური ჰემიპარეზი | სისუსტე (ფეხი > ხელი) + იფსილატერალური ატაქსია/მოუქნელობა | ხიდის ფუძე, შიგნითა კაფსულის უკანა ფეხი, სხივოსანი გვირგვინი (corona radiata) |
| დიზართრია-მოუქნელი ხელის სინდრომი | მძიმე დიზართრია, დისფაგია, კონტრალატერალური ხელის მოუქნელობა/შენელება | ხიდის ფუძე ან შიგნითა კაფსულის მუხლი (genu) |
| სენსომოტორული ინსულტი | კონტრალატერალური სისუსტე + სენსორული დეფიციტი | თალამუსი + მიმდებარე შიგნითა კაფსულის უკანა ფეხი |
მცირე სისხლძარღვების ინსულტის (ლაკუნური ინფარქტი) დიაგნოსტიკა
თავის ტვინის კომპიუტერული ტომოგრაფიის (კტ) სკანირებას აქვს შეზღუდული მგრძნობელობა ლაკუნური ინფარქტების გამოსავლენად, განსაკუთრებით მწვავე ფაზაში ან როდესაც ისინი ძალიან მცირეა [1, 5]. ქრონიკული ლაკუნები შეიძლება გამოჩნდეს როგორც მცირე, კარგად განსაზღვრული ჰიპოატენუაციური (მუქი) დაზიანებები [5]. მაგნიტურ-რეზონანსული ტომოგრაფია (მრტ) მნიშვნელოვნად უფრო მგრძნობიარეა ვიდრე კტ როგორც მწვავე, ასევე ქრონიკული ლაკუნური ინფარქტების იდენტიფიცირებისთვის სუპრატენტორიულ და ინფრატენტორიულ ლოკაციებზე [1, 5]. სპეციფიკური მიმდევრობები, როგორიცაა დიფუზიურ-აწონილი ვიზუალიზაცია (DWI), გადამწყვეტია მწვავე ლაკუნების გამოსავლენად, ხოლო FLAIR და T2-აწონილი გამოსახულებები შესანიშნავია ქრონიკული ლაკუნების ვიზუალიზაციისთვის და მცირე სისხლძარღვების დაავადების საერთო ტვირთის შესაფასებლად [5].
მრტ ნათლად აჩვენებს ლაკუნური ინფარქტების დამახასიათებელ მდებარეობებს ღრმა რუხი ნივთიერების სტრუქტურებში (მაგ., ბაზალური განგლიები, თალამუსი), შიგნითა კაფსულაში, სხივოსან გვირგვინსა და ტვინის ღეროში (ხიდი), ისე რომ არ აზიანებს ცერებრალურ ქერქს [1, 5]. კრიტიკულად მნიშვნელოვანია, რომ მრტ-ს ასევე შეუძლია აღმოაჩინოს მცირე ინფარქტები, რომლებიც მოიცავს ცერებრალურ ქერქს ან ზედაპირულად მდებარეობს სუბკორტიკალურ თეთრ ნივთიერებაში უშუალოდ ქერქის მიმდებარედ [1]. ასეთი ინფარქტები, თუნდაც მცირე, ტიპიურად გამოწვეულია ემბოლიით (გულიდან, აორტიდან ან დიდი არტერიებიდან) და არა ერთი მცირე გამჭოლი არტერიის შინაგანი ოკლუზიით (ლიპოჰიალინოზის ან მიკროათერომის გამო), რაც განსაზღვრავს ლაკუნურ ინფარქტს [1, 2]. ამრიგად, ვიზუალიზაციაზე კორტიკალური ჩართულობის არსებობა ფაქტობრივად გამორიცხავს ლაკუნური ინფარქტის დიაგნოზს და მიუთითებს ემბოლიურ ეტიოლოგიაზე [1].
ლაკუნური ინსულტის სინდრომების დიფერენციალური დიაგნოზი [1, 7]
| მდგომარეობა | ძირითადი მახასიათებლები / განმასხვავებელი ნიშნები | ტიპიური კვლევები / აღმოჩენები |
|---|---|---|
| ლაკუნური ინფარქტი | კლასიკური ლაკუნური სინდრომი (წმინდა მოტორული, წმინდა სენსორული, ატაქსიური ჰემიპარეზი, დიზართრია-მოუქნელი ხელი, სენსორმოტორული). დეფიციტები ჩვეულებრივ მოიცავს სახეს/მკლავს/ფეხს. არ არის კორტიკალური ნიშნები (აფაზია, უგულებელყოფა, მხედველობის ველის შეზღუდვა). ხშირად ჰიპერტენზიულია. | მრტ აჩვენებს მცირე (<1.5-2.0 სმ) ინფარქტს ტიპიურ ღრმა ლოკაციაზე (ბაზალური განგლიები, თალამუსი, ხიდი, შიგნითა კაფსულა, ღრმა თეთრი ნივთიერება), რომელიც ზოგავს ქერქს. კტ ხშირად უარყოფითია მწვავედ. |
| მცირე კორტიკალური/სუბკორტიკალური ემბოლიური ინსულტი | შეიძლება გამოვლინდეს მსგავსი კეროვანი დეფიციტებით თავდაპირველად, მაგრამ ხშირად ასოცირდება კორტიკალურ ნიშნებთან (მაგ., მსუბუქი აფაზია, უგულებელყოფა, მხედველობის ველის დარღვევა) თუნდაც დახვეწილი. ვიზუალიზაციაზე ჩვეულებრივ უფრო დიდი ტერიტორიაა ჩართული. ემბოლიის წყარო ხშირად იდენტიფიცირებადია (გულის, დიდი არტერიის). | მრტ (DWI) აჩვენებს მწვავე ინფარქტს, რომელიც მოიცავს ქერქს ან ზედაპირულ სუბკორტიკალურ თეთრ ნივთიერებას, პოტენციურად უფრო დიდი ვიდრე ლაკუნის განმარტება. გამოკვლევა ავლენს ემბოლიურ წყაროს. |
| მცირე ინტრაცერებრული სისხლჩაქცევა (ICH) | უეცრად დაწყებული კეროვანი დეფიციტი, შეიძლება ჰქონდეს თავის ტკივილი. შეიძლება მოხდეს ლაკუნების მსგავს ღრმა ლოკაციებზე (განსაკუთრებით ჰიპერტენზიული ICH). | თავის არაკონტრასტული კტ აჩვენებს სისხლჩაქცევას. მრტ ადასტურებს ლოკაციას/ზომას. |
| ტვინის სიმსივნე | შეიძლება ზოგჯერ გამოვლინდეს მწვავედ (მაგ., სისხლჩაქცევის/კრუნჩხვის გამო), მაგრამ ხშირად უფრო პროგრესირებადი სიმპტომებია. თავის ტკივილი ხშირია. დეფიციტები შეიძლება არ შეესაბამებოდეს კლასიკურ ლაკუნურ სინდრომს. | მრტ კონტრასტით აჩვენებს მასის დაზიანებას. |
| ტვინის აბსცესი | ჩვეულებრივ ქვემწვავე დაწყება. კეროვანი დეფიციტები, თავის ტკივილი, ცხელება, კრუნჩხვები. ინფექციის წყაროს ისტორია. | მრტ აჩვენებს რგოლისებრად კონტრასტირებად დაზიანებას, შეზღუდულ დიფუზიას. ანთებითი მარკერები მომატებულია. |
| გაფანტული სკლეროზის (MS) ბალთა | მწვავე/ქვემწვავე დაწყების კეროვანი დეფიციტი (სენსორული, მოტორული, ატაქსია). შეიძლება მოხდეს ლაკუნების მიმბაძველ ლოკაციებზე (ხიდი, შიგნითა კაფსულა). ხშირად ახალგაზრდა პაციენტები, შეიძლება ჰქონდეთ წინა ეპიზოდები ან სხვა ნევროლოგიური სიმპტომები. | მრტ აჩვენებს დამახასიათებელ მადემიელინიზებელ დაზიანებ(ებ)ს (T2/FLAIR ჰიპერინტენსიური, +/- კონტრასტირება), ხშირად პერივენტრიკულური, იუქსტაკორტიკალური, ინფრატენტორიული ან ზურგის ტვინის ჩართულობა. |
| შაკიკის აურა | გარდამავალი კეროვანი ნევროლოგიური სიმპტომები (სენსორული, მოტორული). ტიპიურად ვრცელდება თანდათანობით, რასაც მოჰყვება თავის ტკივილი. სრული აღდგენა. შაკიკის ისტორია. | კლინიკური დიაგნოზი. ვიზუალიზაცია ჩვეულებრივ ნორმალურია. |
| ჰიპოგლიკემია | შეუძლია მიბაძოს ინსულტს კეროვანი დეფიციტებით. | სისხლში გლუკოზის დაბალი დონე. გადის გლუკოზის მიღებისას. |
| კრუნჩხვა ტოდის დამბლით | გარდამავალი კრუნჩხვის შემდგომი კეროვანი სისუსტე. | ისტორია. ეგგ. გარდამავალი. |
ლაკუნებისთვის ტიპიური ზომის განმარტებაზე დიდი ინსულტები (ზოგადად >1.5 სმ ან 2 სმ დიამეტრით), მაშინაც კი, თუ ისინი კლინიკურად ვლინდება კლასიკური ლაკუნური სინდრომის მსგავსი სიმპტომებით (როგორიცაა წმინდა მოტორული ჰემიპარეზი), არ უნდა კლასიფიცირდეს როგორც ლაკუნური ინფარქტები [1]. მათი უფრო დიდი ზომა გულისხმობს ერთი მცირე გამჭოლი არტერიის ტერიტორიის მიღმა ჩართულობას და ხშირად მიუთითებს სხვა ძირითად მიზეზზე, ყველაზე ხშირად არტერია-არტერიულ ან კარდიოემბოლიაზე [1]. მიუხედავად იმისა, რომ კომპიუტერულმა ტომოგრაფიამ (კტ) ზოგჯერ შეიძლება ვერ აჩვენოს დახვეწილი კორტიკალური ჩართულობა ამ უფრო დიდ ღრმა ინფარქტებში, მაგნიტურ-რეზონანსული ტომოგრაფია (მრტ), განსაკუთრებით DWI მიმდევრობებით, ბევრად უფრო სანდოა ინფარქტის ზომის, ზუსტი ლოკაციის შესაფასებლად და კრიტიკულად მნიშვნელოვანია, ნებისმიერი კორტიკალური ჩართულობის გამოსარიცხად [5]. ლაკუნური ინფარქტის საბოლოო დიაგნოზი მოითხოვს განმარტებასთან შესაბამის ინფარქტის ზომას (ტიპიურად <1.5 ან <2.0 სმ), ტიპიურ ლოკაციას გამჭოლი არტერიის მიწოდებისთვის (მაგ., ბაზალური განგლიები, თალამუსი, ხიდი, შიგნითა კაფსულა, ღრმა თეთრი ნივთიერება), *და* კორტიკალური ჩართულობის არარსებობას ვიზუალიზაციაზე (საუკეთესოდ დასტურდება მრტ-ით) [1, 5]. უფრო დიდი ღრმა ინფარქტები ძირითადი სისხლძარღვების ტერიტორიაზე, როგორიცაა შუა ტვინის არტერია (MCA), მკაცრად მიუთითებს ემბოლიურ წყაროზე [1].
ელექტროენცეფალოგრაფიის (ეგგ) აღმოჩენებს ზოგჯერ შეუძლია დამხმარე მტკიცებულების მოწოდება [1]. იმის გამო, რომ ლაკუნური ინფარქტები მოიცავს ღრმა ტვინის სტრუქტურებს და ზოგავს ცერებრალურ ქერქს, ეგგ ტიპიურად ნორმალურია [1]. პირიქით, ინსულტები, რომლებიც მოიცავს ცერებრალურ ქერქს, ხშირად იწვევს ეგგ-ზე ანომალიებს, როგორიცაა კეროვანი შენელება ან ეპილეპტიფორმული განმუხტვები, რაც ასახავს კორტიკალური ელექტრული აქტივობის დარღვევას [1]. ამიტომ, ინსულტის სიმპტომების დაწყებიდან მალევე ნორმალური ეგგ-ს მიღებამ შეიძლება მხარი დაუჭიროს კლინიკურ ეჭვს ღრმა, სუბკორტიკალური ინფარქტის ლოკაციაზე, რაც შეესაბამება (მაგრამ არ არის საბოლოო სადიაგნოსტიკო) ლაკუნურ ინსულტს [1].
მცირე სისხლძარღვების ინსულტის (ლაკუნური ინფარქტი) მკურნალობა
ლაკუნურ ინფარქტებზე პასუხისმგებელი მცირე სისხლძარღვების დაავადების მართვის ქვაკუთხედია მეორადი პრევენცია, უპირველესად არტერიული ჰიპერტენზიის ზედმიწევნითი გრძელვადიანი კონტროლით [1, 2, 8]. თუმცა, არტერიული წნევის მწვავედ აგრესიულად დაქვეითება მიმდინარე ლაკუნური ინსულტის დროს ზოგადად თავიდან აცილებულია, რადგან ამან პოტენციურად შეიძლება გააუარესოს ნევროლოგიური დეფიციტები იშემიურ ქსოვილში პერფუზიის შემცირებით [8]. მწვავე ფაზაში არტერიული წნევის მართვის სტრატეგიები ხშირად მიზნად ისახავს პერმისიულ ჰიპერტენზიას თავდაპირველად, თანდათანობითი შემცირებით, რაც იწყება პაციენტის ნევროლოგიური სტატუსის სტაბილიზაციის შემდეგ [8].
ოპტიმალური მწვავე მკურნალობის სტრატეგია ანტიკოაგულანტებთან და ანტითრომბოციტულ აგენტებთან დაკავშირებით სპეციალურად ლაკუნური ინსულტებისთვის და მასთან დაკავშირებული TIA-ებისთვის, განსაკუთრებით მათთვის, რომლებსაც აქვთ მერყევი სიმპტომები, რჩება სადავო და მიმდინარე კვლევის სფეროა [1, 8]. სტანდარტული პრაქტიკა ტიპიურად გულისხმობს ანტითრომბოციტული თერაპიის დაწყებას (როგორიცაა ასპირინი) [8]. ზოგჯერ სიფრთხილეა რეკომენდებული ადრეულ ანტიკოაგულაციასთან დაკავშირებით, ნაწილობრივ ბევრ ლაკუნაში არსებული ძირითადი პათოლოგიის გამო: ლიპოჰიალინოზი დაკავშირებულია სისხლძარღვის კედლის სისუსტესთან და ინტრაცერებრული სისხლჩაქცევის გაზრდილ რისკთან, მიკროსისხლჩაქცევების ჩათვლით [1, 3]. მართლაც, პათოლოგიური კვლევები ზოგჯერ ავლენს წინა მიკროსისხლჩაქცევების მტკიცებულებას (ჰემოსიდერინით დატვირთული მაკროფაგები) ლაკუნური ინფარქტის უბნებში ან მათ მახლობლად [1].
მიუხედავად იმისა, რომ ჰეპარინის მსგავსი ანტიკოაგულანტების რუტინული გამოყენება მწვავე ლაკუნური ინსულტის დროს ზოგადად არ არის სტანდარტული პრაქტიკა მიკროსისხლჩაქცევის რისკისა და ანტითრომბოციტულ საშუალებებზე უპირატესობის საბოლოო მტკიცებულების არარსებობის გამო, ზოგიერთმა კლინიცისტმა შეიძლება განიხილოს იგი კონკრეტულ სიტუაციებში [1]. მაგალითად, პაციენტებში, რომლებსაც აქვთ პროგრესირებადი ან მერყევი დეფიციტი, რომელიც პოტენციურად დაკავშირებულია მიკროათერომის თრომბოზთან გამჭოლი არტერიის საწყისთან (რომელიც წარმოიქმნება უფრო დიდი სისხლძარღვებიდან, როგორიცაა ბაზილარული ან MCA ღერო), ჰეპარინი ზოგჯერ ემპირიულად გამოიყენება, თუმცა ძლიერი მხარდამჭერი მტკიცებულებები შეზღუდულია [1].
გრძელვადიანი ანტიკოაგულაცია ზოგადად არ არის ნაჩვენები ლაკუნური ინსულტის შემდეგ მეორადი პრევენციისთვის, თუ არ არსებობს თანმხლები ჩვენება, როგორიცაა წინაგულების ფიბრილაცია [8]. გრძელვადიანი მეორადი პრევენციის ძირითადი ფოკუსია რისკ-ფაქტორების აგრესიული მოდიფიკაცია, რაც ყველაზე მნიშვნელოვანია არტერიული წნევის ოპტიმალური კონტროლის მიღწევა და შენარჩუნება ჰიპერტენზიული მცირე სისხლძარღვების დაავადების პროგრესირების თავიდან ასაცილებლად და განმეორებითი ლაკუნური მოვლენების რისკის შესამცირებლად [1, 8].
ლიტერატურა
- Ropper AH, Samuels MA, Klein JP, Prasad S. Adams and Victor's Principles of Neurology. 11th ed. McGraw Hill; 2019. Chapter 34: Cerebrovascular Diseases (Section on Lacunar Infarction).
- Caplan LR. Caplan's Stroke: A Clinical Approach. 5th ed. Cambridge University Press; 2016. Chapter on Lacunar and Small Vessel Disease Strokes.
- Fisher CM. Lacunar strokes and infarcts: a review. Neurology. 1982 Aug;32(8):871-6. (Classic paper by Fisher).
- Blumenfeld H. Neuroanatomy through Clinical Cases. 2nd ed. Sinauer Associates; 2010. Relevant chapters on deep brain structures and vascular supply (e.g., Ch 4, Ch 16, Ch 17, Ch 18).
- Osborn AG, Hedlund GL, Salzman KL. Osborn's Brain: Imaging, Pathology, and Anatomy. 2nd ed. Elsevier; 2017. Section on Lacunar Infarcts and Small Vessel Disease.
- Pantoni L. Cerebral small vessel disease: from pathogenesis and clinical characteristics to therapeutic challenges. Lancet Neurol. 2010 Jul;9(7):689-701.
- Caplan LR. Stroke Mimics. Semin Neurol. 2016 Apr;36(2):203-12.
- Kernan WN, Ovbiagele B, Black HR, et al; American Heart Association Stroke Council, Council on Cardiovascular and Stroke Nursing, Council on Clinical Cardiology, and Council on Peripheral Vascular Disease. Guidelines for the prevention of stroke in patients with stroke and transient ischemic attack: a guideline for healthcare professionals from the American Heart Association/American Stroke Association. Stroke. 2014 Jul;45(7):2160-236. (Or more recent updates addressing secondary prevention, including BP targets).
იხილეთ აგრეთვე
- იშემიური ინსულტი, თავის ტვინის იშემია
- ვერტებრობაზილარული უკმარისობა (VBI) თავბრუსხვევის სიმპტომით
- სომატოფორმული ავტონომიური დისფუნქცია
- თავბრუსხვევა, ყურის დაგუბება და ტინიტუსი
- თავის ტვინის იშემიური დაავადება:
- ათეროსკლეროზული თრომბოზი
- შიდა საძილე არტერიის ათეროთრომბოზული ოკლუზია
- კაროტიდული ბიფურკაციის უსიმპტომო სტენოზი შუილით
- ვერტებრობაზილარული და ტვინის უკანა არტერიების ათეროთრომბოზული ოკლუზია
- ტვინის უკანა არტერიის ათეროთრომბოზული ოკლუზია
- ხერხემლისა და უკანა ქვედა ნათხემის არტერიების (PICA) ათეროთრომბოზული ოკლუზია
- ძირითადი არტერიის ათეროთრომბოზული ოკლუზია
- მცირე სისხლძარღვების ინსულტი (ლაკუნური ინფარქტი)
- იშემიური ინსულტის (ცერებრალური ინფარქტის) სხვა მიზეზები
- ცერებრალური ემბოლია
- სპონტანური ინტრაკრანიალური (სუბარაქნოიდული) და ინტრაცერებრული სისხლჩაქცევა:
- თავის ტვინის არტერიოვენოზური მალფორმაციები
- ჰიპერტენზიული ინტრაცერებრული სისხლჩაქცევა
- ცერებრალური არტერიების ანთებითი დაავადებები (ცერებრალური არტერიიტი)
- გიგანტური ინტრაკრანიალური ანევრიზმები
- ინტრაცერებრული სისხლჩაქცევის სხვა მიზეზები
- ლობარული ინტრაცერებრული სისხლჩაქცევა
- საკულარული ანევრიზმა და სუბარაქნოიდული სისხლჩაქცევა
- მიკოზური ინტრაკრანიალური ანევრიზმები
- ცერებრალური არტერიის ანევრიზმის განმეორებითი გასკდომა
- კომუნიკაციური ჰიდროცეფალია ინტრაცერებრული სისხლჩაქცევის შემდეგ გამსკდარი ანევრიზმით
- ცერებრალური ვაზოსპაზმი
- ცერებროვასკულური დაავადებები - იშემიური ინსულტი, ტრანზიტული იშემიური შეტევა (TIA):
- ტრანზიტული იშემიური შეტევა (TIA)
- სიგმოიდური სინუსის ჩირქოვანი თრომბოფლებიტი თრომბოზით

-in-the-basal-ganglia,-and-the-lower-images-show-those-infarcts-(arrows)-in-the-deep-white-matter.jpg)