ტომრისებრი (საკულარული) ანევრიზმა და სუბარაქნოიდული სისხლჩაქცევა
- ტომრისებრი ანევრიზმების და სუბარაქნოიდული სისხლჩაქცევის (SAH) მიმოხილვა
- ტომრისებრი ანევრიზმების პათოფიზიოლოგია და ხშირი ლოკაციები
- გაუსკდომელი ინტრაკრანიალური ანევრიზმების კლინიკური სიმპტომები
- გამსკდარი ანევრიზმის და მწვავე სუბარაქნოიდული სისხლჩაქცევის საწყისი გამოვლინებები
- გამსკდარი ინტრაკრანიალური ანევრიზმის დიაგნოსტიკა: ლაბორატორიული კვლევა და ვიზუალიზაცია
- გამსკდარი ანევრიზმის და სუბარაქნოიდული სისხლჩაქცევის სამედიცინო მართვა
- დაგვიანებული ნევროლოგიური დეფიციტები ინტრაკრანიალური ანევრიზმის გასკდომის შემდეგ
- გართულებები სუბარაქნოიდული სისხლჩაქცევის შემდეგ
- ინტრაკრანიალური ანევრიზმების ქირურგიული და ენდოვასკულური მკურნალობა
ტომრისებრი ანევრიზმების და სუბარაქნოიდული სისხლჩაქცევის (SAH) მიმოხილვა
თავის ტვინის ანევრიზმების ტიპები [1, 2]:
- ტომრისებრი („კენკრისებრი“) ანევრიზმა – შეიძლება იყოს გიგანტური
- თითისტარისებრი (ფუზიფორმული) ანევრიზმა – შეიძლება იყოს გიგანტური
- განშრევებადი (დისექციური) ანევრიზმა
- მიკოზური (ინფექციური) ანევრიზმა
კლასიფიკაცია ანევრიზმის ზომის მიხედვით [1]:
- ≤6 მმ – მცირე ანევრიზმა
- 7-დან 12 მმ-მდე – საშუალო ანევრიზმა
- 13-დან 24 მმ-მდე – დიდი ანევრიზმა
- ≥25 მმ – გიგანტური ანევრიზმა
სპონტანური (არატრავმული) სუბარაქნოიდული სისხლჩაქცევის (SAH) ყველაზე გავრცელებული მიზეზი ინტრაკრანიალური ანევრიზმის გასკდომაა [1, 2]. მიკოზური ანევრიზმების ან სისხლძარღვის კედლის სხვა იშვიათ პათოლოგიებთან ასოცირებული ანევრიზმების გასკდომა მნიშვნელოვნად უფრო იშვიათია [1]. ანევრიზმის გასკდომასთან შედარებით SAH-ის კიდევ ერთი მნიშვნელოვანი, თუმცა ნაკლებად ხშირი მიზეზია არტერიოვენოზური მალფორმაციის (AVM) გასკდომა [1].
მიუხედავად იმისა, რომ აუტოფსიური კვლევები ვარაუდობენ, რომ ანევრიზმები შეიძლება არსებობდეს პოპულაციის 5%-მდე, SAH-ის გამომწვევი გასკდომის წლიური სიხშირე ფასდება დაახლოებით 4 შემთხვევით 100,000 ადამიანზე წელიწადში[1, 2 - შენიშვნა: სიხშირის მაჩვენებლები ოდნავ განსხვავდება წყაროების მიხედვით].
ინტრაკრანიალური ტომრისებრი ანევრიზმის გასკდომა კრიტიკული სამედიცინო გადაუდებელი მდგომარეობაა [1, 2]. პაციენტების დაახლოებით 25% იღუპება პირველი 24 საათის განმავლობაში, ხოლო დაახლოებით 50% იღუპება სისხლჩაქცევიდან პირველი 3 თვის განმავლობაში [1, 2]. გადარჩენილთა შორის, 50%-ზე მეტი განიცდის მნიშვნელოვან გრძელვადიან ნევროლოგიურ დეფიციტებს, რომლებიც გამოწვეულია საწყისი სისხლდენით ან შემდგომი გართულებებით, როგორიცაა განმეორებითი გასკდომა, სიმპტომატური ცერებრალური ვაზოსპაზმი ან ჰიდროცეფალია [1, 2]. გარდა ამისა, მკურნალობის შემდეგ გაწერილი გადარჩენილების 50%-ზე მეტი რჩება ფუნქციურად უუნარო (ინვალიდირებული) [1]. აქედან გამომდინარე, მნიშვნელოვანი ძალისხმევა ფოკუსირებულია საწყისი გასკდომის პრევენციაზე (პირველადი პრევენცია) და, თუ გასკდომა მოხდა, დამანგრეველი მეორადი გართულებების თავიდან აცილებაზე [1, 2].
ტომრისებრი ანევრიზმების პათოფიზიოლოგია და ხშირი ლოკაციები
ტომრისებრი ანევრიზმები ტიპიურად ყალიბდება თავის ტვინის ფუძეზე მდებარე დიდი ცერებრალური არტერიების ბიფურკაციებზე (განშტოებებზე) [1, 3]. შესაბამისად, გასკდომისას სისხლი ჩვეულებრივ გამოიყოფა პირდაპირ ბაზალურ ცისტერნებში (სუბარაქნოიდული სივრცეები ტვინის ფუძეზე) [1].
ამის საპირისპიროდ, მიკოზური ანევრიზმები ხშირად მდებარეობს უფრო დისტალურად, ტოტებზე, რომლებიც ფარავს ცერებრალურ ქერქს[1]. ამიტომ, მიკოზური ანევრიზმის გასკდომა უფრო მეტად იწვევს სისხლჩაქცევას სუბარაქნოიდულ სივრცეში ტვინის ზედაპირზე, ვიდრე უპირატესად ბაზალურ ცისტერნებში[1].
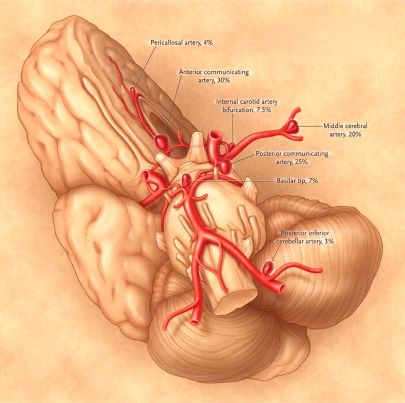
ამ ლოკაციურმა განსხვავებებმა შეიძლება გავლენა მოახდინოს კლინიკურ პრეზენტაციაზე. ტომრისებრი ანევრიზმების ხშირი ლოკაციები მოიცავს [1, 3]:
- წინა შემაერთებელი არტერიის (AComm) შეერთება წინა ტვინის არტერიასთან (ACA)
- უკანა შემაერთებელი არტერიის (PComm) შეერთება შიდა საძილე არტერიასთან (ICA)
- შუა ტვინის არტერიის (MCA) ბიფურკაცია
- ძირითადი არტერიის (ბაზილარული) წვერო (აპექსი)
- ძირითადი არტერიის შეერთება ნათხემის ზედა არტერიასთან (SCA) ან ნათხემის წინა ქვედა არტერიასთან (AICA)
- ხერხემლის არტერიის და ნათხემის უკანა ქვედა არტერიის (PICA) შეერთება
ტომრისებრი ანევრიზმების დაახლოებით 85% გვხვდება წინა მიმოქცევაში (იკვებება შიდა საძილე არტერიებით) [1]. მრავლობითი ანევრიზმები გვხვდება პაციენტების 12-31%-ში, ხოლო ორმხრივი "სარკისებრი" ანევრიზმები (იდენტური ლოკაციები ორივე მხარეს) გვხვდება მრავლობითი ანევრიზმების მქონე პაციენტების 9-19%-ში [1].
ტომრისებრი ანევრიზმა შედგება ყელისგან, რომელიც აკავშირებს მას მშობელ არტერიასთან, და გუმბათისგან (ან ფსკერისგან) [1]. ყელისა და გუმბათის ზომები ძალიან ცვალებადია, და ეს ზომები კრიტიკული ფაქტორებია ქირურგიული ან ენდოვასკულური მკურნალობის დაგეგმვისას ანევრიზმის ცირკულაციიდან გამოსარიცხად [1]. ჰისტოლოგიურად, მშობელი არტერიის კედლის შიდა ელასტიკური ფირფიტა ტიპიურად არ არის ანევრიზმის ყელთან [1, 3]. მედია (შუა შრე) ასევე თხელდება, გლუვი კუნთოვანი უჯრედები ხშირად იცვლება შემაერთებელი ქსოვილით [1, 3]. გასკდომის წერტილში (ხშირად გუმბათზე), ანევრიზმის კედელი შეიძლება დრამატულად გათხელდეს (მაგ., 0.3 მმ-ზე ნაკლები), და ფაქტობრივი რღვევა შეიძლება იყოს ძალიან მცირე (მაგ., 0.5 მმ-ზე ნაკლები) [1]. ზუსტად იმის პროგნოზირება, თუ რომელი ანევრიზმა გაუსკდება კონკრეტულ პაციენტს, ამჟამად შეუძლებელია [1]. თუმცა, ზომა აღიარებულია როგორც მნიშვნელოვანი რისკ-ფაქტორი [1, 4]. პრევენციული მკურნალობა ხშირად გამართლებულად ითვლება 7 მმ-ზე დიდი ანევრიზმებისთვის, თუმცა სხვა ფაქტორები (ლოკაცია, ფორმა, პაციენტის ფაქტორები) ასევე გადამწყვეტ როლს თამაშობს გადაწყვეტილების მიღებაში [1, 4].
| ანევრიზმის ლოკალიზაცია | გასკდომის კლასიკური სინდრომი | ტიპური ვიზუალიზაცია / კლინიკური ნიშანი |
|---|---|---|
| წინა დამაკავშირებელი არტერია (AComm) | ორმხრივი შუბლისმიერი ჰემატომა, აბულია, მეხსიერების დაკარგვა, ფეხების სისუსტე | სისხლი წინა ნახევარსფეროთაშუა ნაპრალში |
| უკანა დამაკავშირებელი არტერია (PComm) | იფსილატერალური მე-3 ნერვის (CN III) დამბლა (გუგის ჩართვით), რეტროორბიტალური ტკივილი | სისხლი სუპრასელარულ ცისტერნაში + იფსილატერალური საფეთქლის ICH |
| შუა ტვინის არტერიის (MCA) ბიფურკაცია | კონტრალატერალური ჰემიპარეზი, აფაზია (დომინანტური), ნეგლექტი (არადომინანტური) | სისხლი სილვიის ნაპრალში + საფეთქლის/თხემის ICH |
| ბაზილარული არტერიის მწვერვალი (Basilar apex) | კომა, კვადრიპლეგია, "ჩაკეტილი ადამიანის" სინდრომი (locked-in), შუა ტვინის ნიშნები | სისხლი ბაზალურ ცისტერნებში + ტვინის ღეროს/თალამუსის ჩართვა |
| ხერხემლის არტერია / PICA | ვალენბერგის სინდრომი (ლატერალური მედულარული), ვერტიგო, ატაქსია | სისხლი უკანა ფოსოში + ნათხემის/ტვინის ღეროს ICH |
გაუსკდომელი ინტრაკრანიალური ანევრიზმების კლინიკური სიმპტომები
გაუსკდომელი ანევრიზმის ნევროლოგიური სიმპტომები, თუმცა ნაკლებად ხშირია ვიდრე გასკდომისას, შეიძლება მიუთითებდეს მის მდებარეობაზე და შესაძლოა პროგრესულ გადიდებაზე მიანიშნებდეს [1]. მესამე კრანიალური ნერვის (თვალის მამოძრავებელი) დამბლის დაწყება, განსაკუთრებით გუგის გაფართოებით (მიდრიაზი), სინათლის რეფლექსის დაკარგვით და ლოკალიზებული თვალის/ორბიტალური ტკივილით, ძლიერ მიუთითებს მზარდ ანევრიზმაზე, რომელიც ტიპიურად მდებარეობს უკანა შემაერთებელი არტერიის (PComm) და შიდა საძილე არტერიის (ICA) შეერთებაზე [1, 5]. მესამე ნერვის დამბლის განვითარება ხშირად გულისხმობს, რომ ანევრიზმა იზრდება და შეიძლება იყოს დაახლოებით 7 მმ ან მეტი [1]. ეს კლინიკური სცენარი ხშირად მოითხოვს მკურნალობის გადაუდებელ განხილვას [1].
მეექვსე კრანიალური ნერვის (განმზიდველი) დამბლა, რომელიც იწვევს თვალის გარეთ მოძრაობის დარღვევას (გარეთა სწორი კუნთის სისუსტე), შეიძლება მიუთითებდეს ანევრიზმაზე კავერნოზული სინუსის შიგნით [1]. მხედველობის ველის დეფექტები ხშირად ასოცირდება შიდა საძილე არტერიის სუპრაკლინოიდური სეგმენტიდან წარმოშობილ მზარდ ანევრიზმებთან[1]. კეფის ან კისრის ტკივილი შეიძლება მიანიშნებდეს ნათხემის უკანა ქვედა არტერიის (PICA) ან ნათხემის წინა ქვედა არტერიის (AICA) ანევრიზმაზე [1]. ტკივილი თვალში ან თვალის უკან, ან საფეთქლის მიდამოში, შეიძლება მოხდეს შუა ტვინის არტერიის (MCA) მზარდი ანევრიზმის დროს [1].
შეუძლია თუ არა ანევრიზმებს გამოიწვიოს მცირე, წყვეტილი სისხლდენა („გამაფრთხილებელი გაჟონვა“) სუბარაქნოიდულ სივრცეში დიდ გასკდომამდე, რჩება სადავოდ [1]. თუმცა, პოტენციური გამაფრთხილებელი სიმპტომების ამოცნობა, როგორიცაა უჩვეულო, უეცარი ან ძლიერი თავის ტკივილი, რომელიც წინ უსწრებს მთავარ მოვლენას, კლინიკურად მნიშვნელოვანია [1].
ნებისმიერი უეცარი, ძლიერი, აუხსნელი თავის ტკივილი („მეხის დაცემის მსგავსი თავის ტკივილი“) უნდა ბადებდეს ეჭვს SAH-ზე [1, 2]. დაუყოვნებელი ნეიროვიზუალიზაცია, ტიპიურად არაკონტრასტული თავის კტ სკანირება, აუცილებელია სუბარაქნოიდულ სივრცეში, განსაკუთრებით ბაზალურ ცისტერნებში, სისხლის გამოსავლენად[1, 2]. თუ საწყისი კტ სკანირება უარყოფითია, მაგრამ SAH-ზე ეჭვი რჩება მაღალი (განსაკუთრებით თუ ჩატარდა თავის ტკივილის დაწყებიდან >6-12 საათის შემდეგ), ხშირად ნაჩვენებია ლუმბალური პუნქცია თავ-ზურგტვინის სითხეში (CSF) სისხლის ან ქსანთოქრომიის (მოყვითალო შეფერილობა სისხლის დაშლის პროდუქტებისგან) შესამოწმებლად [1, 2].
გამსკდარი ანევრიზმის და მწვავე სუბარაქნოიდული სისხლჩაქცევის საწყისი გამოვლინებები
გასკდომის მომენტში, არტერიული სისხლის უეცარმა შემოდინებამ სუბარაქნოიდულ სივრცეში შეიძლება გამოიწვიოს ინტრაკრანიალური წნევის (ICP) დრამატული მატება, პოტენციურად მიაღწიოს საშუალო არტერიულ წნევასთან (MAP) ახლოს მყოფ დონეებს [1]. ეს მკვეთრად ამცირებს ცერებრალური პერფუზიის წნევას (CPP = MAP - ICP), აფერხებს რა ცერებრალურ სისხლის ნაკადს [1].
პაციენტების დაახლოებით 45% განიცდის ცნობიერების უეცარ დაკარგვას დაწყებისას, რაც შეიძლება იყოს გარდამავალი [1]. ამ ცნობიერების დაკარგვას ზოგჯერ შეიძლება წინ უძღოდეს ხანმოკლე, გაუსაძლისი თავის ტკივილი [1]. პაციენტების უმეტესობა, ვინც იბრუნებს ცნობიერებას, აღნიშნავს უკიდურესად ძლიერ თავის ტკივილს[1].
შემთხვევების დაახლოებით 10%-ში, საწყისი სისხლჩაქცევა იმდენად მძიმეა, რომ იწვევს გახანგრძლივებულ უგონო მდგომარეობას, რომელიც გრძელდება რამდენიმე დღე [1].
პაციენტების დაახლოებით 45% განიცდის უეცარ, ინტენსიურად ძლიერ თავის ტკივილს ცნობიერების დაკარგვის გარეშე [1]. ეს თავის ტკივილი ხშირად უარესდება დაძაბვისას[1]. პაციენტები ხშირად აღწერენ ამას როგორც „ყველაზე ცუდი თავის ტკივილი ჩემს ცხოვრებაში“ [1, 2]. ისეთი ტერმინები, როგორიცაა „მეხის დაცემის მსგავსი თავის ტკივილი“ ან აღწერილობები, როგორიცაა შეგრძნება „თავში ჩარტყმისა“, გავრცელებულია [1]. ტიპიურად, პაციენტები აღწერენ ტკივილს, როგორც „მთელ თავში“ ან ლოკალიზებულს კეფის/კისრის მიდამოში [1].
ღებინება არის გავრცელებული სიმპტომი, რომელიც თან ახლავს თავის ტკივილს გასკდომის დაწყებისას [1]. უეცარი, ძლიერი თავის ტკივილის და ღებინების კომბინაციამ ყოველთვის უნდა გააჩინოს ძლიერი ეჭვი მწვავე SAH-ზე [1].
მიუხედავად იმისა, რომ დამახასიათებელი სიმპტომია უეცარი თავის ტკივილი, კეროვანი ნევროლოგიური დეფიციტები ასევე შეიძლება მოხდეს დაწყებისას ან განვითარდეს მალევე [1].
მესამე კრანიალური ნერვის დამბლა სისხლჩაქცევის იფსილატერალურად (იმავე მხარეს) მიუთითებს PComm არტერიის ანევრიზმის გასკდომაზე[1, 5].
მეექვსე კრანიალური ნერვის დამბლა ნაკლებად ლოკალიზებადია, მაგრამ შეიძლება მოხდეს, ზოგჯერ ასოცირებული გაზრდილ ICP-სთან ან უკანა მიმოქცევის (სუბტენტორიული) ანევრიზმის გასკდომასთან [1].
წინა შემაერთებელი არტერიის (AComm) ან MCA ბიფურკაციის ანევრიზმის გასკდომამ შეიძლება გამოიწვიოს სისხლის დაგროვება სუბდურულ სივრცეში ან დიდი კოლტის ფორმირება სუბარაქნოიდულ სივრცეში (მაგ., სილვიის ნაპრალი MCA-სთვის), რაც იწვევს მნიშვნელოვან მასის ეფექტს [1]. ამან შეიძლება გამოიწვიოს ნევროლოგიური დეფიციტები, როგორიცაა ჰემიპარეზი, აფაზია (თუ დომინანტური ნახევარსფეროა დაზიანებული), უგულებელყოფა ან ანოსოგნოზია (თუ არადომინანტური ნახევარსფეროა დაზიანებული), მეხსიერების დაქვეითება ან აბულია (მოტივაციის ნაკლებობა) [1].
კონკრეტულად MCA ბიფურკაციის ანევრიზმის გასკდომამ შეიძლება გამოიწვიოს სისხლდენა სილვიის ნაპრალში, რომელიც ვრცელდება საფეთქლის წილში ან ზევით შუბლის/თხემის წილებში [1]. ასეთი სისხლჩაქცევები შეიძლება გამოვლინდეს მასის დაზიანების ნიშნებით და შესაძლოა შეცდომით ჩაითვალოს პირველად ინტრაცერებრულ სისხლჩაქცევად [1]. ასოცირებული ცერებრალური შეშუპება ხშირად აუარესებს პაციენტის მდგომარეობას და შეიძლება მოითხოვოს გადაუდებელი ნეიროქირურგიული ჩარევა (მაგ., კოლტის ევაკუაცია) [1].
ზოგჯერ, პაციენტებს უვითარდებათ მწვავე ცალმხრივი ცერებრალური ნახევარსფეროს შეშუპება გასკდომისთანავე, რაც ასოცირდება კეროვან დეფიციტებთან და სტუპორთან [1]. ამ ადრეული, მძიმე შეშუპების ზუსტი მიზეზები სრულად არ არის გასაგები, მაგრამ შეიძლება უკავშირდებოდეს გარდამავალ ცირკულატორულ გაჩერებას ან მძიმე ადრეულ ვაზოსპაზმს, რომელიც აზიანებს მთავარ არტერიულ ღეროს[1]. საწყისი ნევროლოგიური დეფიციტის ზუსტი მიზეზის დადგენა ზოგჯერ შეიძლება რთული იყოს და სიმპტომები შეიძლება დროთა განმავლობაში გაუმჯობესდეს [1]. საწყისი ნევროლოგიური დეფიციტის და მისი დროთა განმავლობაში ევოლუციის ფრთხილი დოკუმენტაცია გადამწყვეტია მიზეზის დასადგენად, მართვის წარმართვისა და მისი პროგრესირების თვალყურის დევნებისთვის [1].
სუბარაქნოიდული სისხლჩაქცევის კლინიკური შეფასების სკალები [1]:
ხარისხი |
ჰანტისა და ჰესის (Hunt and Hess) სკალა [6] |
ნეიროქირურგიული საზოგადოებების მსოფლიო ფედერაციის (WFNS) სკალა [7] |
|---|---|---|
| 1 | უსიმპტომო, ან მინიმალური თავის ტკივილი და მსუბუქი კეფის რიგიდულობა | გლაზგოს კომის სკალა (GCS) 15, მოტორული დეფიციტის გარეშე |
| 2 | ზომიერიდან ძლიერამდე თავის ტკივილი, კეფის რიგიდულობა, არავითარი ნევროლოგიური დეფიციტი კრანიალური ნერვის დამბლის გარდა | GCS 13–14, მოტორული დეფიციტის გარეშე |
| 3 | ძილიანობა, დაბნეულობა, ან მსუბუქი კეროვანი დეფიციტი | GCS 13–14, მოტორული დეფიციტით |
| 4 | სტუპორი, ზომიერი ან მძიმე ჰემიპარეზი, შესაძლოა ადრეული დეცერებრაციული რიგიდულობა და ვეგეტატიური დარღვევები | GCS 7–12, მოტორული დეფიციტით ან მის გარეშე |
| 5 | ღრმა კომა, დეცერებრაციული რიგიდულობა, მომაკვდავი იერი | GCS 3–6, მოტორული დეფიციტით ან მის გარეშე |
შენიშვნა: ჰანტისა და ჰესის აღწერილობები ოდნავ ადაპტირებულია სიცხადისთვის. WFNS ეყრდნობა ძირითადად GCS-ს და მოტორული დეფიციტის არსებობას.
SAH-ის საწყისი კლინიკური სიმძიმე, რომელიც ხშირად ფასდება ჰანტისა და ჰესის ან WFNS სკალის (ეფუძნება გლაზგოს კომის სკალას - GCS) მსგავსი სკალების გამოყენებით, არის მთავარი პროგნოზული ფაქტორი [1]. პროგნოზი ზოგადად უარესდება უფრო მაღალი ხარისხებით[1]. მაგალითად, პაციენტებს, რომლებიც ვლინდებიან ჰანტის და ჰესის 1-ლი ხარისხით, ტიპიურად აქვთ კარგი პროგნოზი, თუ ანევრიზმა დაუყოვნებლივ განიკურნება, მაშინ როდესაც 4 და 5 ხარისხებისთვის სიკვდილიანობის მაჩვენებელმა შეიძლება გადააჭარბოს 80%-ს მკურნალობის შემთხვევაშიც კი [1].
გამსკდარი ინტრაკრანიალური ანევრიზმის დიაგნოსტიკა: ლაბორატორიული კვლევა და ვიზუალიზაცია
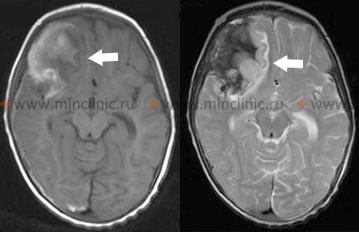
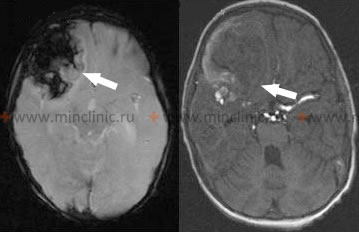
თუ ვიზუალიზაცია (ტიპიურად არაკონტრასტული თავის კტ) ტარდება საეჭვო ანევრიზმის გასკდომიდან პირველი 24 საათის განმავლობაში, ის გამოავლენს სუბარაქნოიდულ სისხლს შემთხვევათა 95%-ზე მეტში (მგრძნობელობა მცირდება დროთა განმავლობაში)[1, 8]. კტ-ზე ნანახი სისხლის რაოდენობა და განაწილება დაგეხმარებათ გამსკდარი ანევრიზმის ლოკაციის პროგნოზირებაში და კორელირებს საწყის ნევროლოგიურ დეფიციტებთან[1, 8]. გარდა ამისა, საწყის კტ სკანირებაზე სისხლის პატერნი (მაგ., ფიშერის (Fisher) ხარისხი) დაგეხმარებათ ვაზოსპაზმის გამო დაგვიანებული ცერებრალური იშემიის (DCI) განვითარების რისკის პროგნოზირებაში [1, 8].
უეცარი ძლიერი თავის ტკივილის („მეხის დაცემის მსგავსი თავის ტკივილი“) დიფერენციალური დიაგნოზი [1, 9]
| მდგომარეობა | ძირითადი მახასიათებლები / განმასხვავებელი ნიშნები | ტიპიური კვლევები / აღმოჩენები |
|---|---|---|
| სუბარაქნოიდული სისხლჩაქცევა (SAH) - ანევრიზმული | უეცარი, ძლიერი "ყველაზე ცუდი თავის ტკივილი ცხოვრებაში". კისრის დაჭიმულობა, შეცვლილი ცნობიერება, გულისრევა/ღებინება ხშირია. +/- კეროვანი დეფიციტები, CN III დამბლა. | თავის კტ აჩვენებს SAH-ს (სისხლი ცისტერნებში/ღარებში). LP თუ კტ უარყოფითია მაგრამ ეჭვი მაღალია (სისხლი/ქსანთოქრომია). CTA/DSA ავლენს ანევრიზმას. |
| შექცევადი ცერებრალური ვაზოკონსტრიქციის სინდრომი (RCVS) | განმეორებადი მეხის დაცემის მსგავსი თავის ტკივილები დღეების/კვირების განმავლობაში. შეიძლება ჰქონდეს კეროვანი დეფიციტები თავის ტკივილის დროს. ხშირად პროვოცირებული (მშობიარობის შემდგომი, ვაზოაქტიური მედიკამენტები). ტიპიურად არ არის SAH. | CTA/MRA/DSA აჩვენებს მულტიფოკალურ სეგმენტურ ვაზოკონსტრიქციას (შეიძლება იყოს ნორმალური თავდაპირველად). თავის ტვინის მრტ ჩვეულებრივ ნორმალურია ან შეიძლება აჩვენოს მცირე ინფარქტები/უკანა შეშუპება (PRES). CSF ნორმალურია. ვაზოკონსტრიქცია გადის კვირების/თვეების განმავლობაში. |
| ცერებრალური ვენური თრომბოზი (CVT) | თავის ტკივილი ხშირად პროგრესირებადია, მაგრამ შეიძლება იყოს უეცარი/ძლიერი. კრუნჩხვები, კეროვანი დეფიციტები, პაპილედემა ხშირია. რისკ-ფაქტორები (პროთრომბოზული მდგომარეობა, ინფექცია, დეჰიდრატაცია). | MRV ან CTV ადასტურებს სინუსის/ვენის თრომბოზს. თავის ტვინის მრტ-მ შეიძლება აჩვენოს ვენური ინფარქტები (ხშირად ჰემორაგიული). D-დიმერი შეიძლება იყოს მომატებული. LP-მ შეიძლება აჩვენოს მაღალი წნევა. |
| საშვილოსნოს ყელის არტერიის დისექცია (საძილე/ხერხემლის) (კისრის არტერიის განშრევება) | უეცარი თავის ტკივილი და/ან კისრის ტკივილი. შეიძლება ჰქონდეს კეროვანი ნევროლოგიური ნიშნები (ინსულტი/TIA), ჰორნერის სინდრომი (საძილე), ტინიტუსი. +/- მცირე ტრავმის/მანიპულაციის ისტორია. იშვიათად შეუძლია გამოიწვიოს SAH. | თავის/კისრის CTA ან MRA ადასტურებს დისექციას (ინტიმალური ფლაპი, ფსევდოანევრიზმა, სტენოზი/ოკლუზია). თავის ტვინის მრტ ამოწმებს ინფარქტს. |
| ინტრაცერებრული სისხლჩაქცევა (ICH) | უეცარი კეროვანი დეფიციტი, ხშირად თავის ტკივილით, ღებინებით, შეცვლილი ცნობიერებით (LOC), მძიმე HTN. თავის ტკივილი შეიძლება არ იყოს „მეხის დაცემის“ სიმძიმის, თუ არ არის ასოცირებული SAH/IVH. | თავის არაკონტრასტული კტ აჩვენებს პარენქიმულ სისხლს. ლოკაცია გვეხმარება მიზეზის დადგენაში (ღრმა vs. ლობარული). |
| ჰიპოფიზის აპოპლექსია | უეცარი ძლიერი თავის ტკივილი, მხედველობის დაკარგვა, ოფთალმოპლეგია (CN დამბლა), შეცვლილი ცნობიერება. ხშირად ცნობილი ჰიპოფიზის ადენომის ისტორია. შეიძლება ჰქონდეს თირკმელზედა ჯირკვლის უკმარისობის ნიშნები. | მრტ აჩვენებს სისხლჩაქცევას/ინფარქტს ჰიპოფიზის ადენომაში, ხშირად სუპრასელარული გავრცელებით/ქიაზმის კომპრესიით. ენდოკრინული შეფასება გადამწყვეტია. |
| მენინგიტი (განსაკუთრებით ბაქტერიული) | ძლიერი თავის ტკივილი, ცხელება, კისრის დაჭიმულობა, შეცვლილი ფსიქიკური სტატუსი. დაწყება შეიძლება იყოს სწრაფი, მაგრამ ჩვეულებრივ არ არის მყისიერი მეხის დაცემის მსგავსი. | LP აჩვენებს CSF პლეოციტოზს/ბაქტერიულ პატერნს. ვიზუალიზაციამ შეიძლება აჩვენოს მენინგეალური კონტრასტირება. |
| პირველადი მეხის დაცემის მსგავსი თავის ტკივილი | უეცარი ძლიერი თავის ტკივილი, რომელიც აღწევს პიკურ ინტენსივობას 1 წუთში. გამორიცხვის დიაგნოზი მეორადი მიზეზების (SAH, RCVS, CVT, და ა.შ.) გამორიცხვის შემდეგ. ხშირად განმეორებადია. | ნორმალური ნევროლოგიური გამოკვლევა. ნორმალური კტ, LP, მრტ/MRA/MRV. |
| იშემიური ინსულტი | თავის ტკივილი შეიძლება მოხდეს, მაგრამ ჩვეულებრივ არ არის პირველადი/ყველაზე მძიმე სიმპტომი. კეროვანი დეფიციტები დომინირებს. გამონაკლისი: უკანა მიმოქცევის ინსულტი ზოგჯერ ვლინდება ძლიერი თავის ტკივილით/კისრის ტკივილით. | კტ გამორიცხავს სისხლჩაქცევას. მრტ (DWI) ადასტურებს იშემიას. |
| სპონტანური ინტრაკრანიალური ჰიპოტენზია | ორთოსტატული თავის ტკივილი (უარესდება ვერტიკალურ მდგომარეობაში). ზოგჯერ შეიძლება გამოვლინდეს მწვავედ/მძიმედ. | მრტ-მ შეიძლება აჩვენოს დიფუზური პაქიმენინგეალური კონტრასტირება, დაშვებული ტვინი. LP აჩვენებს დაბალ საწყის წნევას. |
საეჭვო გამსკდარი ინტრაკრანიალური ანევრიზმის საწყისი სადიაგნოსტიკო ნაბიჯი ტიპიურად არის არაკონტრასტული თავის კტ სკანირება [1, 8]. მას შემდეგ, რაც SAH დადასტურდება (ან თუ ეჭვი ძალიან მაღალია უარყოფითი კტ/LP-ის მიუხედავად), ტარდება სისხლძარღვოვანი ვიზუალიზაცია წყაროს იდენტიფიცირებისთვის [1, 8]. კტ ანგიოგრაფია (CTA) ხშირად ტარდება დაუყოვნებლივ არაკონტრასტული კტ-ის შემდეგ [8]. მრ ანგიოგრაფია (MRA) არის კიდევ ერთი არაინვაზიური ვარიანტი [8]. მათ შეუძლიათ ანევრიზმების აღმოჩენა და მათი დიფერენცირება სხვა სისხლძარღვოვანი დაზიანებებისგან, როგორიცაა AVM-ები [8]. როგორც ადრე აღვნიშნეთ, თუ საწყისი არაკონტრასტული კტ უარყოფითია, მაგრამ კლინიკური ეჭვი SAH-ზე რჩება მაღალი, ტარდება ლუმბალური პუნქცია CSF-ის გასაანალიზებლად სისხლზე ან ქსანთოქრომიაზე [1, 2]. კტ/მრტ ასევე აფასებს გართულებებს, როგორიცაა ჰიდროცეფალია ან ინტრაცერებრული ჰემატომა [1, 8].
ციფრული სუბტრაქციული ანგიოგრაფია (DSA), რომელიც ასევე ცნობილია როგორც კონვენციური ან კათეტერზე დაფუძნებული ცერებრალური ანგიოგრაფია, ითვლება ოქროს სტანდარტად ანევრიზმების ვიზუალიზაციისა და მკურნალობის დაგეგმვისთვის [1, 8]. DSA გვაწვდის დეტალურ ანატომიურ ინფორმაციას ანევრიზმის (ზომა, ყელი, ორიენტაცია) და მიმდებარე სისხლძარღვების შესახებ, და ასევე შეუძლია დინამიურად შეაფასოს ვაზოსპაზმი [1, 8]. ის ხშირად სრულდება სადიაგნოსტიკო პროცესის ადრეულ ეტაპზე ან უშუალოდ ჩარევის წინ [1].
თუ კტ/მრტ-ზე სისხლდენის პატერნი მიუთითებს AVM-ზე ან მიკოზურ ანევრიზმაზე (მაგ., სისხლჩაქცევა ძირითადად კონვექსიტეტზე, ვიდრე ბაზალურ ცისტერნებში), ანგიოგრაფია გადამწყვეტია დადასტურებისა და დიაგნოზისთვის [1].
გადაუდებელი ანგიოგრაფია ასევე ნაჩვენებია, თუ გასკდომის შედეგად წარმოქმნილი დიდი ინტრაცერებრული ჰემატომა იწვევს მნიშვნელოვან მასის ეფექტს და ნევროლოგიურ გაუარესებას, რაც პოტენციურად მოითხოვს გადაუდებელ ქირურგიულ ევაკუაციას (ხშირად კომბინირებული ანევრიზმის მკურნალობასთან) [1]. ანევრიზმის ანატომიის ზუსტი განსაზღვრა ანგიოგრაფიით სავალდებულოა ქირურგიულ ჩარევამდე [1].
ეგკ ცვლილებები ხშირია SAH-ის შემდეგ და ხშირად მეორადია ნევროლოგიური მოვლენის მიმართ (ნეიროგენული გულის გაშეშება ან დაზიანება) [1]. ეს შეიძლება მოიცავდეს T-კბილის ცვლილებებს (ინვერსია ან ელევაცია), QT ინტერვალის გახანგრძლივებას და ST სეგმენტის დეპრესიას ან ელევაციას, რაც ზოგჯერ მიბაძავს მწვავე კორონარული სინდრომს [1]. შეიძლება საჭირო გახდეს გულის ფრთხილი შეფასება[1].
ჰიპონატრიემია (სისხლში ნატრიუმის დაბალი დონე) არის ხშირი გართულება, პოტენციურად ანტიდიურეზული ჰორმონის არაადეკვატური სეკრეციის სინდრომის (SIADH) ან ცერებრალური მარილის კარგვის (CSW) გამო[1]. ამ მდგომარეობების დიფერენცირება მნიშვნელოვანია, რადგან მათი სითხის მართვის სტრატეგიები განსხვავდება [1]. აქედან გამომდინარე, შრატის ელექტროლიტების და სითხის ბალანსის რეგულარული მონიტორინგი აუცილებელია SAH-ის მქონე პაციენტებში [1].
გამსკდარი ანევრიზმის და სუბარაქნოიდული სისხლჩაქცევის სამედიცინო მართვა
პაციენტებში, რომლებიც SAH-ის შემდეგ არიან სტუპორულ ან კომატოზურ მდგომარეობაში, ინტრაკრანიალური წნევა (ICP) შეიძლება იყოს მომატებული [1]. მართვა მიზნად ისახავს ადეკვატური ცერებრალური პერფუზიის წნევის (CPP) შენარჩუნებას გადაჭარბებულად მაღალი არტერიული წნევის თავიდან აცილებისას (რამაც შეიძლება გაზარდოს განმეორებითი გასკდომის რისკი ანევრიზმის დაცვამდე/იზოლირებამდე) [1, 10]. არტერიული სისხლის გაზების მონიტორინგი გამოიყენება რესპირატორული მხარდაჭერის წარმართვისთვის და ადეკვატური ოქსიგენაციისა და ვენტილაციის უზრუნველსაყოფად (ჰიპერკაპნიის თავიდან აცილება, რამაც შეიძლება გაზარდოს ICP) [1]. მნიშვნელოვანი ჰიპერკაპნია მოითხოვს მექანიკურ ვენტილაციას [1]. თუ სუბდურული ან ინტრაცერებრული ჰემატომა იწვევს ნევროლოგიური სტატუსის გაუარესებას მასის ეფექტის გამო, შეიძლება აუცილებელი გახდეს ქირურგიული ევაკუაცია [1]. ოპერაციის დროს, ნეიროქირურგმა ასევე შეიძლება დაადოს კლიფსი (მოახდინოს კლიპირება) ანევრიზმას, თუ ეს შესაძლებელია [1].
ანევრიზმის იზოლირებამდე განმეორებითი სისხლდენის რისკის მინიმიზაციის მიზნით, პაციენტებს ტიპიურად მართავენ წოლითი რეჟიმით მშვიდ, დაბალსტიმულაციურ გარემოში (მაგ., ინტენსიური თერაპიის განყოფილება) [1]. არტერიული წნევის კონტროლი გადამწყვეტია [1, 10]. განავლის დამარბილებლები და საფაღარათო საშუალებები ინიშნება ნაწლავთა მოქმედების დროს დაძაბვის თავიდან ასაცილებლად, რამაც შეიძლება გაზარდოს ICP და განმეორებითი გასკდომის რისკი [1]. თუმცა, გადაჭარბებულმა შეზღუდვამ შეიძლება გამოიწვიოს აგიტაცია. შეზღუდული აქტივობები, როგორიცაა კითხვა ან მშვიდი ვიზიტები, შეიძლება დაშვებული იყოს პაციენტის მდგომარეობიდან გამომდინარე [1].
მსუბუქი სედატიური და ანალგეზიური საშუალებები გამოიყენება ძლიერი თავის ტკივილისა და კისრის ტკივილის სამართავად [1]. ანტითრომბოციტული აგენტები, როგორიცაა ასპირინი, ზოგადად თავიდან აცილებულია სისხლდენის რისკის გამო [1]. აცეტამინოფენი (პარაცეტამოლი) სასურველია ტკივილის/ცხელების დროს [1]. ოპიოიდები შეიძლება გამოყენებულ იქნას სიფრთხილით [1]. გადაჭარბებული სედაცია თავიდან უნდა იქნას აცილებული, რადგან მას შეუძლია ნიღბოს ცვლილებები ნევროლოგიურ სტატუსში[1].
ჭეშმარიტი ეპილეფსიური კრუნჩხვები საწყისი გასკდომის დროს შედარებით იშვიათია, თუმცა შეიძლება მოხდეს მაღალ ICP-სთან დაკავშირებული ტრემორი, კუნთების უნებლიე შეკუმშვა (კრთომა) ან პოსტურალური ცვლილებები [1]. იმის გამო, რომ კრუნჩხვებმა შეიძლება გაზარდოს ICP და პოტენციურად განმეორებითი გასკდომის რისკი, ხშირად ინიშნება პროფილაქტიკური ანტიკონვულსანტური მედიკამენტები (მაგ., ფენიტოინი, ლევეტირაცეტამი), ყოველ შემთხვევაში SAH-ის შემდგომ ადრეულ პერიოდში [1, 10].
სტეროიდები შეიძლება დაგეხმაროთ სუბარაქნოიდულ სივრცეში სისხლისგან გამოწვეული ქიმიური მენინგიტით გამოწვეული თავისა და კისრის ტკივილის შემცირებაში [1]. თუმცა, არ არსებობს მკაფიო მტკიცებულება, რომელიც მხარს უჭერს მათ რუტინულ გამოყენებას SAH-ის შემდეგ ცერებრალური შეშუპების სამართავად, და ისინი ზოგადად არ არის რეკომენდებული ამ მიზნით [1, 10].
დაგვიანებული ნევროლოგიური დეფიციტები ინტრაკრანიალური ანევრიზმის გასკდომის შემდეგ
დაგვიანებული ნევროლოგიური გაუარესება საწყისი სტაბილიზაციის პერიოდის შემდეგ შეიძლება წარმოიშვას სამი ძირითადი მიზეზისგან [1, 10]:
- ანევრიზმის განმეორებითი გასკდომა (უმაღლესი რისკი მკურნალობამდე)
- კომუნიკაციური ჰიდროცეფალია (დარღვეული CSF აბსორბცია)
- დაგვიანებული ცერებრალური იშემია (DCI) ცერებრალური ვაზოსპაზმის გამო
ამ გართულებებს შორის დიფერენცირება მოითხოვს ფრთხილ კლინიკურ მონიტორინგს (ნევროლოგიური გამოკვლევები) და პაციენტის საწყისი ნევროლოგიური სტატუსის ცოდნას[1]. განმეორებითი ვიზუალიზაცია (კტ, მრტ) და ზოგჯერ ანგიოგრაფია ან ტრანსკრანიალური დოპლერის (TCD) ულტრაბგერა მნიშვნელოვანი ინსტრუმენტებია ამ დაგვიანებული გართულებების დიაგნოსტიკისთვის [1, 8, 10]. ვიზუალიზაცია გვეხმარება პარკუჭების ზომის შეფასებაში (ჰიდროცეფალიისთვის), განმეორებითი გასკდომის ან ახალი ინფარქტის ნიშნების აღმოჩენაში, ან ვაზოსპაზმთან დაკავშირებული სისხლის ნაკადის ცვლილებების შეფასებაში [1, 8].
გართულებები სუბარაქნოიდული სისხლჩაქცევის შემდეგ
პაციენტები, რომლებიც გამოჯანმრთელდებიან გამსკდარი ანევრიზმით გამოწვეული SAH-დან, მიდრეკილნი არიან სხვადასხვა სისტემური გართულებების მიმართ [1, 10]:
- ვენური თრომბოემბოლია: ღრმა ვენების თრომბოზი (DVT) და ფილტვის ემბოლია (PE)
- კუჭ-ნაწლავის გართულებები: სტრესით გამოწვეული წყლულები
- კარდიოპულმონური გართულებები: ნეიროგენული ფილტვის შეშუპება, მიოკარდიუმის გაშეშება/დაზიანება, არითმიები (როგორც ადრე აღვნიშნეთ)
- ინფექციები: პნევმონია, საშარდე გზების ინფექციები
SAH იწვევს სიმპათიკური ნერვული სისტემის აქტივობის ზრდას (აფეთქებას) [1]. ამან შეიძლება გამოიწვიოს გულის გართულებები, მათ შორის მიოკარდიუმის გაშეშება ან დაზიანება (მიოფიბრილური დეგენერაცია) და არითმიები [1]. ბეტა-ბლოკერები შეიძლება განიხილებოდეს ზოგიერთ პაციენტში გულის ეფექტების სამართავად, მაგრამ საჭიროებს სიფრთხილეს, განსაკუთრებით გულის ბლოკადის ან ჰიპოტენზიის არსებობისას [1].
ჰიპონატრიემია, როგორც უკვე აღვნიშნეთ, არის კიდევ ერთი ხშირი გართულება [1]. ეს შეიძლება მოხდეს SIADH-ის ან ცერებრალური მარილის კარგვის (CSW) შედეგად [1]. მართვა დამოკიდებულია ძირითად მიზეზზე და მოიცავს სითხისა და ელექტროლიტების ფრთხილ მართვას, ხშირად მიზნად ისახავს ადეკვატური ინტრავასკულური მოცულობის (ეუვოლემია) შენარჩუნებას ან მარილის/სითხის ჩანაცვლებას CSW-სთვის [1, 10].
ინტრაკრანიალური ანევრიზმების ქირურგიული და ენდოვასკულური მკურნალობა
მკურნალობის მთავარი მიზანია ანევრიზმის საბოლოოდ გამორიცხვა ცირკულაციიდან საწყისი ან განმეორებითი გასკდომის თავიდან ასაცილებლად [1, 10].
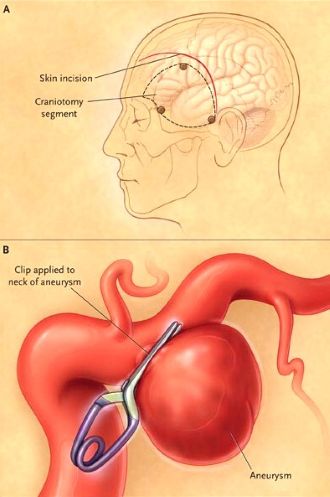
მიკროქირურგიული კლიპირება, რომელსაც ასრულებს ნეიროქირურგი კრანიოტომიის საშუალებით, გულისხმობს მცირე ლითონის კლიფსის მოთავსებას ანევრიზმის ყელზე[1, 11]. ეს ტიპიურად სრულდება საოპერაციო მიკროსკოპის გამოყენებით გადიდებისთვის [11]. ეს საბოლოო მკურნალობა ხელს უშლის ნამკურნალები ანევრიზმის მომავალ გასკდომას.
ისტორიულად, გამსკდარი ანევრიზმების ოპერაცია ხშირად გადაიდებოდა (მაგ., 10-14 დღით), რათა პაციენტი დასტაბილურებულიყო და ტვინის შეშუპება შემცირებულიყო [1]. ეს დაყოვნება მიზნად ისახავდა ტვინის შეშუპებასთან დაკავშირებული ქირურგიული გართულებების მინიმიზაციას და პოტენციურად ამცირებდა ოპერაციის რისკს პიკური ვაზოსპაზმის დროს[1]. თუმცა, მიმდინარე პრაქტიკა სულ უფრო მეტად ემხრობა ადრეულ ჩარევას (24-72 საათის განმავლობაში), თუ პაციენტის მდგომარეობა იძლევა ამის საშუალებას [1, 10]. ადრეული მკურნალობა საბოლოოდ ხელს უშლის განმეორებით გასკდომას, რომელსაც აქვს მაღალი სიკვდილიანობის მაჩვენებელი [1, 10]. ადრეულმა ოპერაციამ ასევე შეიძლება მოგვცეს ბაზალური ცისტერნებიდან სუბარაქნოიდული სისხლის კოლტების ამოღების საშუალება, რაც პოტენციურად შეამცირებს ვაზოსპაზმის რისკს ან სიმძიმეს, თუმცა კოლტის ამოღების ეფექტურობა ვაზოსპაზმის პრევენციისთვის სადავოა [1].
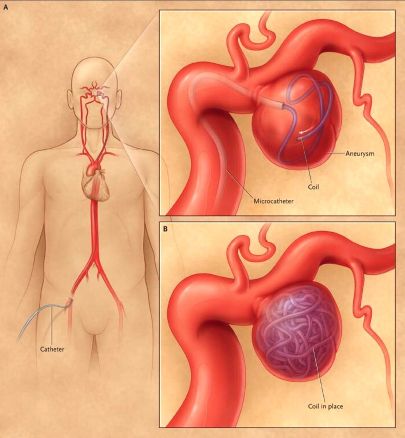
ენდოვასკულური კოილინგი (coiling) არის მინიმალურად ინვაზიური ალტერნატივა, რომელიც სრულდება კათეტერული ანგიოგრაფიის საშუალებით[1, 10]. მოხსნადი პლატინის სპირალები (coils) ფრთხილად თავსდება ანევრიზმის ტომარაში, რაც ხელს უწყობს თრომბოზს ანევრიზმის შიგნით და მის ცირკულაციიდან გამორიცხვას [10]. სხვა ენდოვასკულური ტექნიკები მოიცავს სტენტით ასისტერებულ კოილინგს და ნაკადის გადამყვან (flow diversion) სტენტებს, განსაკუთრებით რთული ან ფართოყელიანი ანევრიზმებისთვის [10].
რთული ანევრიზმები, როგორიცაა ზოგიერთი, რომელიც მოიცავს კრიტიკული არტერიების საწყისს, როგორიცაა PICA, შეიძლება მოითხოვდეს უფრო რთულ ქირურგიულ სტრატეგიებს, ზოგჯერ მოიცავს კლიპირებას კომბინირებულს შუნტირების (ბაიპას) პროცედურასთან (მაგ., კეფის არტერიის PICA-სთან ანასტომოზი) სასიცოცხლო ტვინის რეგიონებში სისხლის ნაკადის შესანარჩუნებლად და ინფარქტის (როგორიცაა ლატერალური მედულარული სინდრომი) თავიდან ასაცილებლად [1, 11].
არჩევანი ქირურგიულ კლიპირებასა და ენდოვასკულურ მკურნალობას შორის დამოკიდებულია სხვადასხვა ფაქტორზე, მათ შორის ანევრიზმის ლოკაციაზე, ზომასა და მორფოლოგიაზე, პაციენტის კლინიკურ მდგომარეობაზე და ინსტიტუციურ ექსპერტიზაზე [1, 10]. მიუხედავად იმისა, რომ თავად ანევრიზმის კლიპირება ზოგჯერ შეიძლება ტექნიკურად მარტივი იყოს, ასოცირებული დიდი ჰემატომების მართვა ან შეშუპებულ ტვინზე ოპერაცია ატარებს მნიშვნელოვან რისკებს [1, 11]. ამიტომ, ოპტიმალური მკურნალობის სტრატეგია და მისი დრო (ადრეული თუ დაგვიანებული) ინდივიდუალიზებულია თითოეული პაციენტისთვის[1, 10].
ლიტერატურა
- Ropper AH, Samuels MA, Klein JP, Prasad S. Adams and Victor's Principles of Neurology. 11th ed. McGraw Hill; 2019. Chapter 34: Cerebrovascular Diseases (Section on Intracranial Aneurysms and Subarachnoid Hemorrhage).
- Connolly ES Jr, Rabinstein AA, Carhuapoma JR, et al; American Heart Association Stroke Council; Council on Cardiovascular Radiology and Intervention; Council on Cardiovascular Nursing; Council on Cardiovascular Surgery and Anesthesia; Council on Clinical Cardiology. Guidelines for the management of aneurysmal subarachnoid hemorrhage: a guideline for healthcare professionals from the American Heart Association/American Stroke Association. Stroke. 2012 Jun;43(6):1711-37.
- Greenberg MS. Handbook of Neurosurgery. 9th ed. Thieme; 2019. Chapter 37: Intracranial Aneurysms.
- Thompson BG, Brown RD Jr, Amin-Hanjani S, et al; American Heart Association Stroke Council, Council on Cardiovascular and Stroke Nursing, Council on Clinical Cardiology, Council on Functional Genomics and Translational Biology, and Council on Hypertension. Guidelines for the Management of Patients With Unruptured Intracranial Aneurysms: A Guideline for Healthcare Professionals From the American Heart Association/American Stroke Association. Stroke. 2015 Aug;46(8):2368-400.
- Ropper AH, Samuels MA, Klein JP, Prasad S. Adams and Victor's Principles of Neurology. 11th ed. McGraw Hill; 2019. Chapter 13: Disorders of Ocular Movement and Pupillary Function.
- Hunt WE, Hess RM. Surgical risk as related to time of intervention in the repair of intracranial aneurysms. J Neurosurg. 1968 Jan;28(1):14-20.
- Report of World Federation of Neurological Surgeons Committee on a Universal Subarachnoid Hemorrhage Grading Scale. J Neurosurg. 1988 Jun;68(6):985-6.
- Osborn AG, Hedlund GL, Salzman KL. Osborn's Brain: Imaging, Pathology, and Anatomy. 2nd ed. Elsevier; 2017. Section on Aneurysms and Subarachnoid Hemorrhage.
- Edlow JA, Caplan LR. Avoiding pitfalls in the diagnosis of subarachnoid hemorrhage. N Engl J Med. 2000 Jan 6;342(1):29-36.
- Diringer MN, Bleck TP, Claude Hemphill J 3rd, et al; Neurocritical Care Society. Critical care management of patients following aneurysmal subarachnoid hemorrhage: recommendations from the Neurocritical Care Society's Multidisciplinary Consensus Conference. Neurocrit Care. 2011 Sep;15(2):211-40.
- Winn HR. Youmans and Winn Neurological Surgery. 7th ed. Elsevier; 2017. Volume 4, Section XII: Vascular Neurosurgery (Chapters on Aneurysms, SAH management, Surgical and Endovascular Treatment).
იხილეთ აგრეთვე
- იშემიური ინსულტი, თავის ტვინის იშემია
- ვერტებრობაზილარული უკმარისობა (VBI) თავბრუსხვევის სიმპტომით
- სომატოფორმული ავტონომიური დისფუნქცია
- თავბრუსხვევა, ყურის დაგუბება და ტინიტუსი
- თავის ტვინის იშემიური დაავადება:
- ათეროსკლეროზული თრომბოზი
- შიდა საძილე არტერიის ათეროთრომბოზული ოკლუზია
- კაროტიდული ბიფურკაციის უსიმპტომო სტენოზი შუილით
- ვერტებრობაზილარული და ტვინის უკანა არტერიების ათეროთრომბოზული ოკლუზია
- ტვინის უკანა არტერიის ათეროთრომბოზული ოკლუზია
- ხერხემლისა და უკანა ქვედა ნათხემის არტერიების (PICA) ათეროთრომბოზული ოკლუზია
- ძირითადი არტერიის ათეროთრომბოზული ოკლუზია
- მცირე სისხლძარღვების ინსულტი (ლაკუნური ინფარქტი)
- იშემიური ინსულტის (ცერებრალური ინფარქტის) სხვა მიზეზები
- ცერებრალური ემბოლია
- სპონტანური ინტრაკრანიალური (სუბარაქნოიდული) და ინტრაცერებრული სისხლჩაქცევა:
- თავის ტვინის არტერიოვენოზური მალფორმაციები
- ჰიპერტენზიული ინტრაცერებრული სისხლჩაქცევა
- ცერებრალური არტერიების ანთებითი დაავადებები (ცერებრალური არტერიიტი)
- გიგანტური ინტრაკრანიალური ანევრიზმები
- ინტრაცერებრული სისხლჩაქცევის სხვა მიზეზები
- ლობარული ინტრაცერებრული სისხლჩაქცევა
- საკულარული ანევრიზმა და სუბარაქნოიდული სისხლჩაქცევა
- მიკოზური ინტრაკრანიალური ანევრიზმები
- ცერებრალური არტერიის ანევრიზმის განმეორებითი გასკდომა
- კომუნიკაციური ჰიდროცეფალია ინტრაცერებრული სისხლჩაქცევის შემდეგ გამსკდარი ანევრიზმით
- ცერებრალური ვაზოსპაზმი
- ცერებროვასკულური დაავადებები - იშემიური ინსულტი, ტრანზიტული იშემიური შეტევა (TIA):
- ტრანზიტული იშემიური შეტევა (TIA)
- სიგმოიდური სინუსის ჩირქოვანი თრომბოფლებიტი თრომბოზით