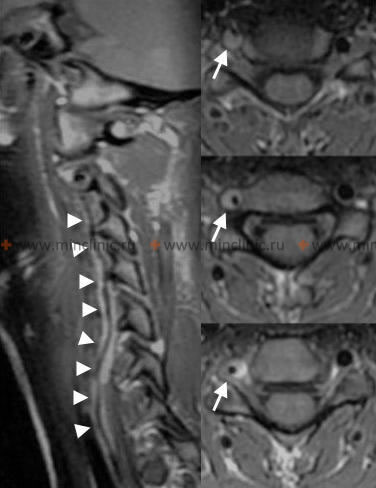
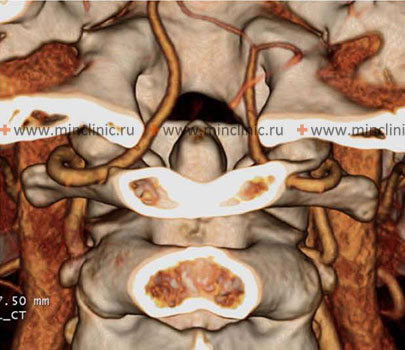
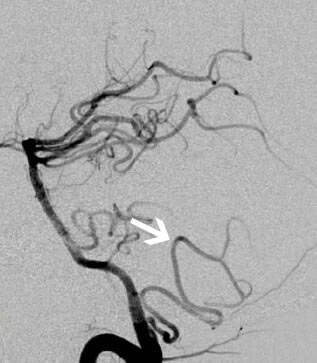
ხერხემლისა და ნათხემის ქვედა უკანა არტერიების (PICA) ათეროთრომბოზული ოკლუზია
ხერხემლის არტერიის/PICA იშემიური ინსულტი: მიზეზები და ანატომია
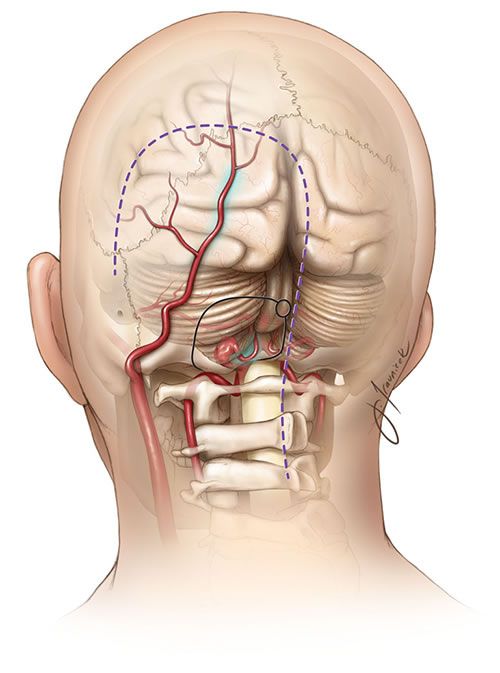
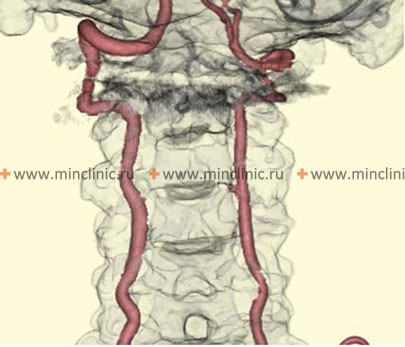
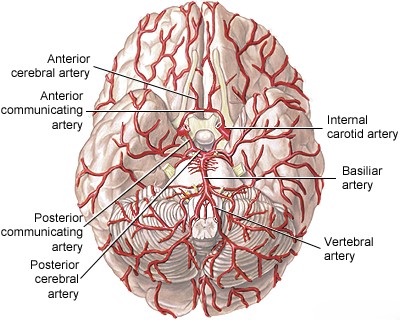
ხერხემლის არტერია (VA), რომელიც ჩვეულებრივ იწყება ლავიწქვეშა არტერიიდან (მარჯვენა - მხარ-თავის ღეროდან, მარცხენა - პირდაპირ ლავიწქვეშა არტერიიდან), იყოფა ოთხ ანატომიურ სეგმენტად[1, 2]:
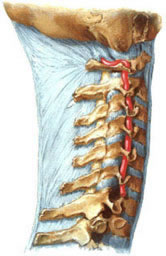
- V1 (ხვრელამდელი სეგმენტი): საწყისიდან განივ ხვრელში შესვლამდე, ჩვეულებრივ კისრის C6 მალის დონეზე (ზოგჯერ C5 ან C7).
- V2 (ხვრელოვანი სეგმენტი): ადის ვერტიკალურად C6-დან C2 მალების განივი ხვრელების გავლით.
- V3 (ატლანტის ან ექსტრადურალური სეგმენტი): გამოდის C2-ის განივი ხვრელიდან, მიემართება უკან და მედიალურად C1 (ატლანტის) ლატერალური მასის გარშემო, გადის C1-ის განივ ხვრელში და ჰორიზონტალურად მიემართება C1-ის უკანა რკალის ღარში, სანამ გაივლის უკანა ატლანტო-ოკციპიტალურ მემბრანას და მაგარ გარსს კეფის დიდი ხვრელის მახლობლად.
- V4 (ინტრადურალური სეგმენტი): იწყება მაგარი გარსის გახვრეტის შემდეგ, მიემართება ზევით მოგრძო ტვინის წინ და უერთდება კონტრალატერალურ ხერხემლის არტერიას პონტომედულარულ (ხიდ-მოგრძო ტვინის) საზღვარზე, რათა წარმოქმნას ძირითადი (ბაზილარული) არტერია.
V4 სეგმენტიდან გამოდის მნიშვნელოვანი ტოტები, მათ შორის მცირე შეღწევადი არტერიები, რომლებიც კვებავენ მოგრძო ტვინს და, რაც მთავარია, ნათხემის ქვედა უკანა არტერია (PICA) [1, 2]. PICA ჩვეულებრივ იწყება დისტალური V4 სეგმენტიდან, მარყუჟს აკეთებს მოგრძო ტვინის გარშემო (კვებავს მის ლატერალურ ზედაპირს) და შემდეგ სისხლით ამარაგებს ნათხემის ქვედა ზედაპირს და მეოთხე პარკუჭის ქოროიდულ წნულს [1, 2]. PICA-ს საწყისსა და მომარაგების არეალში არსებობს მნიშვნელოვანი ანატომიური ვარიაციები [1, 2].
კოლატერალური სისხლმომარაგება შეიძლება განხორციელდეს V2 სეგმენტის კუნთოვან ტოტებსა და გარეთა საძილე არტერიის (მაგ., კეფის არტერია) ან ფარისებრ-კისრის ღეროს (მაგ., კისრის ასწვრივი არტერია) ტოტებს შორის არსებული ანასტომოზების მეშვეობით [1]. ხერხემლის არტერიის ჰიპოპლაზია (განუვითარებლობა) ხშირია (დაახლოებით 10%), რაც კონტრალატერალურ ხერხემლის არტერიას და კოლატერალურ გზებს კრიტიკულად მნიშვნელოვანს ხდის დომინანტური ხერხემლის არტერიის ოკლუზიის შემთხვევაში [1].
კრანიოვერტებრული შეერთება (სადაც თავის ქალა უერთდება კისრის ხერხემალს) ანატომიურად რთულია [2]. შეიძლება შეგვხვდეს ისეთი ვარიაციები, როგორიცაა ponticulus posticus (ძვლოვანი რკალი C1-ზე არსებული ხერხემლის არტერიის ღარის ზემოთ), PICA-ს ანომალიური დასაწყისი ან ფენესტრაციები, რაც ზოგჯერ ასოცირდება ისეთ მდგომარეობებთან, როგორიცაა კრანიოვერტებრული (ატლანტო-აქსიალური) არასტაბილურობა, კლიპელ-ფეილის სინდრომი ან რევმატოიდული ართრიტი [2].
VA/PICA აუზში იშემიური ინსულტის ძირითადი მიზეზები [1, 3]:
- ათეროსკლეროზი: ყველაზე ხშირი მიზეზია, რომელიც განსაკუთრებით აზიანებს V1 სეგმენტს (საწყისს) და V4 სეგმენტს (ინტრაკრანიალური ნაწილი, PICA-ს საწყისთან ან ხერხემლის არტერიების შეერთების ადგილთან). V1-ზე სტენოზი იშვიათად იწვევს ტვინის ღეროს ინსულტს კარგი კოლატერალების გამო, თუ კონტრალატერალური ხერხემლის არტერიაც დაავადებული ან ჰიპოპლაზიური არ არის. V4 ათეროსკლეროზი უფრო ხშირად იწვევს პირდაპირ მედულარულ/ნათხემის ინფარქტებს ან არტერია-არტერიულ ემბოლიას ბაზილარულ სისტემაში.
- ხერხემლის არტერიის დისექცია: არტერიის კედლის გაგლეჯა (განშრევება), ხშირად აზიანებს მოძრავ V2 და განსაკუთრებით V3 სეგმენტებს, ზოგჯერ დაკავშირებულია ტრავმასთან (კისრის უმნიშვნელო მოძრაობებთანაც კი) ან შემაერთებელი ქსოვილის ძირითად დაავადებებთან. შეიძლება გამოიწვიოს ინსულტი თრომბოემბოლიის ან ჰემოდინამიკური უკმარისობის გზით.
- ემბოლია: შეიძლება წარმოიშვას გულიდან (კარდიოემბოლია, მაგ., წინაგულთა ფიბრილაცია), აორტის რკალიდან ან პროქსიმალური ხერხემლის არტერიის/ლავიწქვეშა არტერიის ათეროსკლეროზიდან.
- ნაკლებად ხშირი მიზეზები: ფიბრომუსკულური დისპლაზია (FMD), ვასკულიტი, გარეგანი კომპრესია (მაგ., ოსტეოფიტების, სიმსივნეების მიერ), ლავიწქვეშა არტერიის მოპარვის სინდრომი (subclavian steal syndrome) (სადაც მკლავის ვარჯიში „იპარავს“ სისხლს ხერხემლის არტერიიდან პროქსიმალური ლავიწქვეშა არტერიის სტენოზის გამო, რაც იშვიათად იწვევს ინსულტს, მაგრამ ხშირად TIA-ს).
ათეროსკლეროზული ფოლაქის ლოკალიზაცია PICA-ს საწყისთან მიმართებაში კრიტიკულია [1]. PICA-ს საწყისის პროქსიმალურად არსებულმა ფოლაქმა შეიძლება შეაფერხოს სისხლის ნაკადი როგორც PICA-ს აუზში (ლატერალური მოგრძო ტვინი, ქვედა ნათხემი), ასევე პოტენციურად დისტალური ხერხემლის არტერიის აუზში, თუ კოლატერალები სუსტია [1]. VA-დან ან PICA-დან გამომავალი შეღწევადი მედულარული ტოტების ოკლუზია იწვევს უფრო მცირე, ნაწილობრივ მედულარულ სინდრომებს [1].
ხერხემლის არტერიის/PICA ინსულტი: კლინიკური გამოვლინებები
ტრანზიტორული (გარდამავალი) იშემიური შეტევები (TIA): TIA ხერხემლის არტერიის/PICA-ს განაწილების არეალში ხშირად წინ უსწრებს ინსულტს და, როგორც წესი, მოიცავს სიმპტომებს, რომლებიც დაკავშირებულია ლატერალური მოგრძო ტვინის ან ნათხემის დისფუნქციასთან [1, 3]. ხშირი გარდამავალი სიმპტომები მოიცავს:
- ვერტიგო/თავბრუსხვევა: ხშირად აღიწერება როგორც ტრიალის შეგრძნება ან არასტაბილურობა.
- იპსილატერალური სახის დაბუჟება/პარესთეზია.
- კონტრალატერალური სხეულის დაბუჟება/პარესთეზია.
- დიპლოპია (გაორება).
- დისფონია (ხმის ჩახლეჩა).
- დისფაგია (ყლაპვის გაძნელება).
- დიზართრია (გაურკვეველი მეტყველება).
- ატაქსია (დისბალანსი ან კიდურების კოორდინაციის დარღვევა).
ჰემიპარეზი (სისუსტე) იშვიათია იზოლირებული PICA/ლატერალური მედულარული TIA-ს დროს [1]. ეს TIA-ები ხშირად ხანმოკლეა (რამდენიმე წუთი) და შეიძლება იყოს მორეციდივე, რაც მიუთითებს ჰემოდინამიკურ კომპრომისზე სტენოზის ან მიკროემბოლიის გამო[1].
დასრულებული ინსულტის სინდრომები [1, 3]:
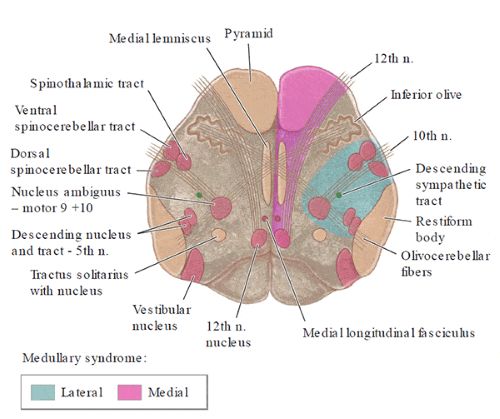
- ლატერალური მედულარული სინდრომი (ვალენბერგის სინდრომი): ეს არის ყველაზე ხშირი და კლასიკური სინდრომი, რომელიც წარმოიქმნება PICA-ს აუზის დაზიანების შედეგად (შემთხვევათა ~80%-ში გამოწვეულია VA ოკლუზიით, ~20%-ში კი PICA-ს პირდაპირი ოკლუზიით). იგი მოიცავს მოგრძო ტვინის ლატერალური ნაწილის ინფარქტს. ძირითადი მახასიათებლებია:
- იპსილატერალურად:
- სახეზე ტკივილისა და ტემპერატურის შეგრძნების დაკარგვა (V კრანიალური ნერვის სპინალური ტრაქტი/ბირთვი).
- ატაქსია (კიდურების და სიარულის) (ნათხემის ქვედა ფეხი/ნათხემი).
- ვერტიგო, გულისრევა, ღებინება, ნისტაგმი (ვესტიბულური ბირთვები).
- დისფაგია, ხმის ჩახლეჩა, ხახის რეფლექსის დაქვეითება (Nucleus ambiguus - IX, X კრანიალური ნერვები).
- ჰორნერის სინდრომი (პტოზი, მიოზი, ანჰიდროზი) (დაღმავალი სიმპათიკური ბოჭკოები).
- კონტრალატერალურად:
- სხეულზე ტკივილისა და ტემპერატურის შეგრძნების დაკარგვა (სპინოთალამური ტრაქტი).
- მოტორული ფუნქცია (კორტიკოსპინალური ტრაქტი) და პროპრიოცეფცია/შეხება (მედიალური მარყუჟი) ჩვეულებრივ შენარჩუნებულია. შეიძლება განვითარდეს მძიმე დისფაგია, რომელიც მოითხოვს კვების ზონდის ჩადგმას.
- იპსილატერალურად:
- მედიალური მედულარული სინდრომი (დეჟერინის სინდრომი): ნაკლებად ხშირია, გამოწვეულია ხერხემლის არტერიის პარა-მედიანური ტოტების ან წინა სპინალური არტერიის ოკლუზიით. მახასიათებლებია:
- იპსილატერალურად:
- ენის დამბლა და ატროფია (XII კრანიალური ნერვის ბირთვი/კონები).
- კონტრალატერალურად:
- ჰემიპარეზი (სახის დაზოგვით) (პირამიდული ტრაქტი).
- პროპრიოცეფციისა და დისკრიმინაციული შეხების დაკარგვა (მედიალური მარყუჟი).
- იპსილატერალურად:
- კომბინირებული/ნაწილობრივი სინდრომები: უფრო მცირე შეღწევადი მედულარული ტოტების ოკლუზიამ შეიძლება გამოიწვიოს ამ სინდრომების არასრული ვერსიები. ტოტალური ცალმხრივი მედულარული ინფარქტი (როგორც მედიალური, ისე ლატერალური) შეიძლება მოხდეს პროქსიმალური VA ოკლუზიის დროს.
- ნათხემის ინფარქტი: PICA-ს ოკლუზიამ მისი მედულარული ტოტების დისტალურად, ან ზოგჯერ VA ოკლუზიამ, შეიძლება გამოიწვიოს ქვედა ნათხემის იზოლირებული ინფარქტი. სიმპტომები ძირითადად მოიცავს ვერტიგოს, გულისრევას, ღებინებას, მძიმე ატაქსიას და ნისტაგმს. მნიშვნელოვანია, რომ ნათხემის დიდმა ინფარქტებმა შეიძლება გამოიწვიოს შეშუპება (ედემა), რამაც შეიძლება მოახდინოს მეოთხე პარკუჭისა და ტვინის ღეროს კომპრესია, რაც იწვევს ობსტრუქციულ ჰიდროცეფალიას, ტვინის ღეროს კომპრესიას და პოტენციურად სუნთქვის უეცარ გაჩერებას. გამაფრთხილებელი ნიშნები, როგორიცაა ძილიანობა, თავის ტკივილის გაუარესება ან ახალი ორმხრივი ნიშნები, საჭიროებს გადაუდებელ ყურადღებას.
მედულარული სინდრომები [1]:
| ნიშნები და სიმპტომები | ჩვეულებრივ დაზიანებული სტრუქტურები |
|---|---|
| 1. მედიალური მედულარული სინდრომი (დეჟერინი) (ხერხემლის არტერიის პარამედიანური ტოტის ან წინა სპინალური არტერიის ოკლუზია) |
|
| იპსილატერალურად: | |
| ენის ნახევრის დამბლა/ატროფია | ცდომილი ნერვის (CN XII) ბოჭკოები/ბირთვი |
| კონტრალატერალურად: | |
| ჰემიპლეგია (ხელი/ფეხი, სახის დაზოგვით) | პირამიდული ტრაქტი |
| პროპრიოცეფციის/დისკრიმინაციული შეხების დაქვეითება | მედიალური მარყუჟი |
| 2. ლატერალური მედულარული სინდრომი (ვალენბერგი) (ძირითადად PICA-ს ან ხერხემლის არტერიის ტოტის ოკლუზია) |
|
| იპსილატერალურად: | |
| ვერტიგო, გულისრევა, ღებინება, ნისტაგმი | ვესტიბულური ბირთვები |
| დისფაგია, ხმის ჩახლეჩა, ხახის რეფლექსის დაქვეითება | Nucleus ambiguus (CN IX, X) |
| ატაქსია (კიდურების/სიარულის) | ნათხემის ქვედა ფეხი/ნათხემი |
| სახეზე ტკივილის/ტემპერატურის შეგრძნების დაკარგვა | სამწვერა ნერვის სპინალური ბირთვი/ტრაქტი (CN V) |
| ჰორნერის სინდრომი | დაღმავალი სიმპათიკური გზა |
| გემოვნების დაკარგვა (ნაკლებად ხშირი) | Nucleus solitarius |
| კონტრალატერალურად: | |
| ტკივილის/ტემპერატურის შეგრძნების დაქვეითება (სხეულზე) | სპინოთალამური ტრაქტი |
| ნიშანი / სიმპტომი | მხარე დაზიანების კერასთან მიმართებით | ჩართული სტრუქტურა |
|---|---|---|
| ვერტიგო, ნისტაგმი, გულისრევა/ღებინება | იფსილატერალური | ვესტიბულური ბირთვები |
| ატაქსია (კიდურების/სიარულის) | იფსილატერალური | ნათხემის ქვედა ფეხი / ნათხემი |
| სახის ტკივილის/ტემპერატურის მგრძნობელობის დაკარგვა | იფსილატერალური | სამწვერა ნერვის (CN V) ზურგის ტვინისეული ბირთვი/ტრაქტი |
| დისფაგია, ხმის ჩახლეჩა | იფსილატერალური | ორჭოფა ბირთვი (Nucleus ambiguus - CN IX, X) |
| ჰორნერის სინდრომი (ფტოზი, მიოზი, ანჰიდროზი) | იფსილატერალური | დამავალი სიმპათიკური ბოჭკოები |
| ტკივილის/ტემპერატურის მგრძნობელობის დაკარგვა (სხეული) | კონტრალატერალური | სპინოთალამური ტრაქტი |
ხერხემლის არტერიის/PICA ინსულტი: დიაგნოსტიკა და ვიზუალიზაცია
VA/PICA აუზში იშემიური ინსულტის დიაგნოსტიკა მოიცავს კლინიკურ შეფასებას და მიზნობრივ ვიზუალიზაციას [1, 5].
- კლინიკური შეფასება: ანამნეზის შეკრება ფოკუსირდება სიმპტომების დაწყებაზე, სიმპტომების ბუნებაზე (ვერტიგო, ატაქსია, სენსორული ცვლილებები, ყლაპვის გაძნელება და ა.შ.) და რისკ-ფაქტორებზე (ჰიპერტენზია, მოწევა, დიაბეტი, წინაგულთა ფიბრილაცია, კისრის ტრავმა/მანიპულაცია ანამნეზში). ნევროლოგიური გამოკვლევა მიზნად ისახავს მედულარული ან ნათხემის დისფუნქციასთან თავსებადი პატერნების იდენტიფიცირებას (მაგ., ვალენბერგის სინდრომის მახასიათებლები).
- თავის ტვინის უკონტრასტო კტ: აუცილებელი საწყისი ეტაპი ძირითადად სისხლჩაქცევის გამოსარიცხად. კტ ხშირად ნორმალურია იშემიური ინსულტის ადრეულ საათებში და აქვს დაბალი მგრძნობელობა უკანა ფოსოში (ტვინის ღერო/ნათხემი) მცირე ინფარქტების გამოსავლენად ძვლოვანი არტეფაქტების გამო.
- თავის ტვინის მრტ: არჩევის ვიზუალიზაციის მეთოდი. დიფუზია-შეწონილი ვიზუალიზაციის (DWI) რეჟიმები ძალიან მგრძნობიარეა მწვავე იშემიის გამოსავლენად წუთებიდან საათებში, ნათლად აჩვენებს ინფარქტებს მოგრძო ტვინსა და ნათხემში. FLAIR რეჟიმები ეხმარება ინფარქტის ხანდაზმულობის შეფასებაში, ხოლო GRE/SWI რეჟიმებს შეუძლიათ გამოავლინონ მცირე სისხლჩაქცევები ან დისექციის ნიშნები.
ლატერალური მედულარული სინდრომის (ვალენბერგის) / PICA ინსულტის სიმპტომების დიფერენციალური დიაგნოზი [1, 6]
| მდგომარეობა | ძირითადი მახასიათებლები / განმასხვავებელი ნიშნები | ტიპური გამოკვლევები / მიგნებები |
|---|---|---|
| ლატერალური მედულარული სინდრომი (იშემიური ინსულტი) | კლასიკური კონსტელაცია: ვერტიგო, ნისტაგმი, იპსილატერალური ატაქსია, დისფაგია/ხმის ჩახლეჩა, იპსილატერალური სახის და კონტრალატერალური სხეულის ტკივილის/ტემპერატურის დაკარგვა, ჰორნერის სინდრომი. უეცარი დასაწყისი. | მრტ (DWI) ადასტურებს მწვავე ინფარქტს ლატერალურ მოგრძო ტვინში +/- ქვედა ნათხემში. სისხლძარღვოვანი ვიზუალიზაცია (კტა/მრა/დსა) ავლენს ხერხემლის არტერიის/PICA-ს ოკლუზიას/სტენოზს/დისექციას. |
| ნათხემის სისხლჩაქცევა | უეცრად დაწყებული ატაქსია, ღებინება, დგომის შეუძლებლობა, თავის ტკივილი (ხშირად კეფის). შეიძლება აღინიშნებოდეს კრანიალური ნერვების პარეზი, მზერის ანომალიები. ცნობიერების დაკარგვა იშვიათია საწყის ეტაპზე, მაგრამ შეიძლება სწრაფად გაუარესდეს. | თავის ტვინის უკონტრასტო კტ აჩვენებს ნათხემის სისხლჩაქცევას. მრტ ადასტურებს ლოკაციას/ზომას. |
| ნათხემის იშემიური ინსულტი (არა-PICA აუზი, მაგ., SCA, AICA) | ატაქსია, ვერტიგო, გულისრევა/ღებინება. SCA (ნათხემის ზედა არტერია): ხშირად მოიცავს ზედა ნათხემს/ფეხს, ტკივილის/ტემპერატურის კონტრალატერალურ დაკარგვას. AICA (ნათხემის წინა ქვედა არტერია): ხშირად მოიცავს ლატერალურ ხიდს, სმენის დაქვეითებას, სახის ნერვის პარეზს. | მრტ (DWI) აჩვენებს ინფარქტს SCA ან AICA აუზში. სისხლძარღვოვანი ვიზუალიზაცია ავლენს გამომწვევ სისხლძარღვს. |
| გაფანტული სკლეროზის (MS) ფოლაქი | ტვინის ღეროს/ნათხემის სიმპტომების მწვავე/ქვემწვავე დასაწყისი (ვერტიგო, ატაქსია, დიპლოპია, სენსორული ცვლილებები). ჩვეულებრივ ახალგაზრდა მოზრდილებში, შესაძლოა წინა ეპიზოდებით. | მრტ აჩვენებს დემიელინიზებად დაზიანებებს მოგრძო ტვინში, ხიდში ან ნათხემში, +/- კონტრასტირებას. შეიძლება იყოს სხვა ტიპური MS დაზიანებები. CSF-მა შეიძლება აჩვენოს ოლიგოკლონური ზოლები. |
| უკანა ფოსოს სიმსივნე (მაგ., ვესტიბულური შვანომა, მენინგიომა, მეტასტაზი) | ჩვეულებრივ პროგრესირებადი სიმპტომები (სმენის დაქვეითება, ტინიტუსი, ვერტიგო, ატაქსია, კრანიალური ნერვების პარეზი, თავის ტკივილი). შეიძლება გამოვლინდეს მწვავედ სიმსივნეში სისხლჩაქცევით. | მრტ კონტრასტით აჩვენებს დამახასიათებელ მოცულობით წარმონაქმნს. |
| პერიფერიული ვესტიბულოპათია (ლაბირინთიტი, ვესტიბულური ნეირონიტი) | მწვავე, მძიმე ვერტიგო, გულისრევა/ღებინება, ნისტაგმი. ჩვეულებრივ არ არის ტვინის ღეროს სხვა ნიშნები (არ არის ატაქსია სიარულის არასტაბილურობის გარდა, არ არის დისფაგია, არ არის ჯვარედინი სენსორული დანაკარგი, არ არის ჰორნერის სინდრომი). ლაბირინთიტი მოიცავს სმენის დაქვეითებას. | კლინიკური გამოკვლევა გადამწყვეტია (HINTS ტესტი უარყოფითია ცენტრალურ მიზეზზე). თავის ტვინის ვიზუალიზაცია ნორმალურია. აუდიომეტრია. |
| შაკიკი ტვინის ღეროს აურით | გარდამავალი ვერტიგო, ატაქსია, დიზართრია, დიპლოპია, ორმხრივი სენსორული/ვიზუალური სიმპტომები, რასაც მოსდევს თავის ტკივილი. შაკიკის ანამნეზი. სრულად შექცევადია. | კლინიკური დიაგნოზი. ნორმალური ვიზუალიზაცია. შეტევებს შორის ნორმალური სტატუსი. |
| ტვინის ღეროს ენცეფალიტი | ტვინის ღეროს მრავლობითი ნიშნების ქვემწვავე დასაწყისი, ხშირად ცხელება, ცნობიერების შეცვლა. | მრტ აჩვენებს ანთებით ცვლილებებს ტვინის ღეროში. CSF ავლენს პლეოციტოზს. ინფექციური/აუტოიმუნური გამოკვლევა დადებითია. |
- სისხლძარღვოვანი ვიზუალიზაცია: გადამწყვეტია ძირითადი მიზეზის დასადგენად (ოკლუზია, სტენოზი, დისექცია) [4, 5].
- თავისა და კისრის კტა (კომპიუტერულ-ტომოგრაფიული ანგიოგრაფია): სწრაფად მიიღება, უზრუნველყოფს VA და პროქსიმალური PICA-ს კარგ ვიზუალიზაციას, გამოსადეგია მნიშვნელოვანი სტენოზის, ოკლუზიის ან დისექციის ნიშნების გამოსავლენად.
- თავისა და კისრის მრა (მაგნიტურ-რეზონანსული ანგიოგრაფია): არაინვაზიური ალტერნატივა, კარგია სკრინინგისთვის, მაგრამ შეიძლება ნაკლებად ზუსტი იყოს, ვიდრე კტა/დსა სტენოზის ხარისხის ან მცირე დისექციის შესაფასებლად. მაღალი ველის მრა (მაგ., 3 ტესლა) გვთავაზობს გაუმჯობესებულ რეზოლუციას.
- დსა (ციფრული სუბტრაქციული ანგიოგრაფია): რჩება ოქროს სტანდარტად სისხლძარღვების დეტალური ანატომიისთვის, განსაკუთრებით დისტალური სისხლძარღვებისთვის, დისექციის ფლეპებისთვის ან მცირე დაზიანებებისთვის, მაგრამ არის ინვაზიური და გამოიყენება სპეციფიკური ჩვენებების დროს ან როდესაც განიხილება ენდოვასკულური მკურნალობა.
- ტრანსკრანიალური დოპლერი (TCD): შეუძლია შეაფასოს ნაკადის დინამიკა V4-სა და ძირითად არტერიაში, მაგრამ უზრუნველყოფს შეზღუდულ ანატომიულ დეტალებს.
- გულის გამოკვლევა: ეკგ და ექოკარდიოგრაფია (TTE/TEE) ტარდება კარდიოემბოლიური წყაროების გამოსარიცხად, განსაკუთრებით იმ შემთხვევაში, თუ სისხლძარღვის ნათელი პათოლოგია არ ვლინდება.
ხერხემლის არტერიის/PICA ინსულტი: მკურნალობის სტრატეგიები
მკურნალობა ფოკუსირებულია მწვავე მართვაზე, გართულებების პრევენციაზე და გრძელვადიან მეორად პრევენციაზე [1, 5].
მწვავე პერიოდის მართვა [1, 5]:
- მხარდამჭერი ზრუნვა: მოთავსება ინსულტის განყოფილებაში, სასუნთქი გზების დაცვა (განსაკუთრებით დისფაგიის/ცნობიერების დაქვეითების დროს), ჰიდრატაცია, არტერიული წნევის მართვა (ჰიპოტენზიის თავიდან აცილება, მძიმე ჰიპერტენზიის ფრთხილი დაწევა), გლუკოზის კონტროლი, ცხელების მართვა.
- რეპერფუზიული თერაპია:
- ი/ვ თრომბოლიზი (tPA): შეიძლება განიხილებოდეს დროის ფანჯრის ფარგლებში (3-4.5 საათი) თუ პაციენტი აკმაყოფილებს კრიტერიუმებს და გამორიცხულია სისხლჩაქცევა, თუმცა იზოლირებული PICA ინსულტების მონაცემები შეზღუდულია. შეიძლება უფრო მისაღები იყოს პროქსიმალური VA ოკლუზიებისთვის, რომლებიც იწვევენ სინდრომს.
- ენდოვასკულური თერაპია (EVT): მექანიკური თრომბექტომია ძირითადად გამოიყენება მსხვილი სისხლძარღვების ოკლუზიების (LVO) დროს. მიუხედავად იმისა, რომ სტანდარტია ძირითადი არტერიის ოკლუზიისთვის, მისი როლი იზოლირებული VA ან PICA ოკლუზიის დროს ნაკლებად დადგენილია და განიხილება ინდივიდუალურად, განსაკუთრებით თუ გამოწვეულია VA ოკლუზიით PICA-ს საწყისთან ახლოს ან დაკავშირებულია მნიშვნელოვან კლინიკურ დეფიციტთან.
- ნათხემის შეშუპების მართვა: ეს კრიტიკული საკითხია. თუ ვითარდება ტვინის ღეროს კომპრესიის ან ჰიდროცეფალიის ნიშნები ნათხემის შეშუპების გამო:
- მედიკამენტური მართვა: თავის აწევა, ოსმოსური თერაპია (მანიტოლი, ჰიპერტონული ფიზიოლოგიური ხსნარი), დროებითი ჰიპერვენტილაცია.
- ქირურგიული დეკომპრესია: გარეგანი ვენტრიკულური დრენაჟის (EVD) გადაუდებელი ჩადგმა ჰიდროცეფალიისთვის და/ან სუბოკციპიტალური დეკომპრესიული კრანიექტომია (უკანა ფოსოს ზემოთ ძვლის ამოღება) შეიძლება სიცოცხლის გადამრჩენელი იყოს.
- დისფაგიის მართვა: ყლაპვის ადრეული შეფასება სასიცოცხლოდ მნიშვნელოვანია. მძიმე დისფაგიის მქონე პაციენტებს შეიძლება დასჭირდეთ ნაზოგასტრალური ან პერკუტანული ენდოსკოპიური გასტროსტომიური (PEG) ზონდით კვება ასპირაციული პნევმონიის თავიდან ასაცილებლად.
მეორადი პრევენცია[1, 7]:
-
ანტიაგრეგანტული თერაპია: ეს არის ქვაკუთხედი რეციდივის პრევენციისთვის არაკარდიოემბოლიური ინსულტების დროს (ჩვეულებრივ ათეროსკლეროზის, მცირე სისხლძარღვების დაავადების ან კრიპტოგენური მიზეზების გამო).
- საერთო საწყისი არჩევანი მოიცავს ასპირინის მონოთერაპიას ან კლოპიდოგრელის მონოთერაპიას.
- ორმაგი ანტიაგრეგანტული თერაპია (DAPT) ასპირინით პლუს კლოპიდოგრელით ხშირად გამოიყენება შეზღუდული ხანგრძლივობით (მაგ., 21-90 დღე) მცირე ინსულტის ან მაღალი რისკის TIA-ს შემდეგ, ან ენდოვასკულური სტენტირების შემდეგ, მონოთერაპიაზე გადასვლამდე.
- სხვა ვარიანტები, როგორიცაა ასპირინი/გახანგრძლივებული გამოთავისუფლების დიპირიდამოლი ან ტიკაგრელორი (კონკრეტულ სიტუაციებში, ზოგჯერ ასპირინთან ერთად საწყის ეტაპზე) შეიძლება ასევე განიხილებოდეს გაიდლაინებისა და პაციენტის ინდივიდუალური ფაქტორების საფუძველზე.
-
ანტიკოაგულაცია: გამოიყენება სპეციფიკური ინსულტის ეტიოლოგიისთვის, არა რუტინულად ათეროთრომბოზისთვის.
- ხერხემლის არტერიის დისექცია: მართვა სადავოა, მტკიცებულებები მხარს უჭერს როგორც ანტიკოაგულაციას (მაგ., ჰეპარინი, რასაც მოჰყვება ვარფარინი ან DOAC 3-6 თვის განმავლობაში), ასევე ანტიაგრეგანტულ თერაპიას. არჩევანი ხშირად დამოკიდებულია მაღალი რისკის მახასიათებლების არსებობაზე (მაგ., ასოცირებული ფსევდოანევრიზმა, მიმდინარე ემბოლიური ნიშნები) და ადგილობრივ პროტოკოლებზე. ანტიკოაგულაცია მიზნად ისახავს თრომბის წარმოქმნის/ემბოლიზაციის თავიდან აცილებას დისექციის ადგილიდან.
- კარდიოემბოლიური ინსულტი: გრძელვადიანი ანტიკოაგულაცია ნაჩვენებია ისეთი წყაროებით გამოწვეული ინსულტებისთვის, როგორიცაა წინაგულთა ფიბრილაცია. პირდაპირი ორალური ანტიკოაგულანტები (DOAC) ზოგადად უპირატესობას ანიჭებენ ვარფარინს არასარქვლოვანი წინაგულთა ფიბრილაციის დროს გამოყენების სიმარტივისა და მსგავსი ან უკეთესი უსაფრთხოების/ეფექტურობის პროფილების გამო.
- ათეროთრომბოზული VA/PICA ინსულტი: ანტიკოაგულაცია ზოგადად *არ* არის ნაჩვენები როგორც პირველი რიგის თერაპია. უპირატესობა ენიჭება ანტიაგრეგანტებს. ანტიკოაგულაცია შეიძლება განიხილებოდეს დოკუმენტირებული თრომბის პროპაგაციის (მაგ., ბაზილარულ არტერიაში გავრცელების) იშვიათ შემთხვევებში ან პოტენციურად მორეციდივე ემბოლიური მოვლენების დროს ადეკვატური ანტიაგრეგანტული თერაპიის მიუხედავად, მაგრამ ეს მოითხოვს რისკ-სარგებლის ფრთხილ შეფასებას სისხლდენის რისკების გამო.
- სტატინებით თერაპია: მაღალი ინტენსივობის სტატინებით თერაპია (მაგ., ატორვასტატინი 80 მგ, როზუვასტატინი 20-40 მგ) მკაცრად რეკომენდებულია თითქმის ყველა პაციენტისთვის იშემიური ინსულტით, რომელიც სავარაუდოდ ათეროსკლეროზულია, მიუხედავად მათი საწყისი LDL ქოლესტერინის დონისა. მიზანია ფოლაქის სტაბილიზაცია და LDL-ის ძლიერი შემცირება (ხშირად სამიზნეა LDL < 70 მგ/დლ ან >50%-იანი შემცირება).
-
რისკ-ფაქტორების კომპლექსური მართვა: მოდიფიცირებადი სისხლძარღვოვანი რისკ-ფაქტორების აგრესიული მართვა გადამწყვეტია. ეს მოიცავს:
- ჰიპერტენზიის კონტროლი: არტერიული წნევის მიზნობრივი დონის მიღწევა და შენარჩუნება (ხშირად <130/80 მმ.ვწყ.სვ).
- დიაბეტის მართვა: გლიკემიის მკაცრი კონტროლი (HbA1c-ის მონიტორინგი).
- ჰიპერლიპიდემიის მართვა: ძირითადად იმართება სტატინებით, საჭიროების შემთხვევაში პოტენციურად ემატება სხვა აგენტები.
- მოწევის შეწყვეტა: კონსულტაცია და ფარმაკოლოგიური მხარდაჭერა.
- ცხოვრების წესის მოდიფიკაცია: ჯანსაღი დიეტის ხელშეწყობა (მაგ., ხმელთაშუა ზღვის, DASH), რეგულარული აერობული ვარჯიში, წონის მართვა (ჯანსაღი BMI-ს მიღწევა) და ალკოჰოლის მიღების შეზღუდვა.
-
ქირურგიული/ენდოვასკულური რევასკულარიზაცია (მკაცრად შერჩეულ შემთხვევებში): ეს ინტერვენციები ზოგადად ინახება პაციენტებისთვის მორეციდივე სიმპტომებით, რომლებიც პირდაპირ მიეკუთვნება მძიმე სტენოზს ოპტიმალური მედიკამენტური თერაპიის მიუხედავად.
- ინტრაკრანიალური ხერხემლის არტერიის სტენტირება: განიხილება სიმპტომური მაღალი ხარისხის (>70%) სტენოზის დროს, მაგრამ ატარებს მნიშვნელოვან პერიპროცედურულ რისკებს (ინსულტი/სიკვდილი). მთავარმა კვლევებმა (მაგ., VISSIT, SAMMPRIS-ის მიგნებები ინტრაკრანიალური სტენოზისთვის ზოგადად) აჩვენა, რომ მედიკამენტური მართვა ხშირად აღემატება ან არ ჩამოუვარდება მას, რაც სტენტირებას ხდის ნაკლებად გავრცელებულ ვარიანტად, რომელიც ინახება სპეციფიკური რეფრაქტერული შემთხვევებისთვის და ტარდება გამოცდილ ცენტრებში.
- ექსტრაკრანიალური ხერხემლის არტერიის სტენტირება (V1 სეგმენტი): შეიძლება უფრო მარტივად განიხილებოდეს VA საწყისის სიმპტომური მაღალი ხარისხის სტენოზის დროს, თუმცა მტკიცებულებები ნაკლებად ძლიერია, ვიდრე საძილე არტერიის სტენტირების შემთხვევაში.
- ქირურგიული შუნტირება (ბაიპასი) (მაგ., კეფის არტერიიდან PICA-ზე): იშვიათად ტარდება. ძირითადად განიხილება გამონაკლის შემთხვევებში, როგორიცაა VA/PICA-ს დაგეგმილი თერაპიული ოკლუზია (მაგ., რთული ანევრიზმებისთვის) ან შესაძლოა უაღრესად რეფრაქტერული ჰემოდინამიკური უკმარისობისთვის, რომელიც არ ექვემდებარება სხვა მკურნალობას. ძლიერი მტკიცებულებები, რომლებიც ადასტურებს მის ეფექტურობას ინსულტის პრევენციისთვის, არ არსებობს.
- რეაბილიტაცია: მიუხედავად იმისა, რომ ეს არ არის მკაცრად ინსულტის *მეორადი პრევენცია*, კომპლექსური რეაბილიტაცია (ფიზიკური, ოკუპაციური, მეტყველების თერაპია) სასიცოცხლოდ მნიშვნელოვანია ფუნქციური აღდგენისა და სიცოცხლის ხარისხის მაქსიმიზაციისთვის VA/PICA ინსულტის შემდეგ.
პროგნოზი დიდად განსხვავდება ინფარქტის ზომის, გართულებების (როგორიცაა ნათხემის შეშუპება) არსებობისა და გამომწვევი მიზეზის მიხედვით [1].
ლიტერატურა
- Ropper AH, Samuels MA, Klein JP, Prasad S. Adams and Victor's Principles of Neurology. 11th ed. McGraw Hill; 2019. Chapter 34: Cerebrovascular Diseases (Sections on Posterior Circulation Stroke, Vertebral Artery, PICA).
- Blumenfeld H. Neuroanatomy through Clinical Cases. 2nd ed. Sinauer Associates; 2010. Chapter 18: Brainstem III: Vascular Supply.
- Caplan LR. Caplan's Stroke: A Clinical Approach. 5th ed. Cambridge University Press; 2016. Chapter on Posterior Circulation Stroke Syndromes.
- Osborn AG, Hedlund GL, Salzman KL. Osborn's Brain: Imaging, Pathology, and Anatomy. 2nd ed. Elsevier; 2017. Section on Stroke and Vascular Disease (Posterior Circulation).
- Powers WJ, Rabinstein AA, Ackerson T, et al. Guidelines for the Early Management of Patients With Acute Ischemic Stroke: 2019 Update to the 2018 Guidelines for the Early Management of Acute Ischemic Stroke: A Guideline for Healthcare Professionals From the American Heart Association/American Stroke Association. Stroke. 2019 Dec;50(12):e344-e418.
- Caplan LR. Stroke Mimics. Semin Neurol. 2016 Apr;36(2):203-12.
- Kernan WN, Ovbiagele B, Black HR, et al; American Heart Association Stroke Council, Council on Cardiovascular and Stroke Nursing, Council on Clinical Cardiology, and Council on Peripheral Vascular Disease. Guidelines for the prevention of stroke in patients with stroke and transient ischemic attack: a guideline for healthcare professionals from the American Heart Association/American Stroke Association. Stroke. 2014 Jul;45(7):2160-236. (Or more recent updates).
- Greenberg MS. Handbook of Neurosurgery. 9th ed. Thieme; 2019. Chapter 42: Extracranial-Intracranial Bypass.
იხილეთ აგრეთვე
- სიგმოიდური სინუსის ჩირქოვანი თრომბოფლებიტი თრომბოზით
- სპონტანური ინტრაკრანიალური (სუბარაქნოიდული) და ინტრაცერებრული სისხლჩაქცევა:
- გიგანტური ინტრაკრანიალური ანევრიზმები
- თავის ტვინის არტერიოვენოზური მალფორმაციები
- ინტრაცერებრული სისხლჩაქცევის სხვა მიზეზები
- კომუნიკაციური ჰიდროცეფალია ინტრაცერებრული სისხლჩაქცევის შემდეგ გამსკდარი ანევრიზმით
- ლობარული ინტრაცერებრული სისხლჩაქცევა
- მიკოზური ინტრაკრანიალური ანევრიზმები
- საკულარული ანევრიზმა და სუბარაქნოიდული სისხლჩაქცევა
- ცერებრალური არტერიების ანთებითი დაავადებები (ცერებრალური არტერიიტი)
- ცერებრალური არტერიის ანევრიზმის განმეორებითი გასკდომა
- ცერებრალური ვაზოსპაზმი
- ჰიპერტენზიული ინტრაცერებრული სისხლჩაქცევა
- თავის ტვინის იშემიური დაავადება:
- ათეროსკლეროზული თრომბოზი
- ვერტებრობაზილარული და ტვინის უკანა არტერიების ათეროთრომბოზული ოკლუზია
- ძირითადი არტერიის ათეროთრომბოზული ოკლუზია
- იშემიური ინსულტის (ცერებრალური ინფარქტის) სხვა მიზეზები
- კაროტიდული ბიფურკაციის უსიმპტომო სტენოზი შუილით
- მცირე სისხლძარღვების ინსულტი (ლაკუნური ინფარქტი)
- ტვინის უკანა არტერიის ათეროთრომბოზული ოკლუზია
- ცერებრალური ემბოლია
- შიდა საძილე არტერიის ათეროთრომბოზული ოკლუზია
- ხერხემლისა და უკანა ქვედა ნათხემის არტერიების (PICA) ათეროთრომბოზული ოკლუზია
- იშემიური ინსულტი, ტრანზიტული იშემიური შეტევა (TIA), თავის ტვინის იშემია
- ვერტებრობაზილარული უკმარისობა (VBI) თავბრუსხვევის სიმპტომით
- ცერებროვასკულური დაავადებები - იშემიური ინსულტი, ტრანზიტული იშემიური შეტევა (TIA):

-view.jpg)
.jpg)
.jpg)