ქვედა ყბის ამოვარდნილობა
ქვედა ყბის ამოვარდნილობის მიმოხილვა
ქვედა ყბის ამოვარდნილობებს შეადგენს ყველა სახსრის ამოვარდნილობის დაახლოებით 2.5%-ს [1]. ისინი შეიძლება იყოს ცალმხრივი (აზიანებს ერთ მხარეს) ან ორმხრივი (აზიანებს ორივე მხარეს), ამასთან ორმხრივი ამოვარდნილობები უფრო ხშირია [1, 2].
ქვედა ყბის ამოვარდნილობა ჩვეულებრივ ვითარდება პირის ზედმეტად გაღების გამო, მაგალითად მთქნარების, ღებინების, სტომატოლოგიური პროცედურების (როგორიცაა კბილის ექსტრაქცია), ინტუბაციის (კუჭის ზონდის ან ენდოტრაქეული მილის ჩადგმა) დროს, ან, უფრო იშვიათად, ღია პირის მდგომარეობაში ნიკაპზე პირდაპირი, ქვემოთ მიმართული დარტყმის შედეგად [1, 2].
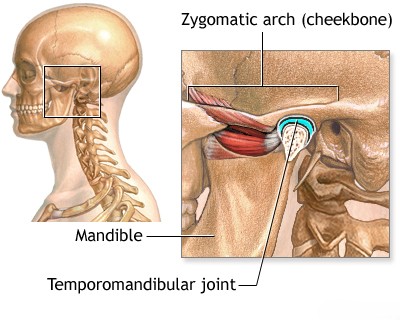
საფეთქელ-ქვედა ყბის სახსარი (სქყს) აკავშირებს ქვედა ყბას თავის ქალას საფეთქლის ძვალთან [2]. სახსრის შიგნით, სასახსრე დისკო (მენისკი) ყოფს სახსრის ღრუს ზედა და ქვედა ნაწილებად [2].
პირის ნორმალური გაღებისას, ქვედა ყბის თავი (როკვი) ბრუნავს და შემდეგ წინ სრიალებს სასახსრე ბორცვის (tuberculum articulare) გასწვრივ, რომელიც წარმოადგენს საფეთქლის ძვლის ძვლოვან შვერილს სახსრის ფოსოს (glenoid fossa) წინ [2]. ჩვეულებრივ, ეს წინ მოძრაობა იზღუდება იოგებითა და კუნთების მოქმედებით [2].
ამოვარდნილობის განმაწყობელი ფაქტორი შეიძლება იყოს ბუნებრივად ბრტყელი ან განუვითარებელი სასახსრე ბორცვი, რომელიც როკვის წინ მოძრაობისთვის ნაკლებ ბარიერს ქმნის [1]. ეს ანატომიური ვარიაცია ზოგჯერ უფრო ხშირად გვხვდება ქალებში, რაც პოტენციურად ხელს უწყობს მათში ამოვარდნილობის უფრო მაღალ სიხშირეს [1].
ამოვარდნილობის მექანიზმი გულისხმობს ქვედა ყბის როკვ(ებ)ის ზედმეტად წინ გასრიალებას სასახსრე ბორცვის მწვერვალზე და მის წინ მდებარე სივრცეში ჩაჭედვას [1, 2]. მიმდებარე იოგების (როგორიცაა სადგის-ქვედა ყბის და ძირითად-ქვედა ყბის იოგები) დაჭიმულობა და მძლავრი საღეჭი კუნთების (განსაკუთრებით საღეჭი და ფრთისებრი კუნთების) სპაზმი შემდეგ ქვედა ყბას ზემოთ და წინ ექაჩება, რაც ფაქტობრივად ბლოკავს როკვ(ებ)ს ამოვარდნილ მდგომარეობაში და ხელს უშლის მათ უკან, ფოსოში დაბრუნებას [1, 2].
ქვედა ყბის ორმხრივი ამოვარდნილობის სიმპტომები
ქვედა ყბის ორმხრივი ამოვარდნილობის დამახასიათებელი სიმპტომები მოიცავს [1, 2]:
- პირის დახურვის შეუძლებლობა (პირი ღია რჩება).
- წინ წამოწეული ქვედა ყბა (პროგნათიული იერსახე) და მისი „ჩაკეტვის“ შეგრძნება.
- კბილების ერთმანეთთან მიტანის შეუძლებლობა (თანკბილვის დარღვევა, მალოკლუზია).
- ჭარბი ნერწყვდენა (სალივაცია) ყლაპვის გაძნელების გამო.
- გარკვევით საუბრის სირთულე.
- ლოყები შეიძლება ჩავარდნილი ან გაბრტყელებული ჩანდეს.
- ყურის კოზელკის წინ შეიძლება ისინჯებოდეს ჩაღრმავება ან ფოსო (სადაც ნორმაში როკვი მდებარეობს).
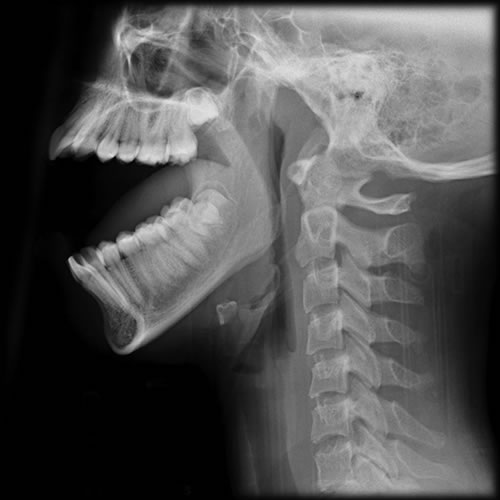
- გადანაცვლებული ქვედა ყბის როკვ(ებ)ი შეიძლება ისინჯებოდეს წინ, ხშირად ყვრიმალის რკალის ქვემოთ.
- ტკივილი და კუნთების სპაზმი ყბის არეში.
ცალმხრივი ამოვარდნილობის დროს, ეს სიმპტომები ძირითადად დაზიანებულ მხარეს ვლინდება [1]. ყბა ნაკლებად ხისტად არის ფიქსირებული და ნიკაპი, როგორც წესი, გადახრილია დაუზიანებელი (ჯანმრთელი) მხარისკენ [1]. ეს გადახრა დაუზიანებელი მხარისკენ ეხმარება მის გარჩევას როკვის მოტეხილობისგან, რომლის დროსაც ნიკაპი, კუნთების წევის გამო, ჩვეულებრივ გადახრილია მოტეხილი მხარისკენ [1].
ქვედა ყბის ამოვარდნილობის ჩასწორების ტექნიკა
ქვედა ყბის მწვავე ამოვარდნილობის ჩასწორება (თავის ადგილზე დაბრუნება) ხშირად მარტივია და შესაძლოა შესრულდეს ანესთეზიის გარეშე, თუმცა ადგილობრივი ანესთეზია ან ცნობიერების შენარჩუნებით სედაცია შეიძლება სასარგებლო იყოს პაციენტის კომფორტისა და კუნთების რელაქსაციისთვის [1, 2].
ყველაზე გავრცელებული მეთოდია ჰიპოკრატეს ტექნიკა [1, 2]:
- პაციენტი ზის სწორად, სასურველია თავის საყრდენით.
- ექიმი დგას პაციენტის პირისპირ.
- ექიმი იხვევს ცერა თითებს (დაცულია დოლბანდით ან პლასტირით შემთხვევითი კბენის თავიდან ასაცილებლად) და ათავსებს მათ პაციენტის ქვედა ძირითადი კბილების (მოლარების) საღეჭ ზედაპირებზე ორივე მხარეს.
- ორივე ხელის დანარჩენი თითები ეხვევა ქვედა ყბას გარედან, ქვემოდან უკეთესი ჩაჭიდებისა და ბერკეტის შესაქმნელად.
- ექიმი ცერა თითებით მიმართავს ძლიერ, სტაბილურ ზეწოლას მოლარებზე ქვემოთ, ხოლო ერთდროულად დანარჩენი თითებით აწვება ნიკაპს ზემოთ.
- ეს ქვემოთ მიმართული ზეწოლა მიზნად ისახავს როკვების განთავისუფლებას სასახსრე ბორცვის წინ მდებარე პოზიციიდან, კუნთების სპაზმის დაძლევის გზით.
- ქვემოთ მიმართული მოძრაობის მიღწევის შემდეგ, ყბა ფრთხილად მიიმართება უკან და შემდეგ ეძლევა საშუალება ასრიალდეს ზემოთ, თავის ნორმალურ პოზიციაში სახსრის ფოსოში.
- შესამჩნევი „წკაპუნი“ ხშირად მიუთითებს წარმატებულ ჩასწორებაზე როკვების თავის ადგილზე დაბრუნებისას.
ქვედა ყბის ამოვარდნილობის ჩასწორების გავრცელებული ტექნიკის (ჰიპოკრატეს მეთოდის მსგავსი) დემონსტრაცია [2]. ყურადღება მიაქციეთ ექიმის ცერა თითების განლაგებას მოლარებზე და დანარჩენი თითების განლაგებას ნიკაპის ქვეშ ბერკეტისთვის. ცერა თითების დაცვა გადამწყვეტია.
თუ ორმხრივი ჩასწორება რთულია, შეიძლება ვცადოთ თითოეული მხარის რიგრიგობით ჩასწორება [1]. თუ მანუალური ჩასწორება წარუმატებელია, შესაძლოა საჭირო გახდეს ზოგადი ანესთეზია კუნთების ადეკვატური რელაქსაციის მისაღწევად [1].
წარმატებული ჩასწორების შემდეგ [1, 2]:
- დაადასტურეთ ჩასწორება, სთხოვეთ პაციენტს ნაზად დახუროს პირი და შეამოწმეთ თანკბილვა.
- დაადეთ დამხმარე ნახვევი (მაგ., ბარტონის ნახვევი ან რბილი საყელო, მოთავსებული უკუღმა) მოკლე დროით (რამდენიმე დღიდან 1-2 კვირამდე), რათა შეიზღუდოს პირის ფართოდ გაღება და თავიდან ავიცილოთ დაუყოვნებელი რეციდივი.
- ურჩიეთ პაციენტს რამდენიმე კვირის განმავლობაში მოერიდოს ფართოდ მთქნარებას, საკვების დიდი ლუკმების მოკბეჩას და სხვა აქტივობებს, რომლებიც ძაბავს სქყს-ს. თავდაპირველად რეკომენდებულია რბილი საკვები.
- ტკივილის შესამსუბუქებლად შეიძლება დაგვეხმაროს არასტეროიდული ანთების საწინააღმდეგო საშუალებები (აასს).
შეიძლება განვითარდეს ქრონიკული ან მორეციდივე ამოვარდნილობები [1]. მართვის ვარიანტები მერყეობს კონსერვატიული ზომებიდან (ყბის გაღების შეზღუდვა, ფიზიოთერაპია) ისეთ ჩარევებამდე, როგორიცაა სკლეროთერაპია (გამაღიზიანებელი ხსნარების ინექცია ქსოვილების გასამკვრივებლად) ან ქირურგიული პროცედურები ანატომიური პრობლემების აღმოსაფხვრელად ან იოგების დასაჭიმად [1]. ჩაუსწორებელი ამოვარდნილობები, მართალია იშვიათია, მაგრამ შეიძლება მოითხოვდეს ღია ქირურგიულ ჩასწორებას [1].
ქვედა ყბის უკანა ამოვარდნილობა უკიდურესად იშვიათია და, როგორც წესი, გამოწვეულია ნიკაპზე პირდაპირი, ძლიერი დარტყმით დახურული პირის მდგომარეობაში, რაც როკვებს უკან ერეკება [1]. ამან პოტენციურად შეიძლება დააზიანოს გარეთა სასმენი მილი[1].
ყბის მწვავე ჩაკეტვის / ტკივილის დიფერენციალური დიაგნოზი
| მდგომარეობა | ძირითადი მახასიათებლები / განმასხვავებელი ნიშნები | ტიპური გამოკვლევები / მიგნებები |
|---|---|---|
| ქვედა ყბის ამოვარდნილობა (წინა) | პირის დახურვის შეუძლებლობა, ყბა ჩაკეტილია ღია/წინ მდგომარეობაში. ხშირად პირის ფართოდ გაღების შემდეგ (მთქნარება, სტომატოლოგიური პროცედურა). ისინჯება ყურისწინარე ჩაღრმავება, როკვი ისინჯება წინ. | ჩვეულებრივ საკმარისია კლინიკური დიაგნოზი. რენტგენი (მაგ., პანორამული, ტაუნის (Towne) პროექცია) ადასტურებს როკვის მდებარეობას სასახსრე ბორცვის წინ. კტ იშვიათადაა საჭირო, თუ მოტეხილობაზე არ არის ეჭვი. |
| ქვედა ყბის მოტეხილობა (განსაკ. როკვის) | ტრავმის ისტორია (პირდაპირი დარტყმა). ტკივილი, შეშუპება, მალოკლუზია, პირის გაღების *ან* დახურვის გაძნელება მოტეხილობის ტიპის/ცდომის მიხედვით. ნიკაპი შეიძლება გადახრილი იყოს მოტეხილი მხარისკენ. ტკივილი/მგრძნობელობა ყურის წინ. | რენტგენი (პანორამული, ქვედა ყბის სერია) აჩვენებს მოტეხილობის ხაზს. კტ სკანირება უზრუნველყოფს როკვის/რთული მოტეხილობების უკეთეს დეტალიზაციას. |
| საფეთქელ-ქვედა ყბის სახსრის (სქყს) დისფუნქცია / შიგნითა დარღვევა | ტკივილი (ხშირად ყურისწინარე), ტკაცუნი, ტკაცუნის ხმაური, შეზღუდული გაღება („დახურული ჩაკეტვა“, თუ დისკო გადანაცვლებულია ჩასწორების გარეშე) ან გადახრა. შეიძლება ჰქონდეს ბრუქსიზმის ან ტრავმის ისტორია. ჩვეულებრივ ნაკლებად მწვავე/დრამატული ჩაკეტვაა, ვიდრე ამოვარდნილობა. | კლინიკური გამოკვლევა ხშირად ავლენს ტკაცუნს/მგრძნობელობას. რენტგენი, როგორც წესი, ნორმალურია. მრტ საუკეთესოა სქყს-ის დისკოს პოზიციისა და მთლიანობის შესაფასებლად. |
| ტეტანუსი / კუნთების მძიმე სპაზმი (ტრიზმი) | პირის გაღების შეუძლებლობა (ტრიზმი), და არა ღია მდგომარეობაში ჩაკეტვა. გენერალიზებული კუნთოვანი რიგიდობა, სპაზმები (მაგ., სარდონიული ღიმილი - risus sardonicus). ჭრილობის/იმუნიზაციის ნაკლებობის ისტორია (ტეტანუსის შემთხვევაში). | კლინიკური დიაგნოზი ემყარება დამახასიათებელ სპაზმებს/რიგიდობას. ჭრილობის კულტურამ შეიძლება გამოავლინოს C. tetani (ხშირად უარყოფითია). ვიზუალიზაცია, როგორც წესი, ნორმალურია. |
| კბილის აბსცესი / მძიმე ოდონტოგენური ინფექცია | კბილის/ყბის ძლიერი ტკივილი, სახის შეშუპება, ცხელება. შეიძლება გამოიწვიოს კუნთების რეაქტიული სპაზმი (ტრიზმი - გაღების გაძნელება), მაგრამ არა ტიპური ღია მდგომარეობაში ჩაკეტილი ამოვარდნილობა. | სტომატოლოგიური გამოკვლევა ავლენს ინფიცირებულ კბილს. რენტგენმა/კტ-მ შეიძლება აჩვენოს აბსცესი ან ოსტეომიელიტი. ანთებითი მარკერების მატება. |
| პერიტონზილარული აბსცესი / კისრის ღრმა სივრცეების ინფექცია | ყელის ტკივილი, ცხელება, ჩახლეჩილი ხმა, დისფაგია, ხშირად მნიშვნელოვანი ტრიზმი (პირის გაღების გაძნელება). | კლინიკური გამოკვლევა აჩვენებს ხახის/ნუშურების შეშუპებას/გადახრას. კისრის კტ ადასტურებს აბსცესის ლოკაციას. |
ლიტერატურა
- Laskin DM, Abubaker AO. Diagnosis and Treatment of Temporomandibular Joint Dislocation. In: Fonseca RJ, ed. Oral and Maxillofacial Surgery. 2nd ed. Saunders; 2009. Vol 3, Chapter 35. (ან მსგავსი თავი პირ-სახის ქირურგიის სახელმძღვანელოდან).
- Thomsen TW, Benjamin B, Setnik GS. Procedures Consult: Temporomandibular Joint (TMJ) Dislocation Reduction. Elsevier; 2008. (ან მსგავსი სახელმძღვანელო გადაუდებელი მედიცინის პროცედურების შესახებ).
- White SC, Pharoah MJ. Oral Radiology: Principles and Interpretation. 7th ed. Mosby; 2014. Chapter 24: Temporomandibular Joint Imaging.
- Marx JA, Hockberger RS, Walls RM, et al. Rosen's Emergency Medicine: Concepts and Clinical Practice. 9th ed. Elsevier; 2018. Chapter 41: Maxillofacial Trauma.
იხილეთ აგრეთვე
- აქილევსის მყესის ანთება (პარატენონიტი, აქილობურსიტი)
- აქილევსის მყესის დაზიანება (დაჭიმულობა, გაგლეჯა)
- კოჭ-წვივის სახსრისა და ტერფის დაჭიმულობა
- ართრიტი და ართროზი (ოსტეოართრიტი):
- შემაერთებელი ქსოვილის აუტოიმუნური დაავადებები:
- ჰალუქს ვალგუსი (ტერფის პირველი თითის ვალგუსური დეფორმაცია)
- ეპიკონდილიტი („ჩოგბურთელის იდაყვი“)
- ჰიგრომა
- სახსრის ანკილოზი
- სახსრის კონტრაქტურები
- სახსრების ამოვარდნილობა:
- ლავიწის, მკერდის ძვლისა და ნეკნების ამოვარდნილობა
- იდაყვის ამოვარდნილობა
- მტევნისა და თითების სახსრების ამოვარდნილობა
- ტერფისა და კოჭ-წვივის ამოვარდნილობა
- მენჯ-ბარძაყის სახსრის ამოვარდნილობა
- მუხლის სახსრისა და კვირისტავის ამოვარდნილობა
- ქვედა ყბის ამოვარდნილობა
- მხრის სახსრის ამოვარდნილობა
- მალების ამოვარდნილობა
- მუხლის სახსრის (იოგებისა და მენისკის) დაზიანება
- ძვლის მეტაბოლური დაავადებები:
- მიოზიტი, ფიბრომიალგია (კუნთების ტკივილი)
- პლანტარული ფასციიტი (ქუსლის დეზი)
- ტენოსინოვიტი (ინფექციური, სტენოზური)
- D ვიტამინი და პარათირეოიდული ჰორმონი