Риногенные орбитальные и внутричерепные осложнения
Риногенные орбитальные и внутричерепные осложнения
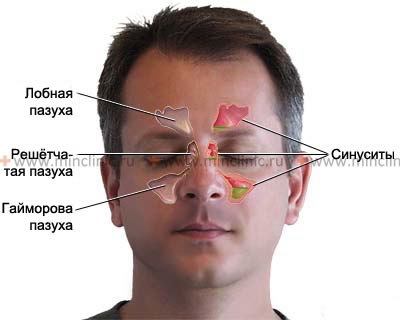
Риногенные орбитальные и внутричерепные осложнения обусловлены проникновением инфекции в глазницу и полость черепа контактным, гематогенным, периневральным, лимфогенным путём, чему способствуют близкое расположение придаточных пазух носа к глазнице и полости черепа, хорошо развитая сосудистая связь, наличие врожденных дефектов, а также общих костных стенок.
Риногенные орбитальные осложнения
Риногенные орбитальные осложнения часто возникают при этмоидите вследствие инфекционных заболеваний (гриппа, кори, скарлатины и др.). В раннем детском возрасте, по-видимому, преобладают не заболевания околоносовых пазух, а остеомиелит верхней челюсти, часто протекающий с орбитальными осложнениями. Условно выделяют следующие формы глазничных осложнений:
- периостит глазницы
- субпериостальный абсцесс
- абсцесс века
- свищ века и стенки глазницы
- ретробульбарный абсцесс
- флегмона глазницы
- тромбоз вен клетчатки глазницы
Глазничным осложнениям часто предшествуют реактивный отек, а также диффузное негнойное воспаление клетчатки глазницы и век.
Периостит глазницы
Периостит глазницы при воспалении околоносовых пазух развивается вторично после воспаления кости глазничной стенки. Это позволяет рассматривать периостит не изолированно, а вместе с вызвавшим его процессом в кости, т.е. говорить об остеопериостите. Последний наблюдается как при остром заболевании околоносовых пазух, так и при его обострении. При остеопериостите, развившемся в результате острого воспаления околоносовых пазух, чаще отмечается общая реакция организма: повышение температуры тела, головная боль, общая слабость. Характерными клиническими признаками воспаления стенок глазницы являются припухлость век, экзофтальм со смещением глаза в сторону, противоположную очагу поражения. Если источник остеопериостита воспаление решетчатой пазухи, то возникает отек век, особенно у внутреннего отдела глаза. Воспаление верхнечелюстной пазухи сравнительно редко приводит к остеопериоститу. Если воспаление захватывает нижний край глазницы или ее передний отдел, припухает нижнее веко, отмечается отёчность нижних отделов конъюнктивы.
Субпериостальный абсцесс
Субпериостальные абсцессы являются как бы следующим этапом развития гнойного остеопериостита. Характерны воспалительные изменения век и конъюнктивы. Флюктуация определяется не всегда, особенно редко при глубоких субпериостальных абсцессах. Если причиной последнего является заболевание решетчатой пазухи, то клиническая картина зависит от того, какие клетки явились источником поражения (передние, средние или задние). Если абсцесс обусловлен заболеванием передних клеток решетчатой пазухи, развивается типичная картина краевого субпериостального абсцесса: гнойник располагается в области верхневнутреннего угла глазницы; кроме припухлости век, у внутреннего угла глазницы в начальной стадии образования гнойника можно обнаружить гиперемию внутренней половины конъюнктивы глазного яблока; в дальнейшем отмечается смещение глазного яблока кнаружи и книзу. При субпериостальных абсцессах, исходящих из задних клеток решетчатой пазухи, ведущим симптомом является выпячивание глазного яблока, а смещение глаза в сторону и припухлость век — второстепенные признаки. Экзофтальм при этом часто сочетается с нарушением подвижности глаза и снижением остроты зрения. При нарастании воспалительного отека в глубине орбиты может появиться паралич отводящего и глазодвигательного нервов. Определяется также боль при давлении на глазное яблоко и его движениях.
Абсцесс века
Абсцесс века в клинической практике встречается редко.
Свищ века и стенки глазницы
Свищи верхнего века и области корня носа вызываются воспалением решетчатой или лобной пазухи. Образование свища — заключительный этап прорыва в веко экссудата из околоносовой пазухи. Свищ — это, как правило, проявление хронического нагноения в пазухе. Речь идет о так называемых первичных орбитальных фистулах, протекающих торпидно, без выраженных воспалительных явлений со стороны орбиты и век.
Ретробульбарный абсцесс
Ретробульбарный абсцесс является ограниченным гнойным очагом в орбитальной клетке. Обычно он протекает с резко выраженной общей реакцией, высокой температурой тела, ознобом, значительными изменениями в крови. Местные симптомы варьируют в зависимости от того, каков механизм образования абсцессов. Если ретробульбарный абсцесс развивается из субпериостального, вначале наблюдается симптоматика последнего, а затем основными признаками становятся выраженное выпячивание глазного яблока и ограничение его подвижности. В этом случае клиническая картина очень схожа с таковой при флегмонозном поражении орбиты.
Флегмона глазницы
Флегмона орбиты представляет собой разлитой, без четких границ прогрессирующий острый воспалительный процесс, сопровождающийся инфильтрацией и гнойным расплавлением рыхлой клетчатки глазницы. В картине заболевания обычно преобладает нарушение общего состояния: высокая температура тела, озноб, головная боль. Независимо от того, каким путем развивается орбитальная флегмона (контактным или сосудистым), основным ее признаком является болезненное выпячивание глазного яблока с резким нарушением подвижности или полной неподвижностью глаза (офтальмоплегия). Клиническую картину дополняет отечность век без склонности к нагноению и абсцедированию.
Тромбоз вен клетчатки глазницы
Тромбоз вен клетчатки глазницы в клинической практике встречается редко.
Лечение риногенных орбитальных осложнений
Необходимо воздействие на первичный очаг заболевания, т.е. на воспаленную придаточную пазуху носа. Меры по воздействию только на пораженные веки или глазницу обречены на неудачу. Орбитальные осложнения при остром синуите не всегда требуют хирургического лечения. Терапия зависит от характера поражения глазницы и околоносовых пазух.
Местное лечение, особенно в начале заболевания, заключается в пункциях пазух, анемизации слизистой оболочки среднего носового хода (не менее 4-5 раз в сутки), а у детей раннего возраста в отсасывании содержимого из носовых ходов. Назначают физиотерапевтические методы лечения, противовоспалительную терапию, антибиотики широкого спектра действия (мицерин и др.).
При поражении лобной пазухи по показаниям осуществляют её трепанопункцию с введением антибактериальных средств, резекцию гипертрофированных, полипозно-измененных носовых раковин либо эндоназальное вскрытие клеток решетчатой пазухи, используют УВЧ-терапию. Если консервативное лечение безуспешно или симптомы нарастают, выполняют операцию на соответствующей придаточной пазухе носа.
Абсцессы век и субпериостальные абсцессы глазницы вскрывают разрезами, идущими параллельно глазной щели. Одновременно производят радикальную операцию на поражённой пазухе.
При флегмоне орбиты осуществляют диагностическую пункцию, вскрытие пораженной околоносовой пазухи с удалением содержимого орбиты. Если в обнажённой периорбите обнаруживают свищ, проникать в глазницу предпочтительнее через него. В раннем детском возрасте при флегмоне орбиты первичным очагом, как правило, оказывается верхнечелюстная или решетчатая пазуха. Последнюю вскрывают наружным подходом, верхнечелюстную — через нижнеглазничную стенку. В период прорезывания постоянных зубов (в возрасте 6-11 лет) радикальная операция на верхнечелюстной пазухе нежелательна, лучше ограничиться эндоназальным вмешательством. При срочных показаниях к радикальной гайморотомии в этом возрасте трепанацию наружной стенки пазухи производят как можно выше, т.е. дальше от альвеолярного отростка и вблизи края грушевидного отверстия. С 12-летнего возраста показания к хирургическому вмешательству на верхнечелюстной пазухе можно ставить шире.
Абсцесс глазницы дренируют наружным подходом. При наличии гнойника в орбите и поражении клеток решетчатой пазухи последняя подлежит вскрытию только наружным способом. При негнойном поражении глазницы и остром воспалении околоносовых пазух у детей, особенно младшего возраста, в основном проводится консервативная терапия. При негнойном поражении глазницы и хроническом воспалении околоносовых пазух необходимы щадящие хирургические вмешательства с учетом возрастных особенностей развития указанных пазух.
При гнойном процессе в глазнице и околоносовых пазухах производят широкое вскрытие пораженных пазух с одновременным дренированием гнойника в глазнице или через оперированную пазуху с дополнительной орбитотомией на фоне массивной противовоспалительной терапии. Эндоназальное вмешательство в этих случаях недопустимо. Понижение зрения является строгим показанием к срочному хирургическому вмешательству на пораженных околоносовых пазухах.
Риногенные внутричерепные осложнения
Риногенные внутричерепные осложнения: гидроцефалия, арахноидит, серозный и гнойный менингит, менингоэнцефалит, экстра- и субдуральный абсцесс мозга, тромбоз кавернозного и верхнего продольного синусов. Иногда одна форма осложнения переходит в другую. Возможно сочетание нескольких форм одновременно.
Гидроцефалия может быть первичной и вторичной и характеризуется отеком оболочек головного мозга с явлениями ликворной гипертензии, увеличением количества ликвора, повышением давления спинномозговой жидкости и понижением содержания белка при неизменённом цитозе. Головная боль обычно бывает в области лба и виска. Возможны тошнота, рвота, расстройство зрения, застойные соски зрительных нервов, поражения отводящего, глазодвигательного, тройничного и обонятельного нервов, эпилептиформные припадки, параличи.
Арахноидит бывает в виде слипчивой, кистозной и смешанной форм. Характерная локализация — передняя черепная ямка, оптико-хиазмальная область, реже задняя черепная ямка, выпуклая поверхность мозга. Отсюда разнообразная неврологическая симптоматика при этом заболевании.
Если воспалительный процесс локализуется в передней черепной ямке, очаговых неврологических симптомов не отмечается; характерна боль в области лба, переносицы. Оптико-хиазмальный арахноидит сопровождается нарушением остроты и полей зрения, а позже атрофией зрительного нерва; возможны пароксизмы, параличи глазодвигательного и (реже) отводящего нервов, боль во лбу, орбите. Базальный арахноидит с вовлечением в процесс тройничного нерва характеризуется болью в одной половине лица. Для арахноидита задней черепной ямки типично нарушение координации в виде атаксии, адиадохокинеза. Риногенный арахноидит не всегда сопровождается изменениями в спинномозговой жидкости; возможны умеренный плеоцитоз и небольшое увеличение количества белка.
Серозный менингит характеризуется острым началом, слабовыраженными менингеальными симптомами, повышением давления спинномозговой жидкости.
Гнойный менингит встречается чаще, чем другие формы внутричерепных осложнений. Ему свойственны острое начало, высокая температура тела, головная боль с тошнотой и рвотой, менингеальный синдром с высоким плеоцитозом, иногда судорогами, положительными симптомами Бабинского, Россолимо, Оппенгейма, Гордона, вовлечение в процесс черепных нервов (чаще VI, VII пар) с психомоторным возбуждением, бредом, потерей сознания. Спинномозговая жидкость уже в 1-е сутки становится гнойной, вытекает под большим давлением, количество клеточных элементов увеличивается до нескольких тысяч в 1 мм3, содержание белка иногда достигает 1-3%, количество сахара снижается до 10-15 мг%, содержание хлоридов — до 350-450 мг%.
Менингоэнцефалит развивается остро, сопровождается головной болью, рвотой, менингеальными знаками, судорогами, нарушением сознания. Менингеальный синдром дополняется очаговыми симптомами: появляются судороги, изменяются кожные и сухожильные рефлексы на фоне патологических. Давление спинномозговой жидкости и цитоз повышаются.
Эпидуральный абсцесс чаще возникает контактным путём в результате поражения лобной, решетчатой или клиновидной пазухи. Он может протекать бессимптомно и обнаруживается случайно при операции. Иногда бывают головная боль, рвота, затруднено отведение глазного яблока кнаружи, ослаблен роговичный рефлекс, возникают поперхивание, гнусавость.
Субдуральный абсцесс чаще появляется гематогенным путём, реже — контактным, особенно при наличии экстрадурального абсцесса. Он характеризуется нарастающей головной болью, которая не снимается медикаментозными средствами. Возможны судороги, парезы конечностей, иногда моторная афазия при левосторонней локализация гнойника (у правшей). В спинномозговой жидкости увеличивается содержание белка и клеток.
Абсцесс мозга чаще локализуется в лобной доле мозга и обусловлен обострением хронического гнойного фронтита. Характерны повышение температуры тела, головная боль, рвота, отсутствие аппетита, общая слабость. Могут отмечаться расстройства психики, нарушение статики, появление патологических рефлексов (хватательного и сосательного), снижение интеллекта и памяти.
Иногда в поведении больных появляются грубость, шутовство, они совершают нелепые поступки, отмечаются прожорливость, неопрятность. При локализации гнойника в левой лобной доле мозга (или височной у правшей) могут наблюдаться расстройства речи. В случае инкапсулированного абсцесса в спинномозговой жидкости появляется белково-клеточная диссоциация, ликвор вытекает под давлением. Если абсцесс мозга сочетается с менингитом, преобладают симптомы последнего. Ухудшение общего состояния, отставание пульса от температуры тела после исчезновения менингеальных симптомов и санации ликвора чаще свидетельствуют об абсцессе.
Тромбоз кавернозного и верхнего продольного синусов может наблюдаться при гнойном заболевании придаточных пазух носа, травмах, фурункуле носа. Характерно тяжёлое общее септическое состояние: высокая температура интермиттирующего характера, озноб, головная боль, слабость, менингеальные симптомы. Тромбоз кавернозного синуса проявляется отечностью век и конъюнктивы, экзофтальмом, параличами глазных мышц. Тромбоз верхнего продольного синуса у детей бывает редко.
Диагностика риногенных внутричерепных осложнений
Выявляют заболевания околоносовых пазух. Учитывают маскирующее действие антибиотиков как на местные, так и на общие симптомы (имея в виду, что внутричерепные осложнения могут быть первыми клиническими признаками бессимптомно протекающего синуита). Если причинным фактором по данным спинномозговой пункции является ликворная гипертензия, ставят диагноз гидроцефалии. Арахноидит нередко протекает без четких неврологических симптомов, грубые очаговые явления отсутствуют. Для диагностики используют современные методы исследования: пневмо- и электроэнцефалографию, ангиографию и др. В распознавании серозного менингита имеют значение острое начало заболевания, симптомы со стороны мозговых оболочек, наличие синуита, серозный характер спинномозговой жидкости и благоприятное клиническое течение.
Гнойный менингит развивается остро, с общемозговыми оболочечными симптомами, на фоне высокой температуры тела и наличия синуита. В спинномозговой жидкости находят высокий плеоцитоз. Гнойный менингит дифференцируют с абсцессом мозга и вторичным менингитом. Если при санации ликвора самочувствие больного остается тяжелым или ухудшается, он безучастен к окружающей обстановке, сонлив, — это характерно для абсцесса мозга.
Менингоэнцефалит характеризуется сочетанием оболочечных и очаговых симптомов. Его трудно, но необходимо отличить от абсцесса мозга, так как тактика врача при этих заболеваниях различна. Для начала абсцесса мозга нетипичны высокая температура, менингеальные симптомы, психомоторное возбуждение и судороги; этому заболеванию свойственно подострое начало с постепенно нарастающими неврологическими симптомами, изменения психики в виде апатии, вялости.
Распознать экстра- и субдуральный абсцесс сложно ввиду малой выраженности очаговых неврологических симптомов. Диагностика абсцесса мозга базируется на изменении психики (при абсцессе лобной доли мозга) и очаговых симптомах (симптом паралича взора в сторону, противоположную локализации процесса, статокинетические нарушения, феномены хватания, сопротивления и смыкания век). При абсцессе височной доли могут быть атаксия и нарушение контралатеральной пробы. Если абсцесс локализуется в левой височной доле мозга, кроме этих симптомов, отмечается амнестическая и сенсорная афазия.
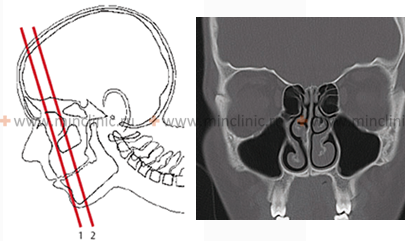
При диагностике используют КТ гловного мозга, КТ придаточных пазух носа, МРТ головнога мозга. Очаговые симптомы при риногенном абсцессе мозга развиваются, как правило, на протяжении нескольких дней (иногда недель), а при опухоли мозга нарастают постепенно, в течение нескольких месяцев. Для тромбофлебита характерно септическое состояние в сочетании с дисциркуляторным и неврологическим синдромами.
Процедура диагностики магнитно-резонансной томографии головного мозга (МРТ).
Лечение риногенных внутричерепных осложнений
Комплексная терапия зависит от характера синуита, осложнения, возраста ребёнка и сводится к воздействию на первичный очаг заболевания, т.е. непосредственно на воспалительный процесс в околоносовых пазухах. В случае негнойных внутричерепных осложнений (гидроцефалия, арахноидит, серозный менингит), обусловленных острым воспалительным процессом в околоносовых пазухах, вначале проводят консервативное лечение. Если в течение ближайших 2-3 суток оно не приносит успеха или симптомы внутричерепного осложнения нарастают, прибегают к операции на околоносовых пазухах. При этом в случае негнойного внутричерепного осложнения и хронического воспаления пазухи производят санирующую операцию на ней, а при гнойном внутричерепном осложнении показано экстренное хирургическое вмешательство на пораженных околоносовых пазухах (с целью ликвидации внутричерепного осложнения) на фоне массивной антибактериальной, дегидратационной, десенсибилизирующей и общеукрепляющей терапии.
Экстрадуральный абсцесс чаще возникает при фронтите. Если во время операции обнаружено, что задняя стенка лобной пазухи изменена или имеется фистула, необходима широкая её резекция. Даже при подозрении на возможность внутричерепного осложнения хирургическая активность оправдана. В случае остеомиелита лобной кости удаляют пораженные участки. При наличии субдурального абсцесса или подозрении на него необходимы широкое обнажение твердой мозговой оболочки, ее пункция или рассечение.
В случае абсцесса мозга вначале широко вскрывают пораженную околоносовую пазуху. При фронтите с целью декомпрессии производят трепанацию, удаляя заднюю стенку пазухи, дренируют гнойник передней черепной ямки.
Обнажив твердую мозговую оболочку, обращают внимание на ее цвет, пульсацию, толщину, наличие грануляций и фибринозного налета. Перед пункцией мозга иногда делают небольшой разрез твердой мозговой оболочки. Специальную иглу с тупым концом вводят в мозг на глубину около 3 см. Абсцесс дренируют с помощью резиновых полосок, вставленных в полость абсцесса, до исчезновения гнойного отделяемого.
Дополнительно
Заболевания полости носа:
- Аллергический ринит и синуит, вазомоторный ринит
- Гематома и абсцесс перегородки носа
- Гонорейный ринит
- Деформации перегородки носа (искривление носовой перегородки)
- Заболевания наружного носа: фурункул, экзема, сикоз, рожа носа, отморожение носа
- Изменения слизистой оболочки носа при инфекционных заболеваниях: грипп, дифтерия, корь и скарлатина
- Инородные тела носа
- Нарушение носового дыхания и обоняния у детей раннего возраста
- Нарушения обоняния
- Носовое кровотечение
- Озена
- Острый ринит, насморк, ринофарингит
- Перихондрит перегородки носа
- Посттравматические синехии и атрезии полости носа
- Рефлекторные риногенные неврозы у подростков и взрослых
- Ринитоподобные состояния (насморк) у подростков и взрослых
- Субатрофический, трофический ринит и смежная патология
- Травма носа
- Удаление сухих корок из носа
- Хламидийный и трихомонадный ринит (насморк)
- Хронический ринит: катаральный, гипертрофический, атрофический
Заболевания придаточных (околоносовых) пазух носа:
- Опухоли носа и околоносовых пазух, саркоидоз
- Острое воспаление верхнечелюстной пазухи (острый гайморит)
- Острое и хроническое воспаление клиновидной пазухи (острый и хронический сфеноидит)
- Острое воспаление решётчатой пазухи (острый этмоидит)
- Острое и хроническое воспаление лобной пазухи (острый и хронический фронтит)
- Остеомиелит верхнечелюстной (гайморовой) пазухи у детей раннего возраста
- Полипы носа
- Риногенные орбитальные и внутричерепные осложнения
- Травма околоносовых пазух (придаточных пазух носа)
- Хроническое воспаление верхнечелюстной пазухи (хронический гайморит)
- Хроническое воспаление решетчатой пазухи (хронический этмоидит)