Симптомы, диагностика и лечение головной боли и мигрени
Симптом головной боли, обзор мигрени
Головная боль, медицинский термин - цефалгия, является очень распространенным симптомом, характеризующимся болью, ощущаемой в области головы или верхней части шеи. Это не одно отдельное заболевание, а состояние, которое может возникать из-за огромного множества первопричин. Эти этиологические факторы в широком смысле делятся на первичные расстройства, сопровождающиеся головной болью, такие как мигрень, головная боль напряжения и тригеминальные вегетативные цефалгии (ТВЦ), при которых головная боль сама по себе является основным заболеванием, и вторичные головные боли, которые являются симптомом другого состояния [1]. Вторичные причины включают заболевания головного мозга и его защитных оболочек (менингеальных), такие как инфекции (менингит, арахноидит, энцефалит), кровоизлияния (субарахноидальное кровоизлияние, субдуральная гематома), объемные образования (опухоли, абсцессы), черепно-мозговая травма или нарушения динамики спинномозговой жидкости (ЦСЖ), приводящие к повышенному внутричерепному давлению (ВЧД) (например, гидроцефалия, идиопатическая внутричерепная гипертензия) или пониженному давлению ЦСЖ (например, постпункционная головная боль, спонтанная назальная ликворея). Головные боли также могут возникать из-за экстракраниальных проблем, таких как заболевания мышц и суставов шеи (цервикогенная головная боль), заболевания околоносовых пазух (синусит), заболевания глаз (острая глаукома, аномалии рефракции), проблемы с зубами, дисфункция височно-нижнечелюстного сустава (ВНЧС) или системные состояния, включая сосудистые нарушения (гигантоклеточный артериит, гипертензия, тромбоз церебральных вен), инфекции, метаболические нарушения, а также употребление психоактивных веществ или синдром отмены.
Боль, связанная с внутричерепными процессами, такими как менингит, субарахноидальное кровоизлияние или быстрорастущие опухоли, часто является результатом раздражения или механической деформации (растяжения, тракции) чувствительных к боли внутричерепных структур. К ним в первую очередь относятся твердая мозговая оболочка, выстилающая основание черепа и части серпа/намета мозжечка, а также крупные артерии (например, виллизиев круг), вены и венозные синусы в основании мозга [2]. Эти структуры иннервируются в основном ветвями тройничного нерва (V пара ЧМН - супратенториально) и верхними шейными спинномозговыми нервами (C1-C3 - инфратенториально и твердая мозговая оболочка задней черепной ямки). Механическая стимуляция (давление, вытяжение) или химическое раздражение (например, продуктами распада крови при САК, медиаторами воспаления при менингите) этих нервных окончаний вызывает головную боль. Повышенное ВЧД может вызывать головную боль за счет растяжения твердой мозговой оболочки и кровеносных сосудов, а также, возможно, за счет прямого эффекта давления, хотя корреляция между абсолютным уровнем ВЧД и тяжестью головной боли не всегда является прямой. Нарушение циркуляции ЦСЖ является ключевым фактором возникновения головных болей, связанных с гидроцефалией или объемными образованиями, обструктурирующими пути оттока ЦСЖ.
Сосудистые факторы тесно связаны с определенными типами головной боли. При мигрени сложные нейроваскулярные механизмы включают гипервозбудимость нейронов, кортикальную распространяющуюся депрессию (лежащую в основе ауры), активацию тригеминоваскулярной системы (высвобождение нейропептидов, таких как CGRP, вызывающих вазодилатацию и нейрогенное воспаление) и центральную сенситизацию болевых путей [3]. Колебания сосудистого тонуса могут способствовать восприятию боли путем активации периваскулярных окончаний тройничного нерва. Головные боли, связанные с тяжелой гипертензией (гипертонический криз/энцефалопатия) или гипотензией, также могут возникать из-за прямого воздействия на сосуды или нарушения ауторегуляции.
Невралгия включает раздражение, воспаление или повреждение специфических нервов, иннервирующих структуры головы и шеи (тройничный нерв - V ЧМН, языкоглоточный нерв - IX ЧМН, затылочные нервы, происходящие от корешков C2-C3, промежуточный нерв). Это обычно приводит к характерной острой, стреляющей, колющей, похожей на удар током или жгучей боли, ограниченной зоной иннервации нерва.
Тщательное описание характеристик головной боли (анамнез головной боли) имеет фундаментальное значение для постановки диагноза. Ключевые особенности включают:
- Характер: Как ощущается боль (например, давящая, стягивающая как обруч, пульсирующая/бьющая, колющая, пронзающая, стреляющая, жгучая, тупая, распирающая).
- Локализация: Где ощущается боль (например, односторонняя или двусторонняя, лобная, височная, затылочная, в темени, периорбитальная, лицевая). Точная локализация и паттерн иррадиации имеют важное значение.
- Интенсивность: Выраженность боли, обычно оцениваемая по числовой шкале (например, 0-10), в диапазоне от легкой до тяжелой/лишающей трудоспособности.
- Начало и продолжительность: Как быстро начинается головная боль (внезапное/резкое начало, похожее на "удар грома", вызывает опасения по поводу серьезной патологии, такой как САК) в сравнении с постепенным началом. Продолжительность отдельных приступов (секунды, минуты, часы, дни) и общая временная картина (эпизодическая vs. хроническая/постоянная).
- Частота: Как часто возникают головные боли (например, количество дней с головной болью в месяц). Используется для классификации эпизодических и хронических форм.
- Время возникновения: Связь со временем суток (например, пробуждение с головной болью, ухудшение во второй половине дня/вечером), менструальным циклом, выходными днями, конкретными видами деятельности или триггерами.
- Сопутствующие симптомы: Тошнота, рвота, фотофобия (светобоязнь), фонофобия (звукобоязнь), осмофобия (чувствительность к запахам); симптомы ауры (преходящие зрительные, сенсорные или двигательные нарушения, предшествующие или сопровождающие головную боль, типичные для мигрени с аурой); черепные вегетативные симптомы (ипсилатеральное слезотечение, инъецирование конъюнктивы, заложенность носа/ринорея, отек век, потливость лба/лица, миоз/птоз, типичные для ТВЦ); головокружение, вертиго, ригидность затылочных мышц, лихорадка.
- Облегчающие/усугубляющие факторы: Влияние обычной физической активности, изменения положения тела (ухудшение в положении лежа на спине предполагает высокое ВЧД; ухудшение в вертикальном положении предполагает низкое давление ЦСЖ), кашля/натуживания (проба Вальсальвы), стресса, определенных продуктов или напитков (триггеры), сна (часто облегчает мигрень), определенных лекарств.
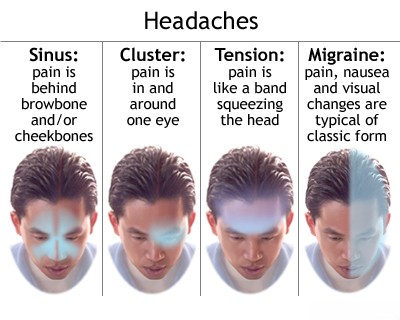
Характер головной боли дает диагностические подсказки: раздражение мозговых оболочек (менингит, САК) часто вызывает сильную, постоянную, диффузную боль с ригидностью мышц шеи. Невралгия тройничного нерва вызывает кратковременные (< секунд), мучительные, похожие на удар электрическим током приступы боли в лице, спровоцированные безобидными стимулами. Мигрень, как правило, пульсирующая и часто односторонняя. Головная боль напряжения классически описывается как двустороннее, непульсирующее чувство давления или стягивания ("по типу обруча"). Кластерная головная боль сопровождается мучительной, сильной односторонней болью в области глазницы/виска.
Головные боли могут быть постоянными (продолжающимися непрерывно в течение нескольких дней или дольше) или пароксизмальными (возникающими в виде отчетливых приступов с безболевыми интервалами). Сильная постоянная боль характерна для раздражения мозговых оболочек (хотя САК часто изначально проявляется внезапной сильной болью). Головные боли, связанные с повышением ВЧД, первоначально могут быть прерывистыми или усиливаться по утрам, становясь более постоянными и сильными по мере повышения давления.
Наличие менингеальных знаков (ригидность затылочных мышц, симптом Кернига, симптом Брудзинского) наряду с головной болью убедительно свидетельствует о раздражении мозговых оболочек в результате инфекции или попадания крови. Сопутствующие очаговые неврологические дефициты (слабость, онемение, нарушения зрения, затрудненная речь, проблемы с координацией) указывают на структурное поражение головного мозга (опухоль, инсульт, абсцесс) или специфическое неврологическое событие.
Диагностическая оценка часто включает рассмотрение сопутствующих данных: гипертоническая ретинопатия при офтальмоскопии указывает на гипертензию как на возможный фактор; очаговые симптомы при неврологическом осмотре или специфические отклонения на ЭЭГ могут помочь локализовать поражение; анализ ЦСЖ подтверждает инфекцию или кровотечение.
Головные боли, связанные с повышением внутричерепного давления (например, из-за гидроцефалии, опухоли, ИВЧГ), классически усиливаются при выполнении маневра Вальсальвы (кашель, чихание, натуживание), наклоне вперед или в положении лежа и могут быть наиболее выраженными при пробуждении по утрам.
Сама по себе артериальная гипертензия обычно не считается причиной хронической головной боли, если только АД не повышено очень сильно (гипертонический криз/энцефалопатия). Однако плохой контроль АД является фактором риска инсульта и сосудистых изменений, которые могут привести к головной боли.
Гипотензия, в частности ортостатическая гипотензия, может вызывать головные боли, как правило, менее интенсивные, часто тупые или диффузные, обычно сопровождающиеся головокружением, утомляемостью и слабостью при вставании.
Офтальмологические причины включают острую закрытоугольную глаукому (внезапная, сильная односторонняя боль в глазу, иррадиирующая в голову, нечеткость зрения, ореолы вокруг источников света, тошнота/рвота, покраснение глаза, фиксированный полурасширенный зрачок — это неотложное состояние), увеит/ирит (боль в глазу, покраснение, светобоязнь) и иногда нескорректированные аномалии рефракции (часто вызывающие лобную головную боль или утомление глаз ('астенопию'), обычно связанное с длительной работой вблизи).
Риносинусит вызывает головную боль или боль/ощущение давления в области лица над пораженной(ыми) пазухой(ами), часто усиливающуюся при наклоне вперед, и обычно сопровождающуюся назальными симптомами (заложенность, выделения, снижение обоняния). Средний отит может вызывать боль в ухе, иррадиирующую в ипсилатеральную часть головы.
Системные состояния, такие как острые лихорадочные заболевания (грипп, системные инфекции), некоторые эндокринные нарушения (гипотиреоз) и даже тяжелая анемия, могут сопровождаться головными болями.
Классификация головной боли и мигрени
Головные боли систематически классифицируются Международным обществом головной боли (IHS) с использованием Международной классификации расстройств, сопровождающихся головной болью, в настоящее время в ее 3-м издании (ICHD-3) [1]. Эта классификация имеет важное значение для точной диагностики, исследований и лечения. Основное разделение происходит на:
- Первичные головные боли: когда головная боль сама по себе является заболеванием, а не вызвана другим основным состоянием.
- Вторичные головные боли: когда головная боль является симптомом, связанным с другим заболеванием, которое, как известно, вызывает головную боль.
- Краниальные невралгии, центральные и первичные лицевые боли, и другие головные боли: включает синдромы лицевой боли и головные боли, которые не вписываются в первичную/вторичную модель.
Правильная классификация, основанная на подробном сборе анамнеза и соблюдении диагностических критериев ICHD-3, имеет фундаментальное значение.
Первичные головные боли (Классификация ICHD-3 - Основные категории)
- 1.1 Мигрень без ауры
- 1.2 Мигрень с аурой
- 1.2.1 Мигрень с типичной аурой
- 1.2.2 Мигрень со стволовой аурой (ранее базилярная)
- 1.2.3 Гемиплегическая мигрень (семейная/спорадическая)
- 1.2.4 Ретинальная мигрень
- 1.3 Хроническая мигрень (≥15 дней с головной болью/месяц в течение >3 месяцев, при этом ≥8 дней с признаками мигрени)
- 1.4 Осложнения мигрени
- 1.4.1 Мигренозный статус (изнурительный приступ >72 часов)
- 1.4.2 Персистирующая аура без инфаркта
- 1.4.3 Мигренозный инфаркт
- 1.4.4 Эпилептический приступ, вызванный мигренозной аурой (мигралепсия)
- 1.5 Возможная мигрень
- 1.6 Эпизодические синдромы, которые могут быть связаны с мигренью (предшественники в младенчестве/детстве)
- 1.6.1 Рецидивирующие желудочно-кишечные расстройства (синдром циклической рвоты, абдоминальная мигрень)
- 1.6.2 Доброкачественное пароксизмальное головокружение
- 1.6.3 Доброкачественный пароксизмальный кривошея
- 2.1 Нечастая эпизодическая головная боль напряжения (< 1 дня/месяц)
- 2.2 Частая эпизодическая головная боль напряжения (1-14 дней/месяц)
- 2.3 Хроническая головная боль напряжения (≥15 дней/месяц)
- 2.4 Возможная головная боль напряжения
- (Каждая категория может подразделяться в зависимости от наличия/отсутствия напряжения перикраниальных мышц)
- 3.1 Кластерная головная боль (Эпизодическая/Хроническая)
- 3.2 Пароксизмальная гемикрания (Эпизодическая/Хроническая)
- 3.3 Кратковременные односторонние невралгические головные боли (SUNCT/SUNA)
- 3.4 Hemicrania continua (непрерывная гемикрания)
- 3.5 Возможная тригеминальная вегетативная цефалгия
- 4.1 Первичная кашлевая головная боль
- 4.2 Первичная головная боль при физическом напряжении
- 4.3 Первичная головная боль, связанная с сексуальной активностью
- 4.4 Первичная громоподобная головная боль
- 4.5 Головная боль, вызванная холодовым раздражителем
- 4.6 Головная боль, вызванная внешним давлением
- 4.7 Первичная колющая головная боль
- 4.8 Монетовидная головная боль
- 4.9 Гипническая головная боль
- 4.10 Новая ежедневная персистирующая головная боль (НЕПГБ)
Вторичные головные боли (Классификация ICHD-3 - Основные категории)
- 5.1 Острая головная боль, связанная с травмой головы
- 5.2 Персистирующая головная боль, связанная с травмой головы
- 5.3 Острая головная боль, связанная с хлыстовой травмой
- 5.4 Персистирующая головная боль, связанная с хлыстовой травмой
- 5.5 Острая головная боль, связанная с краниотомией
- 5.6 Персистирующая головная боль, связанная с краниотомией
- 6.1 Головная боль, связанная с ишемическим инсультом или транзиторной ишемической атакой (ТИА)
- 6.2 Головная боль, связанная с нетравматическим внутричерепным кровоизлиянием (ВМК, САК, СДГ)
- 6.3 Головная боль, связанная с неразорвавшейся сосудистой мальформацией (аневризма, АВМ, дуральная АВ-фистула, кавернозная ангиома)
- 6.4 Головная боль, связанная с артериитом (гигантоклеточный артериит - ГКА, первичный ангиит ЦНС - ПАЦНС)
- 6.5 Боли в сонной или позвоночной артериях (связанные с диссекцией, состоянием после эндартерэктомии, ангиопластики)
- 6.6 Головная боль, связанная с тромбозом церебральных вен (ТЦВ)
- 6.7 Головная боль, связанная с другими острыми внутричерепными артериопатиями (например, ООВС, вазоспазм)
- 6.8 Головная боль, связанная с апоплексией гипофиза
- 7.1 Головная боль, связанная с повышенным давлением ЦСЖ (Идиопатическая внутричерепная гипертензия - ИВЧГ, вторичные причины)
- 7.2 Головная боль, связанная с пониженным давлением ЦСЖ (постпункционная, ликворная фистула, спонтанная внутричерепная гипотензия - СВГ)
- 7.3 Головная боль, связанная с неинфекционными воспалительными заболеваниями (нейросаркоидоз, асептический менингит, лимфоцитарный гипофизит, IgG4-ассоциированное заболевание)
- 7.4 Головная боль, связанная с внутричерепным новообразованием (первичная опухоль головного мозга, метастазы)
- 7.5 Головная боль, связанная с интратекальным введением
- 7.6 Головная боль, связанная с эпилептическим приступом (иктальная, постиктальная)
- 7.7 Головная боль, связанная с мальформацией Киари типа I (CM1)
- 7.8 Головная боль, связанная с другим несосудистым внутричерепным расстройством
- 8.1 Головная боль, вызванная острым применением или воздействием веществ (например, доноры оксида азота, алкоголь, кокаин, гистамин, CGRP)
- 8.2 Абузусная головная боль (АГБ) (возникающая в результате хронического избыточного применения препаратов для купирования головной боли - анальгетиков, триптанов, опиоидов, эрготаминов, комбинированных анальгетиков)
- 8.3 Головная боль как побочный эффект длительного приема лекарств
- 8.4 Головная боль, связанная с отменой веществ (например, кофеин, опиоиды, эстроген)
- 9.1 Головная боль, связанная с внутричерепной инфекцией (например, бактериальный/вирусный/грибковый менингит, энцефалит, абсцесс головного мозга, субдуральная эмпиема)
- 9.2 Головная боль, связанная с системной инфекцией (например, грипп, сепсис, COVID-19)
- 10.1 Головная боль, связанная с гипоксией и/или гиперкапнией (например, высотная головная боль, головная боль водолазов, головная боль при апноэ во сне)
- 10.2 Диализная головная боль
- 10.3 Головная боль, связанная с артериальной гипертензией (связанная с гипертоническим кризом, феохромоцитомой, преэклампсией/эклампсией)
- 10.4 Головная боль, связанная с гипотиреозом
- 10.5 Головная боль, связанная с голоданием
- 10.6 Сердечная цефалгия (редкая, провоцируемая ишемией миокарда)
- 10.7 Головная боль, связанная с другими нарушениями гомеостаза
- 11.1 Головная боль, связанная с патологией костей черепа
- 11.2 Головная боль, связанная с патологией шеи (Цервикогенная головная боль)
- 11.3 Головная боль, связанная с патологией глаз (например, острая глаукома, аномалии рефракции, воспаление глаз)
- 11.4 Головная боль, связанная с патологией ушей
- 11.5 Головная боль, связанная с риносинуситом
- 11.6 Головная боль, связанная с патологией зубов или челюстей
- 11.7 Головная боль, связанная с дисфункцией височно-нижнечелюстного сустава (ВНЧС)
- 11.8 Головная или лицевая боль, связанная с воспалением шилоподъязычной связки (синдром Игла)
- 12.1 Головная боль, связанная с соматоформным расстройством
- 12.2 Головная боль, связанная с психотическим расстройством
Краниальные невралгии, центральные и первичные лицевые боли, и другие головные боли (ICHD-3 Часть 3 и Приложение)
- 13.1 Невралгия тройничного нерва (Классическая, Вторичная, Идиопатическая)
- 13.2 Невралгия языкоглоточного нерва (Классическая, Вторичная, Идиопатическая)
- 13.3 Невралгия промежуточного нерва
- 13.4 Невралгия затылочного нерва
- 13.5 Синдром шея-язык
- 13.6 Неврит зрительного нерва (Связанная с ним боль)
- 13.7 Головная боль, связанная с ишемическим параличом глазодвигательных нервов
- 13.8 Синдром Толосы–Ханта
- 13.9 Паратригеминальный окулосимпатический синдром (Редера) - & Примечание: Часто считается вторичным
- 13.10 Рецидивирующая болевая офтальмоплегическая нейропатия (РБОН)
- 13.11 Синдром жжения рта (СЖР)
- 13.12 Персистирующая идиопатическая лицевая боль (ПИЛБ)
- 13.13 Центральная нейропатическая боль (например, Центральная постинсультная боль, лицевая боль, связанная с РС)
Примечание: В Приложении к ICHD-3 перечислены состояния, требующие дальнейших исследований или валидации, или классификация которых неясна. Примеры могут включать концепции, ранее входившие в раздел "Другие расстройства с головной болью".
Диагностика головной боли и мигрени
Диагностический подход к головной боли начинается со всестороннего сбора анамнеза пациента и неврологического осмотра. Для многих первичных головных болей, таких как типичная мигрень или головная боль напряжения, диагноз часто можно поставить уверенно на основании клинической картины, соответствующей установленным диагностическим критериям (например, критериям ICHD-3) [4]. Пациенты, обращающиеся с длительными, хроническими или остро выраженными головными болями, либо с головными болями с нетипичными признаками или сопутствующими неврологическими симптомами ("красные флаги"), требуют дальнейшего обследования для исключения вторичных причин, что обычно включает консультацию невролога или специалиста по головной боли (цефалголога).
Дифференциальный диагноз головной боли
| Категория / Состояние | Ключевые особенности / Отличительные признаки | Типичные исследования / Данные |
|---|---|---|
| Первичные головные боли | ||
| Мигрень (с аурой/без ауры) | Эпизодические приступы (4-72 ч). Обычно односторонняя, пульсирующая, умеренная/сильная боль, усугубляющаяся обычной физической активностью. Сопутствующая тошнота и/или рвота, фотофобия И фонофобия. Аура: преходящие, обратимые неврологические симптомы (чаще всего зрительные), предшествующие или сопровождающие головную боль. | Клинический диагноз на основе критериев ICHD-3. Нормальный неврологический статус между приступами. Нейровизуализация обычно в норме (показана только при наличии атипичных черт или "красных флагов"). |
| Головная боль напряжения (ГБН) | Длится от 30 мин до 7 дней. Двусторонняя локализация, давящий/стягивающий (непульсирующий) характер, легкая/умеренная интенсивность. Не усиливается при обычной физической активности. Может присутствовать ЛИБО фотофобия ЛИБО фонофобия, но НЕ обе сразу; без тошноты/рвоты (или только легкая тошнота). Может присутствовать болезненность перикраниальных мышц. | Клинический диагноз на основе критериев ICHD-3. Нормальный неврологический статус. Визуализация обычно не показана, если нет атипичных черт. |
| Тригеминальные вегетативные цефалгии (ТВЦ - например, кластерная головная боль, пароксизмальная гемикрания, SUNCT/SUNA, hemicrania continua) | Группа расстройств со строго односторонней сильной болью (часто орбитальной/супраорбитальной/височной). Сопровождается обязательными ипсилатеральными краниальными вегетативными симптомами (инъекция конъюнктивы, слезотечение, заложенность носа/ринорея, отек век, потливость/покраснение лица и лба, чувство заложенности в ухе, миоз/птоз). Различная продолжительность/частота приступов различает подтипы (см. таблицу ниже). | Клинический диагноз на основе специфических критериев ICHD-3 для каждой ТВЦ. МРТ необходима прежде всего для исключения вторичных причин, имитирующих ТВЦ (например, аденома гипофиза, структурные поражения, затрагивающие путь тройничного нерва/кавернозный синус). Специфический ответ на лечение имеет решающее значение для диагностики (например, кислород/триптаны для КГБ; абсолютный ответ на индометацин для ПГ и ГК). |
| Вторичные головные боли (Избранные примеры "красных флагов", требующих срочного обследования) | ||
| Субарахноидальное кровоизлияние (САК) | Внезапное начало, сильная "громоподобная" головная боль (достигающая максимальной интенсивности за время от нескольких секунд до минуты, "худшая головная боль в жизни"). Часто сопровождается потерей/изменением сознания, тошнотой/рвотой, ригидностью затылочных мышц, светобоязнью. | Срочная бесконтрастная КТ головы (высокая чувствительность в первые 6-12 часов). Если КТ отрицательная, но клинические подозрения остаются высокими, люмбальная пункция (ЛП) через 6-12 часов показывает кровь (эритроциты) или ксантохромию (билирубин). Для выявления источника необходима КТА/ЦАС (обычно разорвавшаяся аневризма). |
| Менингит / Энцефалит | Головная боль (часто сильная, генерализованная), лихорадка, ригидность затылочных мышц (менингизм), светобоязнь, измененный психический статус (спутаность сознания, летаргия, кома). Могут быть судороги, очаговые неврологические дефициты (чаще при энцефалите). | ЛП обязательна (если безопасна после визуализации, исключающей выраженный масс-эффект): анализ ЦСЖ показывает воспаление (лейкоцитарный плеоцитоз - нейтрофилы при бактериальном, лимфоциты при вирусном/туберкулезном/грибковом), измененные уровни белка/глюкозы. Окраска по Граму/посев/ПЦР выявляет возбудителя. МРТ головного мозга (предпочтительна) может показать контрастирование мозговых оболочек или изменения паренхимы (энцефалит). |
| Внутричерепное объемное образование (Опухоль, Абсцесс, Крупная Гематома) | Головная боль часто прогрессирующая, усиливается утром или при пробе Вальсальвы, может пробуждать от сна. Тошнота/рвота (признаки повышения ВЧД). Развитие очаговых неврологических дефицитов (слабость, потеря чувствительности, изменения зрения, афазия), судорог, изменений личности/когнитивных функций в зависимости от локализации/размера. Застойный диск зрительного нерва при офтальмоскопии. | МРТ с контрастом является методом визуализации выбора, четко очерчивает объемное образование, отек, масс-эффект. КТ полезна на начальном этапе в экстренных случаях. Для окончательного диагноза типа опухоли может потребоваться биопсия. |
| Идиопатическая внутричерепная гипертензия (ИВЧГ) / Вторичные причины высокого ВЧД | Головная боль (часто диффузная, давящая, усиливающаяся при натуживании/наклоне), пульсирующий тиннитус (шум/гул в ушах), преходящие нарушения зрения (зрение ненадолго затуманивается), диплопия (из-за пареза VI ЧМН), застойный диск зрительного нерва при осмотре. Факторы риска ИВЧГ: молодые женщины с ожирением. Может быть вторичной по отношению к ТЦВ, приему лекарств (тетрациклины, витамин А). | Офтальмоскопия подтверждает отек диска зрительного нерва (папиллоэдему). Нейровизуализация (предпочтительно МРТ/МР-венография) необходима для исключения структурного образования/гидроцефалии/ТЦВ; может показать специфические признаки (пустое турецкое седло, расширение/извитость оболочек зрительного нерва, стеноз поперечного синуса). ЛП (проведенная с осторожностью) подтверждает повышенное начальное давление (>25 см вод. ст. у взрослых) при нормальном составе ЦСЖ. |
| Головная боль при низком давлении ЦСЖ (Постпункционная, Спонтанная ликворея - СВГ) | Ортостатическая головная боль: Возникает или значительно усиливается в течение нескольких минут после принятия вертикального положения (сидя/стоя), быстро облегчается в положении лежа. Часто боль в затылке/шее. Может сопровождаться тошнотой, приглушенностью слуха, шумом в ушах, головокружением. В анамнезе недавняя ЛП или травма, или может быть спонтанной. | МРТ головного мозга с контрастом может показать характерные признаки: диффузное пахименингеальное (дуральное) контрастирование, провисание ствола мозга/миндалин мозжечка, субдуральные скопления жидкости/гигромы, увеличение гипофиза. ЛП (если выполняется) показывает низкое начальное давление (<6 см вод. ст. или даже неизмеримое). Визуализация позвоночника (МР-миелография, КТ-миелография, цифровая субтракционная миелография) может выявить место истечения ЦСЖ. |
| Гигантоклеточный артериит (ГКА) / Височный артериит | Возраст обычно ≥50 лет. Впервые возникшая головная боль (часто височная, может быть диффузной), болезненность кожи головы (особенно височных артерий - могут быть утолщенными/болезненными/не пульсирующими), перемежающаяся хромота челюсти (боль при жевании), внезапные зрительные симптомы (amaurosis fugax - преходящая монокулярная слепота, диплопия, стойкая потеря зрения - офтальмологическое неотложное состояние!). Часты системные симптомы (лихорадка, недомогание, потеря веса, ревматическая полимиалгия - боль/скованность в плечевом/тазовом поясе). | Значительно повышенные СОЭ (>50 мм/ч) и/или СРБ в высшей степени подозрительны. Биопсия височной артерии, показывающая васкулит, является золотым стандартом (но может быть отрицательной из-за сегментарного поражения - "skip lesions"). Необходимо немедленное начало терапии высокими дозами кортикостероидов для предотвращения необратимой слепоты, часто назначаемой на основе клинических подозрений до получения результатов биопсии. |
| Тромбоз церебральных вен (ТЦВ) | Вариабельная клиническая картина. Головная боль - самый частый симптом (часто сильная, прогрессирующая, может имитировать мигрень или ИВЧГ). Возможны судороги, очаговые неврологические дефициты (связанные с венозными инфарктами/кровоизлияниями), папиллоэдема, изменение сознания. Часто присутствуют факторы риска (протромботические состояния, беременность/послеродовый период, пероральные контрацептивы, инфекция, обезвожирование, злокачественные новообразования). | МР-венография (MRV) или КТ-венография (CTV) является диагностической, подтверждает отсутствие кровотока / тромб ("симптом пустой дельты" на контрастной КТ/МРТ для верхнего сагиттального синуса) в дуральных синусах или кортикальных венах. D-димер может быть повышен, но не специфичен. МРТ/КТ головного мозга может показать венозные инфаркты (часто геморрагические) или отек. |
| Цервикогенная головная боль (связанная с Болью в шее) | Головная боль, иррадиирующая из источника в шейном отделе позвоночника (суставы, мышцы, связки, диски). Обычно односторонняя боль, начинающаяся в шее/затылке и иррадиирующая вперед в височную/лобную/орбитальную области. Провоцируется или усугубляется специфическими движениями шеи или длительными неудобными позами шеи. Часто наблюдается снижение объема движений в шейном отделе. Может сосуществовать ипсилатеральная боль в шее/плече/руке. | Клинический диагноз на основе критериев ICHD-3, требующий доказательств наличия цервикального источника, связанного с началом/ремиссией головной боли, и демонстрации провокации при осмотре шеи. Визуализация (рентген, МРТ) может показать патологию шейного отдела позвоночника (например, артрит, заболевание дисков), но эти данные распространены и часто не имеют специфической причинно-следственной связи. Диагностические анестетические блокады шейных структур (например, фасеточных суставов С2/3, нервных корешков С2/3, большого затылочного нерва) могут помочь подтвердить диагноз, если они временно устраняют головную боль. |
| Острая закрытоугольная глаукома | Внезапное начало сильной односторонней боли в глазу, часто отдающей в ипсилатеральную область лба/виска. Сопровождается затуманиванием зрения ("пелена"), видением ореолов вокруг источников света, тошнотой/рвотой. Глаз выглядит красным (инъекция конъюнктивы, цилиарная гиперемия), роговица может быть мутной, зрачок часто полурасширен и слабо реагирует на свет. | Офтальмологическое неотложное состояние. Требует срочной консультации офтальмолога. Тонометрия показывает значительно повышенное внутриглазное давление (ВГД). Гониоскопия подтверждает закрытие угла передней камеры. Необходима немедленная терапия для снижения ВГД. |
Ключевые элементы диагностического процесса включают:
- Подробный анамнез головной боли: Это наиболее важный компонент. Используйте описанные ранее характеристики (Характер, Локализация, Интенсивность, Начало, Продолжительность, Частота, Время возникновения, Сопутствующие симптомы, Облегчающие/Усугубляющие факторы). Также следует поинтересоваться историей головных болей в прошлом, реакцией на предыдущее лечение, семейным анамнезом головных болей (особенно мигрени), приемом лекарств (включая безрецептурные препараты, добавки, кофеин), сопутствующими заболеваниями (соматическими, психиатрическими), режимом сна и факторами образа жизни (стресс, диета, физические упражнения). Дневники головной боли, которые ведутся проспективно, очень ценны для отслеживания паттернов и триггеров.
- Неврологический осмотр: Тщательное обследование имеет важное значение прежде всего для скрининга на наличие признаков, указывающих на вторичную причину ("красные флаги"). Сюда входит оценка психического статуса, черепных нервов (особенно остроты зрения, полей зрения методом конфронтации, осмотр глазного дна на предмет отека диска зрительного нерва, зрачковые реакции, движения глаз), двигательной функции (сила, тонус, рефлексы), чувствительности, координации (пальце-носовая, пяточно-коленная пробы) и походки.
- Физикальный осмотр: Включает оценку жизненно важных показателей (АД, температура), обследование головы и шеи на предмет болезненности (пальпация перикраниальных мышц, пазух, височных артерий, ВНЧС, амплитуды движений шейного отдела позвоночника и болезненности), аускультацию на предмет шумов (каротидных, орбитальных) и обследование, соответствующее предполагаемым системным причинам.
- Выявление "Красных флагов" (полезно мнемоническое правило SNOOPP): Определенные признаки указывают на потенциально серьезную первопричину, требующую срочного обследования (обычно нейровизуализации) [5]:
- Системные симптомы (лихорадка, потеря веса, озноб, миалгия) или Вторичные факторы риска (ВИЧ, рак, иммуносупрессия).
- Неврологические признаки или симптомы (очаговые дефициты, такие как слабость, онемение, диплопия; изменение сознания; папиллоэдема; судороги).
- Начало: Внезапное, резкое или за доли секунды ("громоподобная" головная боль).
- Пожилой возраст: Впервые возникшая или прогрессирующая головная боль после 50 лет (риск ГКА, опухоли и т.д.).
- Изменение паттерна: Значительное изменение частоты, тяжести или клинических характеристик ранее существовавших головных болей.
- Позиционное ухудшение (указывает на изменения ВЧД), провоцирование маневром Вальсальвы/физической нагрузкой, прогрессирующая головная боль несмотря на лечение.
- Диагностическое тестирование (Руководствуется данными анамнеза и осмотра, особенно "красными флагами"):
- Нейровизуализация: МРТ головного мозга (с контрастом/без контраста), как правило, предпочтительнее для оценки не острой головной боли с "красными флагами" из-за более высокой чувствительности к большинству структурных поражений (опухоли, воспаление, перенесенные инфаркты, мальформация Киари) и отсутствия облучения. КТ головного мозга (бесконтрастная) является методом первого выбора в острых/экстренных ситуациях для быстрого исключения кровоизлияния (САК, ВМК, СДГ), гидроцефалии или крупных объемных образований. Сосудистая визуализация (МР-ангиография/венография, КТ-ангиография/венография) добавляется, если подозревается сосудистая патология (аневризма, диссекция, васкулит, ТЦВ). МРТ шейного отдела позвоночника может потребоваться при подозрении на цервикогенную головную боль или патологию верхнешейного отдела, иррадиирующую боль.
- Люмбальная пункция (ЛП) для Анализа ЦСЖ: Обязательна при подозрении на менингит, энцефалит или САК (при отрицательной ранней КТ), а иногда и для измерения начального давления (при ИВЧГ или низком давлении ЦСЖ). Должна проводиться только после того, как нейровизуализация исключила объемное образование или значительную гидроцефалию, которые могут вызвать вклинение. Анализ включает начальное давление, подсчет клеток/лейкоцитарную формулу, белок, глюкозу, окраску по Граму, посевы и потенциально специфические тесты (ПЦР на вирусы, цитология, олигоклональные полосы и т.д.).
- Анализы крови: Назначаются в зависимости от подозрений. Общие тесты включают ОАК, СОЭ, СРБ (на инфекцию/воспаление, например ГКА), базовую биохимическую панель, тесты функции щитовидной железы. Специфические тесты на системные заболевания по показаниям.
- Другие тесты: Биопсия височной артерии (при подозрении на ГКА). Консультация офтальмолога при подозрении на офтальмологические причины или папиллоэдему. Консультация ЛОР-врача при подозрении на заболевание пазух. Полисомнография при головной боли, связанной с апноэ во сне.
Магнитно-резонансная томография (МРТ) головного мозга показана для оценки головной боли, когда клинические признаки ("красные флаги") указывают на возможную вторичную причину, такую как структурные поражения, сосудистые аномалии или состояния, вызывающие патологическое внутричерепное давление или гидроцефалию.
Важные соображения в диагностике головной боли:
- Нейровизуализация обычно не требуется пациентам с длительным анамнезом стабильных головных болей, соответствующих четким диагностическим критериям первичных расстройств, таких как типичная мигрень или типичная эпизодическая ГБН, особенно если неврологический осмотр в норме [6]. Ненужная визуализация может быть дорогостоящей и может привести к тревожности по поводу случайных находок (например, неспецифических пятен в белом веществе, кист шишковидной железы), которые обычно не связаны с головной болью.
- Когда визуализация показана для оценки головной боли, МРТ (без и часто с контрастом), как правило, предпочтительнее КТ в большинстве не острых ситуаций из-за ее превосходной способности обнаруживать более широкий спектр потенциальных скрытых патологий (опухоли, воспаление, ишемия, Киари, проблемы с гипофизом и т.д.). КТ проводится быстрее и лучше подходит для выявления острого кровоизлияния и деталей костной ткани.
- Хирургические процедуры, направленные на предполагаемые "триггерные точки мигрени" (например, декомпрессия нерва, резекция мышц), считаются спорными и экспериментальными основными обществами по изучению головной боли и, как правило, не рекомендуются в качестве стандартной практики за рамками клинических испытаний. Приоритет следует отдавать научно обоснованным фармакологическим и нефармакологическим методам лечения [7].
- Опиоиды и препараты, содержащие барбитураты (например, кодеин, оксикодон, гидрокодон, комбинации с буталбиталом), как правило, следует избегать или использовать очень редко для рутинного лечения рецидивирующих первичных головных болей (таких как мигрень или ГБН) из-за высоких рисков развития толерантности, зависимости, привыкания, ухудшения частоты головных болей и развития абузусной головной боли (АГБ) [8]. Их использование должно быть ограничено редкими специфическими ситуациями экстренной помощи под тщательным контролем.
- Частое или длительное использование (например, >10-15 дней/месяц в зависимости от класса) любых препаратов для купирования острой головной боли, включая простые анальгетики (парацетамол/ацетаминофен, НПВП) и триптаны, может привести к головной боли при избыточном применении лекарственных препаратов (ГБИЛП/АГБ), характеризующейся учащением головных болей и развитием хронической головной боли. Пациенты, испытывающие частые головные боли (>4 в месяц или изнурительные приступы), должны проконсультироваться с врачом для постановки точного диагноза и обсуждения соответствующих профилактических стратегий, а не полагаться исключительно на эскалацию острого самолечения [9].
Лечение редких тригеминальных вегетативных цефалгий (ТВЦ)
Тригеминальные вегетативные цефалгии (ТВЦ) — это группа первичных заболеваний, сопровождающихся головной болью, характеризующихся сильной, строго односторонней головной болью, локализованной в зоне иннервации тройничного нерва (часто в орбитальной, супраорбитальной или височной области), сопровождающейся обязательными ипсилатеральными краниальными вегетативными симптомами (такими как инъекция конъюнктивы, слезотечение, заложенность носа, ринорея, отек век, потливость/покраснение лица и лба, миоз, птоз, чувство заложенности в ухе) [1]. Дифференциальная диагностика между ТВЦ имеет решающее значение, так как ответы на лечение значительно варьируют, причем некоторые из них обладают исключительной чувствительностью к конкретным препаратам [10].
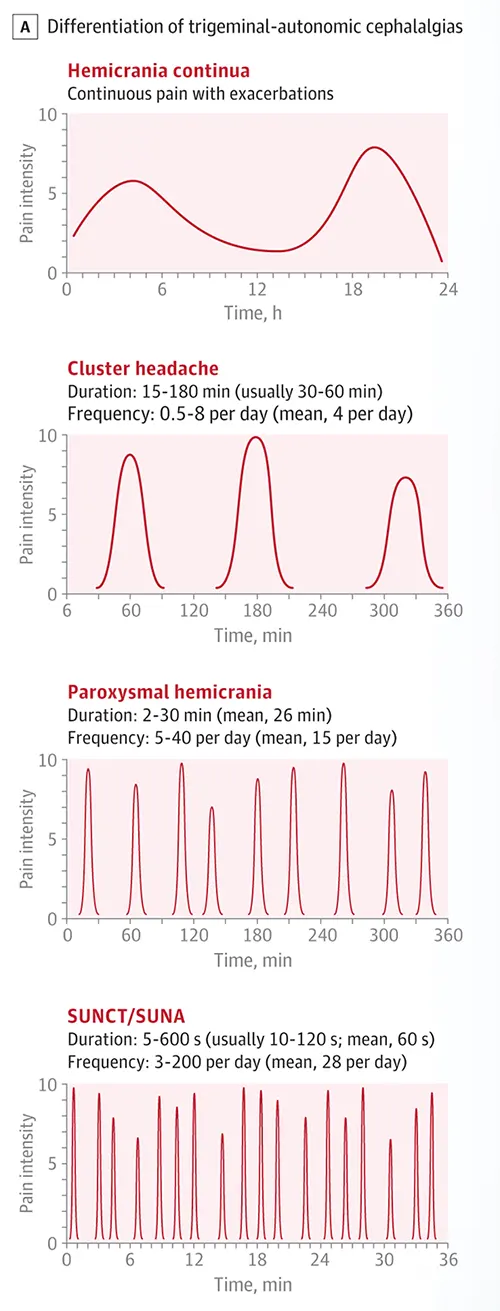
Ключевые отличительные признаки, основанные на продолжительности приступа, частоте и ответе на индометацин:
Тип ТВЦ (ICHD-3) |
Типичные характеристики приступа |
Ключевой отличительный признак / Ответ на лечение |
|---|---|---|
| Кластерная головная боль (КГБ) | Продолжительность: 15-180 минут Частота: от 1 через день до 8 в день Боль: Мучительная, сверлящая/колющая, орбитальная/височная. Часто сопровождается двигательным беспокойством/ажитацией во время приступов. Вегетативные признаки обязательны. |
Более длительные приступы по сравнению с другими ТВЦ (кроме HC). Часто возникает циклическими "кластерами" (эпизодическая КГБ) или непрерывно (хроническая КГБ). Остро реагирует на высокопоточный кислород, подкожный/назальный суматриптан. Варианты профилактики: Верапамил (первая линия), литий, топирамат, галканезумаб. |
| Пароксизмальная гемикрания (ПГ) | Продолжительность: 2-30 минут Частота: Обычно ≥5 в день (часто очень высокая, >10-20/день) Боль: Сильная, односторонняя орбитальная/височная/лобная. Вегетативные признаки обязательны. Меньшая ажитация, чем при КГБ. |
Более короткие, очень частые приступы по сравнению с КГБ. Абсолютный и быстрый ответ на терапевтические дозы индометацина является патогномоничным/диагностическим [11]. |
| Кратковременные односторонние невралгические головные боли (SUN) - SUNCT - SUNA |
Продолжительность: 1-600 секунд (часто очень короткие уколы, пики или "пилообразный" паттерн) Частота: От как минимум 1 приступа в день до сотен в день (часто очень частые "залпы"). Боль: Умеренная/сильная, колющая/жгучая, орбитальная/височная. Вегетативные признаки обязательны. SUNCT: Ярко выражены КАК инъекция конъюнктивы, ТАК И слезотечение. SUNA: Только один симптом или ни одного из пары инъекция конъюнктивы/слезотечение. Могут присутствовать другие вегетативные признаки. |
Очень короткие (секунды), очень частые приступы; часто провоцируются кожными раздражителями. Как правило, рефрактерны к индометацину и стандартным методам лечения КГБ. Ламотриджин часто является профилактическим средством первой линии. Другие варианты: топирамат, габапентин, в/в лидокаин (купирование). |
| Hemicrania Continua (HC) | Непрерывная, умеренной интенсивности, строго односторонняя фоновая головная боль, присутствующая ежедневно в течение >3 месяцев. Возникают накладывающиеся друг на друга обострения сильной боли, во время которых присутствуют ипсилатеральные вегетативные признаки +/- мигренеподобные черты (тошнота, фото/фонофобия). | Наличие непрерывной фоновой односторонней боли. Абсолютный и быстрый ответ на терапевтические дозы индометацина является патогномоничным/диагностическим [12]. |
Примечание: Нейровизуализация (МРТ головного мозга) рекомендуется всем пациентам с подозрением на ТВЦ, особенно при первом обращении, для исключения вторичных причин (например, опухолей гипофиза, сосудистых поражений, патологии задней черепной ямки), которые могут имитировать феноменологию ТВЦ.
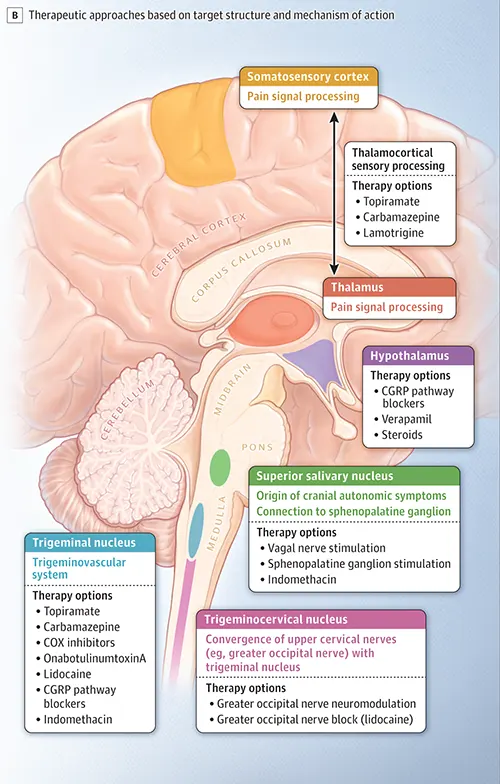
Понимание предполагаемой патофизиологии, включающей активацию тригеминоваскулярной системы, активацию парасимпатического рефлекса (через верхнее слюноотделительное ядро и крылонёбный ганглий, что приводит к вегетативным симптомам) и потенциальную центральную модуляцию/дисфункцию (например, задний гипоталамус, вовлеченный в периодичность кластерной головной боли), помогает направлять таргетную терапию [13].
Терапевтические подходы, нацеленные на различные структуры/механизмы при ТВЦ:
Потенциальная мишень / Механизм |
Примеры вариантов терапии (Конкретный выбор критически зависит от диагноза ТВЦ) |
|---|---|
| Препараты для купирования острого приступа | - Кислород: высокопоточный (12-15 л/мин) 100% кислород через нереверсивную маску (первая линия при кластерной головной боли). - Триптаны: Подкожный или назальный суматриптан (Эффективны при кластерной головной боли, в меньшей степени при других ТВЦ). - Лидокаин: Интраназально или внутривенно (Может помочь при SUNCT/SUNA в остром периоде). - Индометацин: Перорально или ректально (диагностический/терапевтический при ПГ и HC, не эффективен при КГБ или SUNCT/SUNA). |
| Профилактическая терапия - Модуляторы каналов | - Верапамил: Блокатор кальциевых каналов (Профилактическое средство первой линии при кластерной головной боли, требует высоких доз и ЭКГ-мониторинга). - Ламотриджин: Блокатор натриевых каналов (Часто профилактика первой линии при SUNCT/SUNA). - Топирамат: Множественные механизмы, включая модуляцию каналов (Вариант профилактики при КГБ, ПГ, SUNCT/SUNA, HC). - Карбамазепин/Окскарбазепин: Блокаторы натриевых каналов (Могут помочь при SUNCT/SUNA). - Габапентин/Прегабалин: Модуляторы кальциевых каналов (Могут помочь при SUNCT/SUNA, иногда КГБ). |
| Профилактическая терапия - Другие фармакологические | - Индометацин: НПВП (Первая линия, диагностический для пароксизмальной гемикрании и Hemicrania Continua). - Литий: Стабилизатор настроения (Вариант профилактики кластерной головной боли, особенно хронической). - Мелатонин: Может помочь в профилактике кластерной головной боли. - Кортикостероиды: (например, преднизон) Используются для краткосрочной переходной терапии с целью прерывания кластерных циклов или индукции ремиссии до начала действия долгосрочных профилактических средств (КГБ, иногда другие ТВЦ). |
| Профилактическая терапия - Нейромодуляция/Интервенционная | - Блокада большого затылочного нерва (GON): Инъекция местного анестетика +/- стероида (Может обеспечить временное облегчение/прервать кластерные циклы при КГБ, иногда полезна при других ТВЦ). - Стимуляция затылочного нерва (ONS): Имплантированное устройство (Рассматривается при рефрактерной к медикаментозному лечению хронической кластерной головной боли). - Стимуляция крылонёбного ганглия (SPG): Имплантированное устройство (Экспериментальная/одобрена в некоторых регионах при рефрактерной хронической кластерной головной боли). - Стимуляция блуждающего нерва (VNS): Неинвазивное устройство, прикладываемое к шее (Одобрено в некоторых регионах для эпизодической/хронической кластерной головной боли). - Глубокая стимуляция мозга (DBS): Воздействие на задний гипоталамус (Экспериментальная, для крайне рефрактерной хронической кластерной головной боли). |
| Профилактическая терапия - Биопрепараты | - Моноклональные антитела к CGRP: (например, Галканезумаб одобрен для профилактики эпизодической кластерной головной боли). Эренумаб, Фреманезумаб изучались с переменными результатами при КГБ. Роль при других ТВЦ менее ясна. |
Примечание: Выбор терапии должен основываться на точном диагнозе по ICHD-3, индивидуальных факторах пациента и тщательном учете эффективности и побочных эффектов. Проба с индометацином обязательна при подозрении на ПГ или HC.
Лечение головной боли и мигрени
Стратегии лечения головной боли в значительной степени зависят от конкретного диагноза (тип первичной или вторичной головной боли) и индивидуальных факторов пациента (частота, тяжесть, продолжительность приступов, наличие ауры, влияние на качество жизни, сопутствующие заболевания, предпочтения пациента, ответы на предшествующее лечение). Точный диагноз в соответствии с критериями ICHD-3 имеет первостепенное значение перед началом терапии.
Общие подходы включают:
- Острое (купирующее/экстренное) лечение: Направлено на остановку или значительное снижение тяжести и сопутствующих симптомов приступа головной боли после его начала. Должно быть принято как можно раньше с момента начала приступа для достижения наилучшего эффекта. Примеры включают:
- Простые анальгетики: Ацетаминофен (парацетамол), НПВП (ибупрофен, напроксен натрия, диклофенак, аспирин).
- Комбинированные анальгетики: Часто содержат кофеин, аспирин/ацетаминофен +/- буталбитал (использование ограничено из-за риска развития АГБ/зависимости).
- Специфические препараты для купирования мигрени:
- Триптаны: Агонисты серотониновых 5-HT1B/1D рецепторов (суматриптан, ризатриптан, золмитриптан, элетриптан, алмотриптан, фроватриптан, наратриптан), доступные в различных формах (таблетки, назальный спрей, инъекции). Первая линия при мигренозных приступах средней/тяжелой степени. Противопоказаны при неконтролируемой гипертензии, ишемической болезни сердца/сосудов.
- Гепанты: Низкомолекулярные антагонисты рецепторов CGRP (уброгепант, римегепант для экстренного лечения). Являются альтернативой для тех, кто не может принимать триптаны или не реагирует на них.
- Дитан: Селективный агонист 5-HT1F рецепторов (ласмидитан). Альтернатива для купирования мигрени, не обладает сосудосуживающим эффектом, но может вызывать побочные эффекты со стороны ЦНС (головокружение, седативный эффект - ограничения на вождение автомобиля).
- Препараты спорыньи (Эрготы): Дигидроэрготамин (ДГЭ - назальный спрей, инъекция), эрготамина тартрат (таблетки, суппозитории - использование ограничено из-за побочных эффектов/сужения сосудов).
- Специфическое лечение кластерной головной боли: Высокопоточный кислород (100% при 12-15 л/мин через нереверсивную маску), подкожный или назальный суматриптан.
- Вспомогательные средства: Противорвотные (метоклопрамид, прохлорперазин, ондансетрон) от тошноты/рвоты, часто назначаются вместе с препаратами для купирования приступа.
- Профилактическое лечение: Направлено на снижение частоты, тяжести и/или продолжительности приступов головной боли, улучшение реакции на купирующие препараты и снижение инвалидизации. Рассматривается, когда приступы частые (например, ≥4 дней с головной болью/месяц или ≥8 для хронической мигрени), тяжелые, продолжительные, изнурительные, вызывают значительную инвалидизацию несмотря на оптимальное купирующее лечение, или если препараты для экстренного лечения плохо переносятся/противопоказаны/злоупотребляются. Варианты зависят от типа головной боли и включают:
- Профилактика мигрени:
- Пероральные препараты: Бета-блокаторы (пропранолол, метопролол, тимолол), Антидепрессанты (амитриптилин, венлафаксин), Антиконвульсанты (топирамат, вальпроат).
- Инъекционные биопрепараты: Моноклональные антитела к CGRP (эренумаб, фреманезумаб, галканезумаб, эптинезумаб).
- Инъекционный нейротоксин: ОнаботулотоксинА (Ботокс®) только для хронической мигрени.
- Пероральные гепанты: Римегепант, атогепант, одобренные для профилактики мигрени.
- Другие: Кандесартан, лизиноприл, определенные добавки (магний, рибофлавин, коэнзим Q10) могут оказывать положительный эффект.
- Профилактика головной боли напряжения (ГБН): Амитриптилин является средством первой линии при хронической ГБН. Другие варианты менее обоснованы (миртазапин, венлафаксин, топирамат, габапентин, физиотерапия, КПТ).
- Профилактика кластерной головной боли: Верапамил (первая линия, требует высоких доз, ЭКГ-мониторинга), Литий (особенно хроническая КГБ), Галканезумаб, Топирамат, Мелатонин. Переходная терапия (кортикостероиды, блокада большого затылочного нерва).
- Профилактика других ТВЦ: Индометацин (абсолютный ответ определяет ПГ, HC), Ламотриджин (SUNCT/SUNA).
- Профилактика мигрени:
- Лечение вторичных головных болей: В первую очередь фокусируется на устранении первопричины (например, лечение инфекции антибиотиками, контроль ВЧД с помощью медикаментов/шунтирования, отмена препарата, вызывающего АГБ, лечение заболеваний пазух, контроль гипертензии, хирургическое удаление опухоли, лечение ГКА стероидами). Одновременно может потребоваться и симптоматическое облегчение головной боли.
- Нефармакологические подходы: Важные дополнения, а иногда и основная терапия. Включают:
- Модификация образа жизни: Поддержание регулярного режима сна, регулярного питания, адекватной гидратации, регулярных аэробных упражнений, управление стрессом.
- Выявление и избегание триггеров: Если выявлены конкретные, постоянные триггеры (например, определенные продукты, алкоголь, сенсорные стимулы, спад стресса) - хотя доказательства вариабельны, и чрезмерных ограничений следует избегать.
- Поведенческая терапия: Когнитивно-поведенческая терапия (КПТ), биологическая обратная связь (БОС), обучение релаксации (прогрессивная мышечная релаксация, управляемое воображение). Обладают сильной доказательной базой, особенно при мигрени и ГБН.
- Физические методы лечения: Лечебная физкультура, мануальная терапия (массаж, мобилизация), коррекция осанки, особенно при ГБН и цервикогенной головной боли.
- Иглоукалывание (Акупунктура): Имеются данные, подтверждающие эффективность, сопоставимую с некоторыми фармакологическими профилактическими средствами при мигрени и потенциально при ГБН [15].
- Устройства нейромодуляции: Доступны или исследуются различные устройства, воздействующие на тройничный нерв, блуждающий нерв или затылочные нервы (например, чрескожная супраорбитальная стимуляция, неинвазивная VNS, одноимпульсная транскраниальная магнитная стимуляция).
Лечение требует индивидуализированных планов терапии, реалистичных ожиданий, обучения пациентов и регулярного последующего наблюдения для оценки эффективности, переносимости и корректировки терапии по мере необходимости. Устранение сопутствующих заболеваний (например, депрессии, тревоги, нарушений сна) также имеет решающее значение для оптимального лечения головной боли.
Специфические методы лечения, которые могут применяться, включают:
- Медикаментозная терапия (Препараты для купирования и профилактики, подобранные с учетом конкретного диагноза головной боли и профиля пациента).
- Блокады периферических нервов / Инъекции в триггерные точки (например, блокады большого затылочного нерва (GON) при затылочной невралгии, кластерной головной боли, мигрени; инъекции в триггерные точки при миофасциальных болях, способствующих возникновению головной боли напряжения или цервикогенной головной боли).
- Люмбальная пункция (В основном диагностическая; терапевтическая только в особых обстоятельствах, таких как облегчение симптомов ИВЧГ или лечение постпункционной головной боли с помощью эпидуральной кровяной заплаты).
- Методы физиотерапии (Тепло, холод, ЧЭНС, ультразвук - часто используются в качестве дополнения для снятия симптомов).
- Лечебная физкультура / Терапевтические упражнения (Обязательны при цервикогенной головной боли, полезны при ГБН, являются дополнением при мигрени, направленным на осанку, силу, релаксацию).
- Рефлексотерапия (Иглоукалывание) (Данные подтверждают эффективность профилактики мигрени и головной боли напряжения).
- Хирургическое вмешательство (Редко показано при самих первичных головных болях; необходимо при определенных вторичных причинах, таких как опухоли, аневризмы, мальформация Киари или рефрактерная невралгия тройничного нерва - например, микроваскулярная декомпрессия, радиохирургия). Хирургическое воздействие на "триггерные зоны" мигрени остается спорным.
![]() Внимание! Хотя большинство головных болей относятся к доброкачественным первичным типам, внезапные сильные головные боли или головные боли с неврологическими симптомами ("красные флаги") требуют немедленного медицинского обследования для исключения серьезных скрытых причин. Самостоятельное лечение частых или сильных головных болей без правильного диагноза может быть неэффективным, потенциально задержать лечение серьезного заболевания или привести к развитию абузусной головной боли. Проконсультируйтесь с медицинским работником для постановки точного диагноза и назначения лечения.
Внимание! Хотя большинство головных болей относятся к доброкачественным первичным типам, внезапные сильные головные боли или головные боли с неврологическими симптомами ("красные флаги") требуют немедленного медицинского обследования для исключения серьезных скрытых причин. Самостоятельное лечение частых или сильных головных болей без правильного диагноза может быть неэффективным, потенциально задержать лечение серьезного заболевания или привести к развитию абузусной головной боли. Проконсультируйтесь с медицинским работником для постановки точного диагноза и назначения лечения.
Литература
- Headache Classification Committee of the International Headache Society (IHS). The International Classification of Headache Disorders, 3rd edition. Cephalalgia. 2018 Jan;38(1):1-211. doi: 10.1177/0333102417738202
- Ray BS, Wolff HG. Experimental studies on headache; pain-sensitive structures of the head and their significance in headache. Arch Surg. 1940;41(4):813–57. doi: 10.1001/archsurg.1940.01210040002001
- Goadsby PJ, Holland PR, Martins-Oliveira M, Hoffmann J, Schankin C, Akerman S. Pathophysiology of Migraine: A Disorder of Sensory Processing. Physiol Rev. 2017 Apr;97(2):553-622. doi: 10.1152/physrev.00034.2015
- Dodick DW. Diagnosing headache: a crucial step toward effective treatment. Postgrad Med. 2000;107(4):33-4, 37-40. doi: 10.3810/pgm.2000.04.1023
- Dodick DW. Clinical Practice. Chronic daily headache. N Engl J Med. 2006 Jan 12;354(2):158-65. doi: 10.1056/NEJMcp052855
- American College of Radiology. ACR Appropriateness Criteria® Headache. Revised 2019. Available from: https://acsearch.acr.org/docs/69483/Narrative/
- American Headache Society Position Statement on Surgical Decompression of Migraine Headache Trigger Sites. Headache. 2020;60(8):1740-1742. doi: 10.1111/head.13968
- American Headache Society Consensus Statement: Integrating New Migraine Treatments Into Clinical Practice. Headache. 2019 Jan;59(1):1-18. doi: 10.1111/head.13456
- Diener HC, et al. Medication-overuse headache: a worldwide problem. Lancet Neurol. 2004 Nov;3(11):725-7. doi: 10.1016/S1474-4422(04)00932-3
- Goadsby PJ, Lipton RB. A review of paroxysmal hemicranias, SUNCT syndrome and other short-lasting headaches with autonomic feature, including new cases. Brain. 1997 Jan;120 ( Pt 1):193-209. doi: 10.1093/brain/120.1.193
- Antonaci F, Sjaastad O. Chronic paroxysmal hemicrania (CPH): a review of the clinical manifestations. Headache. 1989 Nov;29(10):648-56. doi: 10.1111/j.1526-4610.1989.hed2910648.x
- Cittadini E, Goadsby PJ. Hemicrania continua: a clinical study of 39 patients with diagnostic implications. Brain. 2010 Jul;133(7):1973-86. doi: 10.1093/brain/awq138
- Goadsby PJ. Pathophysiology of cluster headache: a trigeminal autonomic cephalalgia. Lancet Neurol. 2002 Aug;1(4):251-7. doi: 10.1016/s1474-4422(02)00068-6
- Wei DY, Yuan Ong JJ, Goadsby PJ. Cluster Headache: Epidemiology, Pathophysiology, Clinical Features, and Diagnosis. Ann Indian Acad Neurol. 2018;21(Suppl 1):S3-S8. doi: 10.4103/aian.AIAN_349_17
- Linde K, et al. Acupuncture for the prevention of episodic migraine. Cochrane Database Syst Rev. 2016 Jun 28;(6):CD001218. doi: 10.1002/14651858.CD001218.pub3
- Chaibi A, Russell MB. Manual therapies for primary chronic headaches: a systematic review of randomized controlled trials. J Headache Pain. 2014;15:67. doi: 10.1186/1129-2377-15-67
Смотрите также
- Анатомия нервной системы
- Аденома гипофиза (микроаденома, макроаденома, нефункционирующая аденома (NFPAs)), синдром гиперпролактинемии
- Арахноидит церебральный и оптико-хиазмальный
- Внутричерепное давление (гипертензия, гипотензия) и гидроцефалия
- Головная боль, мигрень
- Инфекционные заболевания головного мозга:
- Абсцесс полушарий головного мозга и мозжечка
- Абсцесс субдуральный
- Абсцесс эпидуральный
- Внутричерепные осложнения заболеваний носа
- Внутричерепные осложнения заболеваний уха
- Глазничные осложнения заболеваний носа
- Менингит гнойный отогенный
- Тромбофлебит сигмовидного синуса и септикопиемия
- Эозинофильная гранулёма, лангергансоклеточный гистиоцитоз, фистульный симптом Эннебера
- Коллоидная киста головного мозга 3 мозгового желудочка
- Паркинсона болезнь
- Сотрясение и ушиб мозга (ЧМТ)
- Спонтанная краниальная ликворея
- Функциональные заболевания головного мозга:
- Энцефалопатия