Черепно-мозговая травма: симптомы, диагностика и лечение
Виды и причины черепно-мозговой травмы
Черепно-мозговая травма (ЧМТ) включает в себя ряд повреждений, возникающих в результате внешнего механического воздействия, что потенциально может привести к временному или постоянному нарушению когнитивных, физических и психосоциальных функций. Общие симптомы включают головные боли, спутанность сознания, головокружение и потерю памяти. По данным CDC, легкая ЧМТ (часто синоним сотрясения мозга) ежегодно поражает более 1,5 миллионов американцев (1). Тяжелые ЧМТ могут вызвать длительную потерю сознания (кому), значительную инвалидность или смерть, если не принять своевременные и надлежащие меры. Первичная диагностическая визуализация часто включает КТ головного мозга для выявления острого кровотечения или переломов, как указано в рекомендациях по нейротравме (2).
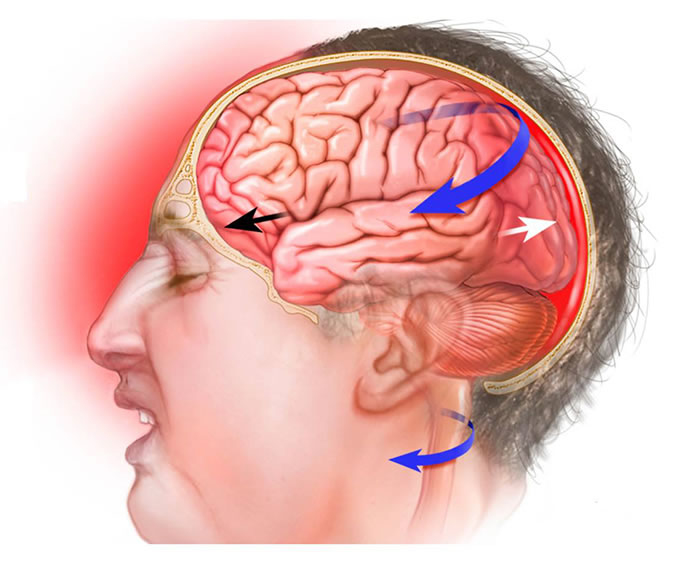
Текущие исследования проясняют сложные когнитивные и физиологические последствия ЧМТ, включая сотрясения. Сотрясение мозга возникает в результате удара по голове или телу, вызывающего силы, которые заставляют мозг быстро перемещаться внутри черепа. В норме спинномозговая жидкость (ликвор) действует как подушка безопасности. Однако сильные удары (часто при падениях, автомобильных авариях, спортивных столкновениях или нападениях) могут преодолеть эту защиту, в результате чего мозг ударяется о внутреннюю поверхность черепа. Это может привести к очаговым повреждениям, таким как ушиб головного мозга и кровоизлияния, или к диффузным повреждениям, таким как диффузное аксональное повреждение. Последующее воспаление также является ключевым компонентом реакции на травму (3).
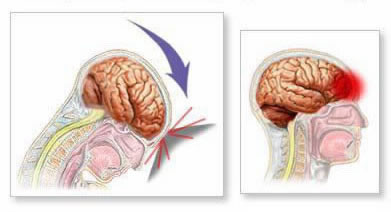
Внезапное замедление или ускорение приводит к тому, что мозг ударяется о череп (травма типа «удар») и затем отскакивает к противоположной стороне (травма типа «противоудар»). Этот механизм может вызвать ушибы в обоих местах удара и способствует диффузному аксональному повреждению (ДАП) из-за сдвигающих сил, воздействующих на нервные волокна. Эти травмы часто вызывают отек головного мозга. В жестких рамках черепа отек увеличивает внутричерепное давление (ВЧД), что может сдавливать ткани мозга и препятствовать мозговому кровотоку, потенциально вызывая вторичное ишемическое повреждение.
ЧМТ классифицируют в зависимости от степени тяжести (легкая, средняя, тяжелая – часто с использованием шкалы комы Глазго), механизма (закрытая или открытая/проникающая) и патологии. Ключевые типы травм включают:
- Сотрясение: Легкая ЧМТ, сопровождающаяся преходящим функциональным расстройством.
- Ушиб головного мозга: Повреждение (контузия) тканей мозга, часто в местах удара/противоудара.
- Гематомы (сгустки крови):
- Эпидуральная гематома: Кровотечение между твердой мозговой оболочкой и черепом, часто артериальное, может быстро увеличиваться.
- Субдуральная гематома: Кровотечение между твердой и паутинной мозговыми оболочками, часто венозное, может быть острым или хроническим.
- Внутримозговое кровоизлияние: Кровоизлияние в саму ткань мозга.
- Субарахноидальное кровоизлияние: Кровотечение в пространство, содержащее спинномозговую жидкость.
- Диффузное аксональное повреждение (ДАП): Обширный разрыв нервных волокон из-за вращательных сил или сил ускорения/замедления; часто приводит к тяжелым, долгосрочным дефицитам.
- Переломы черепа: Линейные, вдавленные, оскольчатые переломы или переломы основания черепа. Открытые переломы сообщаются с внешней средой, повышая риск инфекции.
- Травмы черепных нервов: Повреждение нервов, выходящих из ствола мозга, из-за прямой травмы, растяжения или вовлечения в перелом.
- Посттравматические судороги: Могут возникать рано (в течение 7 дней) или поздно (после 7 дней).
Точная диагностика врачами, в том числе неврологами и нейрохирургами, имеет решающее значение для выбора правильного консервативного лечения (например, контроля ВЧД, предотвращения судорог) или оперативного вмешательства (например, эвакуации гематомы, восстановления после перелома). Специализированные услуги по реабилитации, включая физическую, трудовую и когнитивную терапию, необходимы для восстановления после ЧМТ или травмы спинного мозга.
Сотрясение, представляющее собой легкий конец спектра ЧМТ, связано с временной неврологической дисфункцией, вызванной ударом головы или замедлением. Основные признаки и симптомы часто включают:
- Потеря сознания (кратковременная или отсутствует)
- Измененное психическое состояние (чувство ошеломления, спутанность сознания, «туман» в голове)
- Амнезия вокруг события (антероградная - трудности с формированием новых воспоминаний; ретроградная - потеря памяти до события)
- Тошнота и/или рвота
- Головная боль
- Головокружение или проблемы с равновесием
- Нарушения зрения (затуманенное зрение, чувствительность к свету)
- Нистагм (непроизвольные движения глаз, реже при простом сотрясении)
Ушиб головного мозга, будучи структурным повреждением (кровоподтеком), более серьезен, чем сотрясение, и может сопровождаться переломами черепа. Переломы, особенно основания черепа (базилярные переломы), могут разорвать твердую мозговую оболочку, что приведет к вытеканию спинномозговой жидкости (ликвора) из уха (ликворея из уха) или носа (ликворея из носа), идентифицируемой по ее прозрачному виду и иногда признаку «ореола» на марле.
Травмы головного мозга могут непосредственно повредить черепные нервы посредством механических сил (растяжение, разрыв, компрессия) или косвенно посредством защемления или повреждения соседними фрагментами костей.
Из-за их анатомического прохождения через костные отверстия в основании черепа некоторые черепные нервы более восприимчивы к повреждениям, связанным с ЧМТ, включая обонятельный (I), зрительный (II), глазодвигательный (III), блоковый (IV), тройничный (V), отводящий (VI) и лицевой (VII) нервы.
Диагностика неврологических симптомов черепно-мозговой травмы
Диагностический процесс при ЧМТ начинается с тщательного клинического обследования, включая историю механизма травмы и детального неврологического осмотра (оценка психического статуса, черепных нервов, двигательной функции, сенсорной функции, рефлексов, координации и походки). Рентгенография черепа может использоваться для первичного скрининга, особенно в условиях ограниченных ресурсов, но компьютерная томография (КТ) является основным методом визуализации в острой ситуации из-за ее скорости и чувствительности для выявления переломов черепа, острых кровоизлияний (эпидуральных, субдуральных, внутримозговых, субарахноидальных) и отека мозга (5). Магнитно-резонансная томография (МРТ) головного мозга более чувствительна для обнаружения небольших ушибов, диффузного аксонального повреждения (ДАП) и повреждений ствола мозга и задней черепной ямки, и часто используется на более поздних этапах диагностического процесса или для пациентов с сохраняющимися симптомами, несмотря на нормальную КТ (6). Пациентам с неосложненным сотрясением мозга (нормальное неврологическое обследование, кратковременные симптомы, нормальная КТ, если она проводилась) обычно не требуется МРТ в острой стадии.
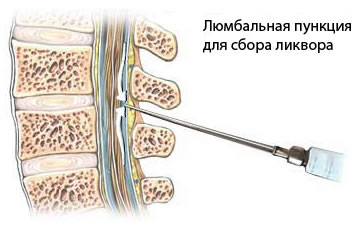
Люмбальная пункция (ЛП) для анализа спинномозговой жидкости (ликвора) играет ограниченную роль в диагностике острой ЧМТ. Хотя она может выявить субарахноидальное кровоизлияние (наличие крови) или признаки инфекции/воспаления (менингит) в качестве более позднего осложнения, она строго противопоказана при подозрении на повышенное внутричерепное давление (ВЧД), о чем свидетельствуют клинические признаки или результаты визуализации (например, масс-эффект, смещение срединных структур). Проведение ЛП при наличии высокого ВЧД может спровоцировать опасное для жизни вклинение головного мозга (7).
Дифференциальная диагностика измененного психического статуса / неврологических симптомов после возможной травмы головы
| Состояние | Ключевые особенности / Отличительные признаки | Типичные данные / Обследования |
|---|---|---|
| Черепно-мозговая травма (ЧМТ) | Четкий анамнез травмы головы. Симптомы варьируются от спутанности сознания, потери сознания, амнезии, головной боли (легкая ЧМТ) до очаговых дефицитов, комы (тяжелая ЧМТ). Могут присутствовать внешние признаки травмы. | Дефицит по данным неврологического осмотра (вариабельный). КТ/МРТ может показать кровоизлияние, ушиб, перелом, ДАП, отек. Оценка по ШКГ отражает тяжесть. |
| Инсульт (Ишемический / Геморрагический) | Внезапное начало очаговых неврологических нарушений (слабость, потеря чувствительности, афазия). Головная боль или измененное сознание могут быть или отсутствовать. Анамнез травмы обычно отсутствует, если только инсульт не стал причиной падения. Часто присутствуют сосудистые факторы риска. | Очаговые неврологические нарушения. КТ/МРТ подтверждает тип инсульта (ишемия или кровоизлияние) и локализацию. КТА/МРА для визуализации сосудов. |
| Судорожный приступ (Эпилепсия) | Внезапное начало, может включать двигательную активность (судороги), измененное сознание, сенсорные изменения. Часто сопровождается постприступной спутанностью/сонливостью. Может быть спровоцирован ЧМТ (посттравматический приступ). | Описание свидетелями имеет решающее значение. Постприступное состояние. ЭЭГ может показать эпилептиформную активность. Визуализация мозга для исключения структурной причины. |
| Синкопе (Обморок) | Кратковременная потеря сознания из-за преходящей глобальной гипоперфузии головного мозга. Часто предшествует продрома (головокружение, тошнота). Быстрое восстановление при переходе в положение лежа на спине. Травма может возникнуть *в результате* обморока. | Анамнез продромы, кратковременная потеря сознания, быстрое восстановление. Кардиологическое обследование (ЭКГ, Холтер), ортостатические жизненные показатели. Неврологический статус обычно в норме после события. |
| Интоксикация (Алкоголь/Наркотики) | Измененный психический статус, спутанность сознания, невнятная речь, атаксия. Запах алкоголя, наличие атрибутики для наркотиков. Травма может сопутствовать. | Клинические признаки. Уровень алкоголя в крови, токсикологический скрининг мочи/сыворотки. *При подозрении на травму все равно необходимо исключить сопутствующую ЧМТ.* |
| Метаболическая энцефалопатия | Колебания уровня сознания, спутанность, делирий. Часто глобальные неврологические признаки (астериксис). Вызвана гипогликемией, гипоксией, электролитным дисбалансом, органной недостаточностью (печень/почки). | Глюкоза крови, электролиты, газы артериальной крови, тесты функции печени/почек. Основная причина выявляется по анализам. |
| Мигрень (с аурой/осложненная) | Может проявляться преходящими неврологическими нарушениями (зрительные изменения, сенсорные симптомы, слабость - гемиплегическая мигрень), предшествующими или сопровождающими головную боль. Обычно есть история подобных эпизодов. | Характерный паттерн головной боли. Неврологический осмотр в норме между приступами. Визуализация обычно в норме (для исключения других причин). |
| Инфекция (Менингит/Энцефалит) | Головная боль, лихорадка, измененный психический статус, ригидность затылочных мышц (менингизм). Могут быть судороги или очаговые нарушения. | Лихорадка, ригидность затылочных мышц. Люмбальная пункция (если безопасна) показывает плеоцитоз ликвора, изменение глюкозы/белка. Визуализация мозга может показать воспаление/абсцесс. |
| Субарахноидальное кровоизлияние (САК, нетравматическое) | Внезапная, сильная "громоподобная" головная боль. Часто измененное сознание, тошнота/рвота, ригидность затылочных мышц. Обычно из-за разрыва аневризмы. | КТ показывает кровь в субарахноидальном пространстве. ЛП (если КТ отрицательна, но подозрение велико) показывает кровь/ксантохромию. КТА/ЦДСА выявляет аневризму. |
Клинические признаки и симптомы, очевидные сразу или вскоре после ЧМТ, широко варьируются в зависимости от типа и тяжести травмы. Общие данные включают:
- Внешние признаки травмы: Разрывы кожи головы, синяки (включая периорбитальный экхимоз - "глаза енота", или экхимоз сосцевидного отростка - "симптом Бэттла", предполагающий перелом основания черепа), ссадины, отек.
- Деформации черепа или пальпируемые переломы.
- Выделение ликвора (ликворея) из носа (ринорея) или ушей (оторея).
- Признаки раздражения мозговых оболочек: Ригидность затылочных мышц.
- Изменения сознания: От кратковременной спутанности до глубокой комы (оценивается по ШКГ).
- Зрачковые аномалии: Размер, равенство, реакция на свет (могут указывать на сдавление ствола мозга или повреждение черепных нервов).
- Очаговые неврологические нарушения: Слабость или паралич (гемипарез/гемиплегия), потеря чувствительности, трудности с речью (афазия/дизартрия), дефекты поля зрения.
Комплексное неврологическое обследование помогает точно определить локализацию и степень повреждения головного мозга, направляя дальнейшие диагностические шаги и решения о лечении. Электроэнцефалография (ЭЭГ) может использоваться позже для выявления судорожной активности или оценки степени диффузной дисфункции мозга.
В зависимости от клинической картины применяются специфические диагностические исследования:
- Исследования визуализации:
- Рентгенография черепа и шейного отдела позвоночника (Первичный скрининг, выявление переломов - ограниченная роль по сравнению с КТ)
- Компьютерная томография (КТ) головного мозга (Стандарт для острой ЧМТ: обнаруживает кровь, переломы, отек, дислокацию)
- Магнитно-резонансная томография (МРТ) головного мозга (Обнаруживает небольшие ушибы, ДАП, повреждения задней черепной ямки/ствола мозга; часто используется в подостром периоде)
- МРТ шейного отдела позвоночника (Оценивает сопутствующие повреждения спинного мозга или связочного аппарата)
- Сосудистые исследования: (Если подозревается повреждение сосудов)
- Ультразвуковая допплерография (УЗДГ) сосудов шеи и головного мозга (Неинвазивная оценка скорости кровотока)
- КТ-ангиография (КТА) или МР-ангиография (МРА) (Визуализация кровеносных сосудов на предмет диссекции, окклюзии, аневризмы)
- Традиционная ангиография (ЦДСА) (Золотой стандарт детальной визуализации сосудов, позволяет проводить вмешательство)
- Реоэнцефалография (РЭГ) (Менее распространенный, старый метод оценки мозгового кровообращения)
- Эхоэнцефалография (ЭхоЭГ) (Ограниченное использование, в основном для выявления смещения срединных структур)
- Анализ спинномозговой жидкости:
- Люмбальная пункция (ЛП) для анализа состава спинномозговой жидкости (ликвора) (Ограниченная роль; противопоказана при высоком ВЧД)
Госпитализация оправдана для пациентов с сохраняющейся спутанностью сознания, значительными изменениями поведения, снижением уровня сознания (низкий балл по ШКГ), сильным головокружением, рвотой, сильной головной болью или очаговыми неврологическими симптомами (например, слабость, онемение, проблемы с речью) после травмы головы. Срочное МРТ или, чаще, КТ-сканирование головного мозга в этих случаях обязательно.
Шкала комы Глазго (ШКГ)
Оценка тяжести ЧМТ в значительной степени опирается на оценку уровня сознания и неврологических функций пациента. Шкала комы Глазго (ШКГ), разработанная профессорами Грэмом Тисдейлом и Брайаном Дженнеттом в 1974 году (8), представляет собой стандартизированный объективный метод записи и отслеживания уровня сознания в ответ на определенные раздражители.
ШКГ оценивает три компонента: Открывание глаз (Г), Речевая реакция (Р) и Двигательная реакция (Д):
| Показатель | Ответная реакция | Балл |
|---|---|---|
| Двигательная реакция (Д) | Выполнение спонтанных движений по команде | 6 |
| Целесообразное отталкивание в ответ на боль | 5 | |
| Отдергивание конечности в ответ на боль | 4 | |
| Патологическое сгибание в ответ на боль (декортикация) | 3 | |
| Патологическое разгибание в ответ на боль (децеребрация) | 2 | |
| Нет двигательного ответа | 1 | |
| Речевая реакция (Р) | Ориентация в пространстве и времени | 5 |
| Спутанная речь, дезориентация | 4 | |
| Произносит непонятные слова | 3 | |
| Произносит непонятные звуки | 2 | |
| Нет речевого ответа | 1 | |
| Открывание глаз (Г) | Спонтанное | 4 |
| На команду, обращенную речь | 3 | |
| На боль | 2 | |
| Не открывает глаза | 1 | |
| Общий балл ШКГ | (Сумма лучших ответов Д + Р + Г) | 3–15 |
Примечание к интерпретации: Общий балл по ШКГ варьируется от 3 (глубокая кома или смерть) до 15 (полностью в сознании). Кома обычно определяется как ШКГ ≤ 8. Более низкие баллы коррелируют с более высокой смертностью и худшим прогнозом (9). Например, данные свидетельствуют о том, что у пациентов, набравших 3-4 балла, высока вероятность летального исхода или перехода в вегетативное состояние, в то время как баллы выше 11 указывают на гораздо лучшие шансы на умеренную инвалидность или хорошее восстановление (10). Промежуточные баллы соответствуют пропорциональным шансам на выздоровление.
Такие факторы, как интубация (препятствующая вербальному ответу, обозначается VT) или сильный отек орбит/лица (препятствующий открыванию глаз, обозначается EC), могут сделать невозможной оценку компонентов. В таких случаях используются модификаторы, и оценка отражает только оцениваемые компоненты, указываемые как отдельные баллы (например, EC VT M4) или частичная сумма с пояснением.
Калькулятор шкалы комы Глазго (ШКГ)
Этот калькулятор помогает определить балл ШКГ на основе лучших наблюдаемых ответов в каждой категории.
Тяжесть ЧМТ обычно классифицируют на основе первоначального балла ШКГ, продолжительности потери сознания и продолжительности посттравматической амнезии (11):
| Степень тяжести | Структурные изменения (МРТ, КТ) | Потеря сознания | Спутанность сознания / Изменение сознания | Посттравматическая (ретроградная) амнезия | Шкала комы Глазго (ШКГ), баллы |
|---|---|---|---|---|---|
| Легкая (Сотрясение) | Норма | 0–30 мин | От момента травмы до <24 ч | от 0 до 1 сут | 13–15 |
| Средняя | Норма или патология | >30 мин, но <24 ч | >24 ч | от 1 до 7 сут | 9–12 |
| Тяжелая | Норма или патология | >24 ч | >24 ч | >7 сут | 3–8 |
Патофизиологические изменения и интенсивная терапия при черепно-мозговой травме
Первоначальный удар (первичная травма) запускает каскад механизмов вторичного повреждения, которые развиваются в течение часов или дней, существенно влияя на исходы для пациента. Интенсивная терапия направлена на смягчение этих вторичных инсультов (12):
- Мозговой кровоток и ауторегуляция: Мозг в норме поддерживает стабильный мозговой кровоток, несмотря на колебания системного артериального давления (среднее артериальное давление [САД] прибл. 60-160 мм рт. ст.) за счет ауторегуляции. Тяжелая ЧМТ нарушает этот механизм (часто смещая кривую вправо), ставя мозговой кровоток в опасную зависимость от САД. Гипотензия может вызвать ишемию, а гипертензия может усугубить отек и гиперемию. Поддержание адекватного церебрального перфузионного давления (ЦПД = САД - ВЧД), целевое значение которого у взрослых обычно составляет 60-70 мм рт. ст., имеет решающее значение, но требует тщательного баланса с контролем ВЧД (2).
- Динамика внутричерепного давления (ВЧД): Повышение ВЧД (в норме обычно считается < 15-20 мм рт. ст.) возникает в результате гематом, отека или увеличения объема церебральной крови. Высокое ВЧД сдавливает ткани мозга, снижает ЦПД и может привести к синдромам вклинения. Лечение направлено на поддержание ВЧД на уровне менее 20-22 мм рт. ст. с использованием многоуровневой терапии (приподнятое положение головы, седация/аналгезия, осмотические диуретики, дренирование ликвора через наружный желудочковый дренаж, контролируемая гипервентиляция, потенциально барбитуровая кома, декомпрессивная краниэктомия) (2, 13).
- Церебральный метаболизм и оксигенация: ЧМТ увеличивает потребность в обмене веществ и потенциально ухудшает доставку кислорода из-за нарушения мозгового кровотока или системной гипоксии. Мониторинг оксигенации тканей мозга (PbtO2) с помощью специализированных датчиков (цель >15-20 мм рт. ст.) может помочь в выборе терапии для предотвращения метаболического кризиса и вторичного ишемического повреждения (14).
- Каскад вторичного повреждения: Помимо гемодинамики, вторичное повреждение включает сложные процессы:
- Эксайтотоксичность: Избыточное высвобождение возбуждающих нейротрансмиттеров (например, глутамата), приводящее к притоку кальция, дисфункции митохондрий и гибели нейронов.
- Окислительный стресс: Образование активных форм кислорода (свободных радикалов), повреждающих липиды, белки и ДНК.
- Воспаление: Активация микроглии и астроцитов, высвобождение провоспалительных цитокинов и нарушение гематоэнцефалического барьера, способствующее отеку и дальнейшему повреждению нейронов.
- Апоптоз: Программируемая гибель клеток запускается в поврежденных и окружающих нейронах.
- Системные эффекты: ЧМТ влияет на другие системы организма. Симпатический всплеск ("катехоламиновый шторм") может вызвать гипертензию, тахикардию и стресс для сердца. Может возникнуть нейрогенный отек легких. Коагулопатия (индуцированная ЧМТ коагулопатия) часто встречается и связана с худшими исходами. Поддержание системного гомеостаза (нормоксия, нормокапния[избегание чрезмерной гипер/гипокапнии], нормотермия/контроль лихорадки, эугликемия[избегание гипер- и гипогликемии], эуволемия) жизненно важно для предотвращения вторичных повреждений мозга.
- Осторожность при гипервентиляции: В то время как контролируемая гипервентиляция (с целью достижения PaCO2 30-35 мм рт. ст.) может временно снизить ВЧД за счет сужения сосудов, длительная или чрезмерная профилактическая гипервентиляция (PaCO2 менее 30 мм рт. ст.) чревата ишемией головного мозга за счет снижения мозгового кровотока и ее следует избегать, особенно в первые 24-48 часов. Ее использование должно быть осторожным, временным и в идеале должно осуществляться под контролем расширенного мониторинга (например, PbtO2, югулярная венозная оксиметрия, мониторинг мозгового кровотока) (2).
- Контроль жидкости и глюкозы: Осмотические диуретики, такие как маннит или гипертонический раствор, уменьшают содержание воды в мозге для снижения ВЧД, но требуют тщательного мониторинга осмолярности сыворотки, электролитов (особенно натрия) и баланса жидкости, чтобы избежать обезвоживания, гипотензии или повреждения почек. Гипергликемия связана с худшими исходами и требует строгого контроля глюкозы (например, целевой уровень 140-180 мг/дл), в то время как гипогликемии также следует бдительно избегать (2, 16).
Лечение симптомов черепно-мозговой травмы
Ведение пациентов с ЧМТ требует мультидисциплинарного подхода, учитывающего конкретный тип травмы, степень тяжести и особенности пациента. Лечение направлено на стабилизацию состояния пациента, предотвращение вторичных повреждений, купирование симптомов и содействие выздоровлению. Варианты включают:
- Немедленное / Экстренное лечение:
- Стабилизация дыхательных путей, дыхания, кровообращения (ABC).
- Иммобилизация шейного отдела позвоночника до исключения травмы.
- Быстрая неврологическая оценка (ШКГ, зрачки).
- Срочная нейровизуализация (обычно бесконтрастная КТ головного мозга).
- Медикаментозное лечение (Интенсивная терапия при ЧМТ средней/тяжелой степени):
- Мониторинг и контроль внутричерепного давления (ВЧД) (целевой уровень обычно < 20-22 мм рт. ст.) (2).
- Оптимизация церебрального перфузионного давления (ЦПД) (целевой уровень обычно 60-70 мм рт. ст.) (2).
- Искусственная вентиляция легких для обеспечения адекватной оксигенации (PaO2 > 60 мм рт. ст. или SpO2 > 90%) и контролируемого уровня CO2 (предпочтительна нормокапния, PaCO2 35-45 мм рт. ст.).
- Седация и обезболивание для снижения метаболических потребностей, улучшения синхронизации с вентилятором и контроля возбуждения.
- Осмотическая терапия (маннит, гипертонический раствор) при повышенном ВЧД.
- Контроль температуры (агрессивное лечение лихорадки > 38°C; целевое управление температурой/гипотермия может рассматриваться в конкретных рефрактерных случаях ВЧД, но не является рутинным) (17).
- Профилактика судорог (противоэпилептические препараты, такие как леветирацетам или фенитоин, часто используются в течение первых 7 дней после травмы при тяжелой ЧМТ для предотвращения ранних судорог) (2).
- Нутритивная поддержка (предпочтительно раннее энтеральное питание).
- Профилактика тромбоза глубоких вен (ТГВ) (медикаментозные и механические методы).
- Консервативное лечение (Легкая ЧМТ/Сотрясение, или подострый период):
- Покой (физический и когнитивный) вначале, с последующим постепенным, ограниченным симптомами возвращением к активности.
- Симптоматическое лечение (Медикаментозная терапия при головной боли, тошноте, нарушениях сна; избегание препаратов, ухудшающих когнитивные функции или снижающих судорожный порог).
- Физиотерапия и лечебная гимнастика (при проблемах с равновесием, вестибулярной дисфункции, боли в шее).
- Трудотерапия (для повседневной активности, планирования возвращения на работу/в школу).
- Логопедия (при когнитивно-коммуникативных проблемах или проблемах с глотанием).
- Когнитивная реабилитация / Нейропсихологическая поддержка (при стойком дефиците памяти, внимания, исполнительных функций).
- Иглоукалывание (рефлексотерапия) (может рассматриваться как дополнительная терапия боли/симптомов, доказательная база варьируется).
- Интервенционные процедуры:
- Инъекции (блокады) триггерных точек или блокады периферических нервов (при ассоциированной миофасциальной боли или специфических головных болях).
- Установка монитора ВЧД (различные типы: внутрижелудочковые, внутрипаренхиматозные, субарахноидальные, эпидуральные).
- Установка наружного желудочкового дренажа (НЖД) (позволяет как дренировать ликвор для контроля ВЧД, так и проводить мониторинг ВЧД).
- Люмбальная пункция (редко оказывает терапевтическое действие при ЧМТ, если только это не сообщающаяся гидроцефалия; в основном является диагностической, если подозревается инфекция и позволяет ВЧД).
- Оперативное лечение (хирургические вмешательства) (Показаны при конкретных патологиях на основе клинических и визуализационных данных):
Показания и виды оперативного вмешательства при ЧМТ:
- Краниотомия: Хирургическое вскрытие черепа. В первую очередь используется для:
- Эвакуации значительных объемных гематом (например, эпидуральная гематома > 30 см³, острая субдуральная гематома толщиной > 10 мм или вызывающая смещение срединных структур > 5 мм, большая симптомная внутримозговая гематома) (18, 19).
- Лечения проникающих ранений или обширных разрывов твердой мозговой оболочки.
- Клипирования/восстановления травматических повреждений сосудов (аневризмы, фистулы).
- Декомпрессивная краниэктомия: Удаление большой части черепа (костный лоскут не заменяется немедленно), чтобы позволить опухшему мозгу расширяться наружу, тем самым снижая опасное для жизни внутричерепное давление, не поддающееся максимальному медикаментозному лечению (20).
- Краниопластика: Поздняя хирургическая процедура по замене костного лоскута или реконструкции дефекта черепа (с использованием аутотрансплантата, титановой сетки или синтетических материалов) после разрешения отека мозга после декомпрессивной краниэктомии.
- Эвакуация через фрезевое отверстие: Сверление небольших отверстий в черепе, часто используется для дренирования хронических субдуральных гематом или установки мониторов ВЧД/НЖД.
- Вентрикулостомия / Установка наружного желудочкового дренажа (НЖД): Введение катетера в желудочки головного мозга для дренирования ликвора, мониторинга ВЧД и иногда введения лекарств. Критически важно для лечения обструктивной гидроцефалии или рефрактерной внутричерепной гипертензии.
- Лечение переломов черепа: Поднятие значительно вдавленных переломов черепа (особенно если > толщины черепа, вызывает неврологический дефицит, перекрывает важные зоны коры/венозный синус, вызывает косметическую деформацию или связано с разрывом твердой мозговой оболочки) или санация/восстановление открытых/оскольчатых переломов для предотвращения инфекции и повреждения мозга отломками костей (4).
- Лобэктомия или резекция ушибленной ткани: Выполняется редко; удаление нефункциональной, сильно ушибленной ткани мозга (например, височного или лобного полюса) может рассматриваться как крайняя мера при некупируемом ВЧД или масс-эффекте в определенных зонах.
- Установка шунта (например, вентрикулоперитонеальный шунт): Постоянная внутренняя дренажная система, имплантируемая для лечения хронической посттравматической гидроцефалии путем отведения избытка ликвора в другую полость тела (обычно в брюшную полость).
- Нейроваскулярное восстановление: Хирургическое или эндоваскулярное восстановление поврежденных кровеносных сосудов (например, травматическая диссекция, аневризма, фистула). Цель - остановить кровотечение или предотвратить ишемию. Может включать клипирование, койлинг, стентирование или графтинг.
- Установка монитора внутричерепного давления (ВЧД): Введение устройства (например, НЖД, паренхиматозный датчик) в полость черепа для прямого измерения ВЧД. Необходимо для управления тяжелой ЧМТ (обычно ШКГ ≤ 8 с патологией на КТ, или нормальная КТ с факторами риска, такими как возраст > 40 лет, патологическая поза или гипотензия) (2). *Примечание: это метод диагностики/мониторинга, а не само лечение.*
Люмбальная пункция (ЛП) может рассматриваться для анализа ликвора после определенных событий, таких как операция на головном мозге или внутричерепное кровоизлияние, только если визуализация и клиническая оценка окончательно исключают значительно повышенное внутричерепное давление или масс-эффект. Если это признано безопасным, можно собрать 10-20 мл ликвора для проверки на наличие инфекции, воспаления или продолжающегося кровотечения.
![]() Внимание! Любые тревожные симптомы после травмы головы, особенно постоянные или усиливающиеся головные боли, измененное сознание, судороги, очаговые неврологические нарушения, рвота или необычное поведение, требуют немедленной медицинской оценки квалифицированными специалистами, в идеале включая невролога или нейрохирурга в учреждении, оборудованном для лечения ЧМТ. Попытки самодиагностики или опора на мнения неспециалистов опасны и могут отсрочить жизненно важное лечение. Расширенная визуализация и клинический опыт необходимы для точной диагностики и лечения. Всегда консультируйтесь со специалистом, имеющим опыт работы с нейротравмами.
Внимание! Любые тревожные симптомы после травмы головы, особенно постоянные или усиливающиеся головные боли, измененное сознание, судороги, очаговые неврологические нарушения, рвота или необычное поведение, требуют немедленной медицинской оценки квалифицированными специалистами, в идеале включая невролога или нейрохирурга в учреждении, оборудованном для лечения ЧМТ. Попытки самодиагностики или опора на мнения неспециалистов опасны и могут отсрочить жизненно важное лечение. Расширенная визуализация и клинический опыт необходимы для точной диагностики и лечения. Всегда консультируйтесь со специалистом, имеющим опыт работы с нейротравмами.
Литература
- Taylor CA, Bell JM, Breiding MJ, Xu L. Traumatic Brain Injury–Related Emergency Department Visits, Hospitalizations, and Deaths — United States, 2007 and 2013. MMWR Surveill Summ 2017;66(No. SS-9):1–16. DOI: http://dx.doi.org/10.15585/mmwr.ss6609a1
- Carney N, Totten AM, O'Reilly C, et al. Guidelines for the Management of Severe Traumatic Brain Injury, Fourth Edition. Neurosurgery. 2017 Jan 1;80(1):6-15. doi: 10.1227/NEU.0000000000001432
- Werner C, Engelhard K. Pathophysiology of traumatic brain injury. Br J Anaesth. 2007 Jul;99(1):4-9. doi: 10.1093/bja/aem131
- Bullock MR, Chesnut R, Ghajar J, et al; Surgical Management of Traumatic Brain Injury Author Group. Surgical management of depressed cranial fractures. Neurosurgery. 2006 Mar;58(3 Suppl):S2-54-60; discussion Si-iv. doi: 10.1227/01.neu.0000210361.20173.3c
- Jagoda AS, Bazarian JJ, Bruns JJ Jr, et al; American College of Emergency Physicians Clinical Policies Subcommittee on Mild Traumatic Brain Injury. Clinical policy: neuroimaging and decisionmaking in adult mild traumatic brain injury in the acute setting. Ann Emerg Med. 2008 Dec;52(6):714-48. doi: 10.1016/j.annemergmed.2008.08.021
- Amyot F, Arciniegas DB, Brazaitis MP, et al. A Review of the Effectiveness of Neuroimaging Modalities for the Detection of Traumatic Brain Injury. J Neurotrauma. 2015 Nov 1;32(21):1693-721. doi: 10.1089/neu.2014.3601
- Greenberg MS. Handbook of Neurosurgery. 9th ed. Thieme; 2020.
- Teasdale G, Jennett B. Assessment of coma and impaired consciousness. A practical scale. Lancet. 1974 Jul 13;2(7872):81-4. doi: 10.1016/s0140-6736(74)91639-0
- Jennett B, Teasdale G, Braakman R, et al. Predicting outcome in individual patients after severe head injury. Lancet. 1976 May 15;1(7968):1031-4. doi: 10.1016/s0140-6736(76)92860-7
- Teasdale GM, Maas AI, Lecky F, et al; Traumatic Coma Data Bank. The Glasgow Coma Scale at 40 years: standing the test of time. Lancet Neurol. 2014 Aug;13(8):844-54. doi: 10.1016/S1474-4422(14)70120-6
- Mild Traumatic Brain Injury Committee of the Head Injury Interdisciplinary Special Interest Group of the American Congress of Rehabilitation Medicine. Definition of mild traumatic brain injury. J Head Trauma Rehabil. 1993;8(3):86–7.
- Ng SY, Lee AYW. Traumatic Brain Injuries: Pathophysiology and Potential Therapeutic Targets. Front Cell Neurosci. 2019 Nov 29;13:528. doi: 10.3389/fncel.2019.00528
- Hawryluk GWJ, et al. Guidelines for the Management of Severe Traumatic Brain Injury: 2020 Update of the Decompressive Craniectomy Recommendations. Neurosurgery. 2020 Sep 1;87(3):427-434. doi: 10.1093/neuros/nyaa278
- Okorie C, et al. Brain Tissue Oxygenation Monitoring in Neurocritical Care. J Clin Med. 2021 Oct 28;10(21):5079. doi: 10.3390/jcm10215079
- Simon DW, McGeachy MJ, Bayır H, Clark RSB, Loane DJ, Kochanek PM. The dark side of the force: a review of severe brain injury-induced secondary neuroinflammation. Transl Res. 2017 May;183:107-131. doi: 10.1016/j.trsl.2016.12.002
- Hermanides J, et al. Glucose control in intensive care. Lancet. 2018 Jul 28;392(10144):346-347. doi: 10.1016/S0140-6736(18)31596-6
- Andrews PJD, et al; Eurotherm3235 Trial Collaborators. Hypothermia for Intracranial Hypertension after Traumatic Brain Injury. N Engl J Med. 2015 Dec 17;373(25):2403-12. doi: 10.1056/NEJMoa1507581
- Bullock MR, et al; Surgical Management of Traumatic Brain Injury Author Group. Surgical management of acute subdural hematomas. Neurosurgery. 2006 Mar;58(3 Suppl):S2-15-24; discussion Si-iv. doi: 10.1227/01.neu.0000210365.61200.95
- Bullock MR, et al; Surgical Management of Traumatic Brain Injury Author Group. Surgical management of traumatic parenchymal lesions. Neurosurgery. 2006 Mar;58(3 Suppl):S2-25-46; discussion Si-iv. doi: 10.1227/01.neu.0000210363.91299.65
- Hutchinson PJ, et al; RESCUEicp Trial Collaborators. Trial of Decompressive Craniectomy for Traumatic Intracranial Hypertension. N Engl J Med. 2016 Sep 22;375(12):1119-30. doi: 10.1056/NEJMoa1605215
- Fishman RA. Cerebrospinal Fluid in Diseases of the Nervous System. 2nd ed. Saunders; 1992.
Смотрите также
- Анатомия нервной системы
- Инфекционные заболевания головного мозга:
- Абсцесс полушарий головного мозга и мозжечка
- Эозинофильная гранулёма, лангергансоклеточный гистиоцитоз, фистульный симптом Эннебера
- Абсцесс эпидуральный
- Внутричерепные осложнения заболеваний носа
- Внутричерепные осложнения заболеваний уха
- Глазничные осложнения заболеваний носа
- Менингит гнойный отогенный
- Абсцесс субдуральный
- Тромбофлебит сигмовидного синуса и септикопиемия
- Коллоидная киста головного мозга 3 мозгового желудочка
- Арахноидит церебральный и оптико-хиазмальный
- Кортикобазальная ганглиозная дегенерация (ограниченная атрофия головного мозга)
- Энцефалопатия
- Головная боль, мигрень
- Черепно-мозговая травма (сотрясение, ушиб мозга, ДАП)
- Внутричерепное давление (гипертензия, гипотензия) и гидроцефалия
- Паркинсона болезнь
- Аденома гипофиза (микроаденома, макроаденома, нефункционирующая аденома), синдром гиперпролактинемии
- Спонтанная краниальная ликворея