Кортикобазальная ганглиозная дегенерация (ограниченная атрофия головного мозга)
- Кортикобазальная ганглиозная дегенерация (ограниченная атрофия головного мозга)
- Клинические проявления кортикобазальной ганглиозной дегенерации (ограниченной атрофии головного мозга):
- Дифференциальный диагноз кортикобазальной ганглиозной дегенерации
- Клиническое обследование при кортикобазальной ганглиозной дегенерации
- Лечение и ведение пациентов при кортикобазальной ганглиозной дегенерации
- Медикаментозное лечение при кортикобазальной ганглиозной дегенерации
- Последующее наблюдение за пациентами при кортикобазальной ганглиозной дегенерации
Кортикобазальная ганглиозная дегенерация (ограниченная атрофия головного мозга)
Происхождение
Кортикобазальная ганглиозная дегенерация или ограниченная атрофия головного мозга – это спорадическая нейродегенеративная тау-патия, может рассматриваться как синдром характерной двигательной и когнитивной дисфункции (кортикобазальный синдром) так и определенного патологического состояние (заболевания). Кортикобазальная синдром характеризуется прогрессирующей деменцией, паркинсонизмом и апраксией конечностей, что также может возникать в результате целого ряда патологических состояний. Наиболее характерны комплекс расстройства по типу болезни Пика, но также могут быть связанные с кортикобазальным синдромом проявления по типу болезни Альцгеймера и даже такого редкого расстройства ЦНС, как болезнь Уиппла и Ниманна-Пика типа C. Гистопатологически идентифицируемая кортикобазальная ганглиозная дегенерация может также проявляться, как клинически первичная прогрессирующая афазия или первичная прогрессирующая апраксия у больных, которые ранее в жизни не имели известных двигательных расстройств.
Патофизиология
При проведении патофизиологического исследования выявляются оба типа аномалий: корковая и подкорковая. Расстройство в настоящее время классифицируется как 4-цикличная тау-патия. Также тау-иммунореактивные нейрональные и глиальные включения можно увидеть при болезни Пика, прогрессирующем надъядерном параличе, и даже при болезни Альцгеймера. Эти расстройства могут отличаться в пропорциях между ассоциированными с микротрубочками 4- и 3-цикличными изоформами тау-протеина. При кортикобазальной ганглиозной дегенерации и прогрессирующем надъядерном параличе выявляются преимущественно 4-цикличные тау-патии. В патологический процесс включены как нейроны, так и глиальные клетки – кортикальные (пирамидальные и не пирамидальные) нейроны, а также нейроны подкорковых областей. Выявляемые в коре головного мозга и базальных ганглиях сферически набухшие нейроны с потерей цитоплазматического окрашивания (ахромазия) также оказывают диагностическую помощь. Кортикобазальная ганглиозная дегенерация может быть связана с потерей корковых и подкорковых нейронов, нейрональной и глиальной тау-патией (включая астроцитарные бляшки). Истончение коры головного мозга преимущественно в области моторной и премоторной зоны, помогает отличить это заболевание от прогрессирующего надъядерного паралича.
Эпидемиология
Частота: Данные о заболеваемости и распространенности этого расстройства еще собираются. Клинические отчеты множатся в геометрической прогрессии за последние 20 лет, поэтому предполагается, что, либо клиническая оценка стала более чувствительной, либо синдром стал появляться чаще. Частота заболевания составляет около 5% от случаев паркинсонизма, выявленного в клиниках, которые специализируются на двигательных расстройствах, что соответствует 0.02-7.3 случаям в расчете на 100 000 населения в год в США, Западной Европе и странах Азии.
Смертность/заболеваемость: Это прогрессирующее нейродегенеративное заболевание с последующим увеличением степени инвалидизации пациента и с утратой способности самостоятельно себя обслуживать. Лица с кортикобазальной ганглиозной дегенерацией обычно умирают не от самого расстройства, а от его осложнений, которые возникают у лежачих пациентов (такие как аспирационная пневмония и инфекции) в течение 10 и более лет от начала заболевания.
Раса: Расовая предрасположенность к заболеванию неизвестна.
Пол: В нескольких исследованиях кортикобазальную ганглиозную дегенерацию чаще выявляли у женщин.
Возраст: Как правило, кортикобазальная ганглиозная дегенерация встречается у пациентов в возрасте от 50 до 80 лет. Отсутствуют опубликованные патологически подтверждённые случаи кортикобазальной ганглиозной дегенерации с дебютом заболевания до 45 лет. Имеются истории болезни пациента, который умер с патологически подтвержденной кортикобазальной ганглиозной дегенерацией чьи первые симптомы появились в возрасте 41 года, и история болезни пациента с дебютом кортикобазального синдрома в возрасте 28 лет.
Клинические проявления кортикобазальной ганглиозной дегенерации (ограниченной атрофии головного мозга)
История протекания болезни
Бове с соавторами описывают следующие клинические симптомы, как часть фенотипической синдромов кортикобазальной ганглиозной дегенерации:
- Постепенное начало и прогрессирующее течение
- Нет четко выраженных альтернативных причин (инсульт, опухоль и т. д.)
- Кортикальная дисфункция, включая по крайней мере 1 из следующих симптомов:
- Фокальная или асимметричная идеомоторная апраксия – расстройство навыков, приобретённых и целенаправленных движений; это одно из немногих расстройств, при котором апраксия конечностей может иметь место в анамнезе заболевания пациента
- Чувство чужеродной конечности ("моя рука/нога имеет свой собственный разум")
- Корковая (теменная доля) потеря чувствительности
- Снижение визуального или тактильного пространственного ощущения
- Конструкционная апраксия
- Фокальный или асимметричный миоклонус
- Апраксия речи или не беглая афазия
- Экстрапирамидные дисфункции, включая по крайней мере 1 из следующих симптомов:
- Фокальная или асимметричная аппендикулярная ригидность (не реагирует на леводопу)
- Фокальная или асимметричная аппендикулярная дистония
- В некоторых случаях сопровождается депрессией и неустойчивостью в положении стоя (постуральная нестабильность)
- Необычные проявления, например, первичная прогрессивная афазия и прогрессивная щёчно-лицевая апраксия
- Наличие бредовых идей и галлюцинаций (не связанных с леводопой) предполагает, что у пациента нет кортикобазальной ганглиозной дегенерации; они более характерны для диффузного заболевания тела Леви
Осмотр пациента
При осмотре больного обращают внимание на следующее:
- Апраксия конечностей: пациенты могут делать ошибки, используя части тела как инструмент (например, используя пальцы рук как лезвия ножниц). Ошибки часто свидетельствуют об идеомоторной или двигательной апраксии конечностей.
- Другие психические нарушения, которые включают в себя следующее:
- амнезия
- чаще, не "когнитивные" аномалии (например, дезориентация между правой и левой стороной, трудности в назывании объектов, расстройство счёта – акалькулия), а, скорее, "лобные исполнительные" дефициты (например, повышенная отвлекаемость, персеверации, утрата суждения, снижение способности выполнить запланированное движение даже на стороне с меньшим двигательным расстройством)
- Движения глаз могут быть нарушены: ограничение горизонтального движения, а также взора вверх; ограничение взора вниз наводит на мысль о прогрессирующем надъядерном параличе.
- Дистония: не является спровоцированной чисто двигательной активностью.
- Миоклонус: миоклонус может распространяться за пределы пальцев, если это стимул чувствителен.
- Ригидность: легко вызывается без дополнительного усилия.
- Тремор в покое отсутствует.
- Вегетативные нарушения отсутствуют.
- Корковая потеря чувствительности: утрата графестезии (способность определять буквы, написанные на коже рук или пальцев штриховым прикосновением предметов) может быть чувствительным тестом.
- Утрата проприоцептивного чувства не является частью синдрома; скорее, подобное расстройство движения может быть связано с патологией периферических нервов (нейропатии).
Причины возникновения заболевания
- Этиология кортикобазальной ганглиозной дегенерации неизвестна.
- Описанные случаи предполагают, что может существовать семейная предрасположенность у некоторых индивидов с этим расстройством.
- Из-за тесных клинических и патологических взаимоотношений между кортикобазальной ганглиозной дегенерацией, прогрессирующим надъядерным параличом и болезнью Пика, внимание при этом заболевании фокусируется на генетической основе 4-цикличной тау-патии для того, чтобы определить лиц, подверженных этой патологии и выявить потенциальные молекулы-мишени для лечения. На данный момент, однако, пока нет выявленного взаимоотношения между клинически доступными генетическими маркерами и кортикобазальной ганглиозной дегенерацией, несмотря на то, что ген микротубулярно-ассоциированного тау белка имеет большое значение при этом и других нейродегенеративных заболеваниях, связанных с тау-патией: прогрессирующий надъядерный паралич, болезнь Пика/лобно-височная деменция.
- Апраксия конечностей и появление аномалии движения глаз с высокой степенью вероятности связаны со структурными изменениями коры левого полушария.
Дифференциальный диагноз кортикобазальной ганглиозной дегенерации (ограниченной атрофии головного мозга)
Дифференциальный диагноз проводится между следующими заболеваниями, поражающими центральную нервную систему:
- болезнь Альцгеймера
- инсульт в бассейне внутренней сонной артерии
- апраксия и связанные с ней синдромы
- болезнь Уиппла
- кардиоэмболический инсульт
- хронический миелолейкоз
- болезнь Крейтцфельдта-Якоба
- деменция с тельцами Леви
- парциальная эпилепсия
- синдромы лобной доли (первичная прогрессирующая афазия и первичная прогрессирующая апраксия)
- лобно-височная деменция и лобно-височная лобарная дегенерация
- мультиформная глиобластома
- болезнь Хантингтона
- гидроцефалия
- болезнь Маркиафавы-Биньями
- мультисистемная атрофия
- нейроакантоцитоз
- синдромы нейроакантоцитоза
- нейросифилис
- оливопонтоцеребеллярная атрофия
- болезнь Паркинсона
- синдромы паркинсонизма
- болезнь Пика
- прогрессирующий надъядерный паралич
- стриатонигральная дегенерация
- субдуральная гематома
- таламический инсульт
- неврологические заболевания ассоциированные с дефицитом витамина B12
- неврологические заболевания ассоциированные с дефицитом витамина E
- болезнь Вильсона
Клиническое обследование при кортикобазальной ганглиозной дегенерации (ограниченной атрофии головного мозга)
Лабораторные исследования
Виды лабораторных исследований:
- Церулоплазмин – исследуется у пациентов с атипичным паркинсонизмом и паркинсоноподобными синдромами
- Исследования на обратимые системные факторы, вызывающие когнитивный дефицит:
- уровень витамина B12
- антикардиолипиновый тест / микрореакция преципитации (Rapid plasma reagin - RPR) – может быть ложноположительным у пациентов старше 65 лет, проводится для исключения нейросифилиса
- тесты функции щитовидной железы, скрининг аутоантител щитовидной железы
- электролиты
- общий анализ крови (ОАК) с лейкоцитарной формулой и тромбоцитами
- при необходимости или для подтверждения системных заболеваний – ревматологические исследования, включая антиядерные антитела (ANA), скорость оседания эритроцитов (СОЭ), печеночные пробы и уровень аммиака
- взятие мазка для акантоцитоза или генетическое тестирование для болезни Хантингтона если у пациента имеется хорея
Лучевая диагностика
Виды лучевой диагностики:
- МРТ головного мозга
- Это исследование является особенно полезным в оценке размера и внешнего вида среднего мозга, если отмечается какое-либо нарушение движений глаз и имеется подозрение на наличие прогрессирующего надъядерного паралича. Размер среднего мозга должен быть относительно нормальным при кортикобазальной ганглиозной дегенерации.
- Обычно возникает атрофия коры головного мозга, и она может быть локализована (часто асимметрично) в лобно-теменных областях, включая центральную борозду/дополнительную двигательную область и верхнюю лобную извилину, нежели в височно-теменной коре (что более характерно для деменции при болезни Альцгеймера).
- Аномальные сигналы в базальных ганглиях могут возникать при отложениях металла во время болезни Вильсона или при нейродегенерации с накоплением железа в мозге (ранее болезнь Галлервордена-Шпатца).
- Функциональная визуализация мозга (например, ПЭТ, ОФЭКТ) обычно не требуется для диагностики, но может быть полезна у некоторых пациентов, чтобы подтвердить, что когнитивные изменения носят неврологический (органический) характер, а не психологический. Позитронно-эмиссионная томография (ПЭТ) и однофотонная эмиссионная компьютерная томография (ОФЭКТ) помогают выявить асимметрию в метаболической активности или перфузии корковых (лобно-теменная) и подкорковых (базальные ганглии, таламус) регионов.
Магнитно-резонансная томография (МРТ) проводится при подозрении на ограниченную атрофию головного мозга.
Другие тесты
- Рекомендуется нейропсихологическое тестирование или оценка апраксии конечностей нейропсихологом, логопедом, или реабилитологом с квалификацией и опытом работы с пациентами с нейродегенеративными расстройствами. Это поможет отличить этих больных от пациентов с сочетанием паркинсонизма и болезни Альцгеймера, у которых также может быть апраксия, но обычно не должно быть такого значимого нарушения двигательной координации или феномена чужеродной конечности.
- Электроэнцефалография (ЭЭГ) может рассматриваться в случае выраженного миоклонуса или эпизодов, указывающих на судороги или быстрое снижение мышечного тонуса, хотя часто она в норме или показывает неспецифическое замедление.
- Соматосенсорные вызванные потенциалы (ССВП) - как правило, не являются частью стандартного клинического обследования. Если тест проводится как часть исследования рефлекторного миоклонуса, они обычно не показывают гигантских потенциалов, характерных для кортикального миоклонуса, наблюдаемого при некоторых других состояниях.
Диагностические процедуры
У больных с выраженным сегментарным миоклонусом (особенно на лице), расстройствами движения глаз, наличием в анамнезе афтозных язв, хронической диареи или артрита неясного генеза, могут быть использованы следующие диагностические процедуры с целью исключить поражение ЦНС болезнью Уиппла:
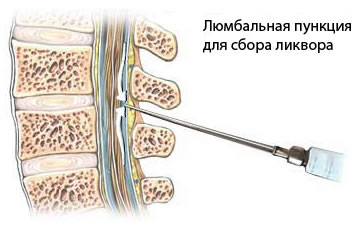
- Люмбальная пункция может быть проведена для изучения клеточного состава и уровня белка в спинномозговой жидкости; также должно быть сделано ПЦР тестирование на Tropheryma whipplei, если подозревается болезнь Уиппла. Анализ ликвора обычно в норме при кортикобазальной дегенерации.
- Выполняется биопсия тощей кишки, если подозревается вовлечение кишечника при болезни Уиппла; она может показать характерные изменения.
- Биопсия мозга редко проводится для постановки диагноза из-за ее инвазивного характера, но может рассматриваться в атипичных случаях, когда диагностическая точность имеет решающее значение (например, для отличия от потенциально излечимых состояний или для исследований/семейного консультирования).
Результаты гистологического исследования
В лобно-теменной коре выявляют потерю нейронов, глиоз (в частности, астроглиоз с характерными астроцитарными бляшками), нити нейропиля и иногда нейрофибриллярные клубочки. Характерно присутствие набухших, ахроматических нейронов (баллонированные нейроны или клетки по типу Пика). Аргирофильные, тау-иммунореактивные включения (нейрональные и глиальные) обнаруживаются подкорково в черной субстанции (где также отмечается потеря нейронов), базальных ганглиях, таламусе и зубчато-красноядерно-таламическом тракте. Хотя общий гистологический паттерн отличается от прогрессирующего надъядерного паралича (ПНП), тау-положительные включения при кортикобазальной дегенерации в основном состоят из 4-повторных (4R) изоформ тау, подобно ПНП. Существует некоторое морфологическое совпадение, например спиралевидные тельца в олигодендроцитах, что иногда затрудняет окончательное различие только на основе гистологии, хотя астроцитарные бляшки более специфичны для патологии кортикобазальной дегенерации.
Стадии заболевания
В настоящее время специфическое стадирование на основе гистопатологических данных, коррелирующих с клиническим прогрессированием, не установлено для рутинного клинического использования. Заболевание прогрессирует со временем, средняя продолжительность от начала до смерти обычно составляет около 7-8 лет, хотя существует вариабельность.
Лечение и ведение пациентов при кортикобазальной ганглиозной дегенерации (ограниченной атрофии головного мозга)
Лечебные рекомендации
- При первичном осмотре пересмотрите и потенциально отмените антихолинергические или другие лекарственные препараты, которые могут ухудшить когнитивные функции или внимание. Отмените любые лекарства, которые могут вызвать вторичный паркинсонизм. Рассмотрите возможность применения антиоксидантов, таких как витамин Е, хотя доказательства их эффективности ограничены. Начните эмпирическое лечение депрессии, если она присутствует. Проведите пробу с применением леводопы/карбидопы (например, Sinemet), если выражены ригидность или брадикинезия, адекватно титруя дозу (например, до 1000-1500 мг леводопы в день), прежде чем сделать вывод об отсутствии реакции, хотя ответ обычно слабый или отсутствует при кортикобазальной дегенерации. Рекомендуйте инъекции ботулинического токсина, если присутствует болезненная фокальная дистония (например, в конечности). Если возникает выраженный миоклонус или эпизоды потери тонуса, рассмотрите возможность проведения электроэнцефалографии (ЭЭГ). Направьте пациента на консультацию к специалистам по реабилитации, физиотерапевтам, эрготерапевтам и логопедам по мере необходимости для оценки походки, риска падений, потребности во вспомогательных устройствах, безопасности дома, трудностей с речью/глотанием и разработки программ для поддержания выносливости, силы и функциональной независимости.
- На последующих визитах лечите любые выявленные системные сопутствующие заболевания. Если проба с леводопой/карбидопой была явно неэффективной, отмените ее. Рассмотрите эмпирические испытания других дофаминергических препаратов (агонистов), хотя польза маловероятна. Рассмотрите возможность лечения клоназепамом или леветирацетамом при беспокоящем миоклонусе. Пересмотрите необходимость люмбальной пункции, если появляются симптомы, указывающие на излечимые состояния, такие как болезнь Уиппла; обсудите риски/преимущества с пациентом и семьей. Если деменция прогрессирует, убедитесь, что имеются соответствующие службы поддержки (например, помощь на дому, направление к социальному работнику, поддержка опекунов). Предоставьте образовательные материалы о кортикобазальной дегенерации и деменции пациенту и его семье. Организуйте консультации со специалистами по нейропсихологии или реабилитации для разработки стратегий управления когнитивными и двигательными нарушениями, при желании.
- На более поздних визитах продолжайте лечение системных проблем. Пересмотрите диагностические процедуры, такие как люмбальная пункция или, редко, биопсия мозга, если диагноз остается неопределенным и уточнение существенно изменит тактику ведения или предоставит важную прогностическую/генетическую информацию для семьи. Продолжайте симптоматическое лечение, корректируя терапию, такую как ботулинический токсин или противомиоклонические препараты, в зависимости от клинического ответа и побочных эффектов. Все больше внимания уделяйте поддерживающей терапии, безопасности и качеству жизни.
Консультации
- Физиотерапевт и специалист по реабилитации: физиотерапия и реабилитация могут быть полезны для поддержания подвижности и выносливости, управления нарушениями походки, предотвращения падений и обучения компенсаторным стратегиям для повседневной деятельности, затронутой апраксией или двигательным дефицитом. Эрготерапия может решить проблемы с мелкой моторикой и адаптивным оборудованием.
- Логопед: может оценить и лечить нарушения речи (апраксия речи, дизартрия, афазия) и трудности с глотанием (дисфагия). Они могут обучить компенсаторным стратегиям и порекомендовать вспомогательные коммуникативные устройства при необходимости, аналогичные тем, которые используются при БАС. Раннее вмешательство полезно, пока сохраняется способность к обучению. Специально обученный логопед также может формально оценить апраксию с использованием стандартизированных тестов, если диагноз неясен.
- Врач-гериатр, специалист по паллиативной помощи, патронажная медсестра или социальный работник: могут быть неоценимы в консультировании пациентов и их семей относительно прогноза, предварительного планирования ухода, вопросов качества жизни, поддержки опекунов и навигации по ресурсам для долгосрочного ухода и правил ухода за пациентом.
- Нейропсихолог: может обеспечить детальную когнитивную оценку, помочь дифференцировать когнитивные профили и предложить стратегии для управления когнитивными и поведенческими изменениями. Консультирование может поддержать пациентов и их семьи в преодолении диагноза.
- Специалист по двигательным расстройствам/Невролог: Обеспечивает первичную диагностику и текущее ведение. Может способствовать участию в научных исследованиях, программах донорства мозга или генетическом консультировании, если это уместно и желательно для пациента/семьи.
Диета
- У пациентов со значительной щечно-лицевой апраксией или двигательной дисфункцией может развиться дисфагия (трудности с глотанием).
- Рекомендуется консультация логопеда для формальной оценки глотания (например, модифицированное исследование глотания с барием) при подозрении на дисфагию.
- Могут потребоваться модификации диеты (например, загущенные жидкости, мягкая/пюреобразная пища) в зависимости от тяжести нарушения глотания для предотвращения аспирации.
- Запор, который часто встречается из-за малоподвижности и вегетативной дисфункции, следует активно лечить путем увеличения потребления жидкости, пищевых волокон, поощрения физической активности и использования размягчителей стула или слабительных средств по мере необходимости.
Физическая активность
Физическая активность, как правило, поощряется в пределах возможностей пациента для поддержания функций и хорошего самочувствия, но по мере прогрессирования заболевания из-за двигательного дефицита, нарушения равновесия и риска падений все более необходимыми становятся помощь и меры предосторожности.
Медикаментозное лечение при кортикобазальной ганглиозной дегенерации (ограниченной атрофии головного мозга)
К сожалению, в настоящее время нет методов лечения, изменяющих течение болезни, эффективность которых в замедлении или обращении вспять прогрессирования кортикобазальной ганглиозной дегенерации была бы доказана. Лечение направлено на облегчение симптомов. Ингибиторы холинэстеразы могут рассматриваться при вариантах с первичной прогрессирующей афазией, учитывая некоторые данные о других таупатиях, но их эффективность неясна. Лекарства, используемые при болезни Паркинсона, включая антихолинергические препараты (которых обычно избегают из-за побочных эффектов на когнитивные функции), леводопу и агонисты дофамина, как правило, приносят мало пользы или вообще не приносят пользы при двигательных симптомах кортикобазальной дегенерации, но часто испытываются.
Обзор применяемых лекарственных средств
Эти препараты направлены на восполнение дофамина или стимуляцию дофаминовых рецепторов.
Антагонист NMDA-рецепторов, иногда рассматриваемый для лечения когнитивных симптомов при деменции, но его роль при кортикобазальной дегенерации не установлена. В первую очередь он не является дофаминергическим.
Леводопа/карбидопа (например, Sinemet)
Отсутствие значительного или устойчивого положительного ответа на адекватное испытание леводопы характерно для кортикобазальной дегенерации и помогает отличить ее от болезни Паркинсона. Однако испытание часто оправдано. Необходимо постепенное титрование дозы (например, до уровня не менее 1000 мг леводопы в день).
Более старый агонист дофамина, производное спорыньи (агонист D2, частичный агонист D1). Стимулирует дофаминовые рецепторы в стриатуме. Как правило, неэффективен при кортикобазальной дегенерации и несет риски (например, фиброз). Если рассматривается возможность применения агониста, предпочтение отдается новым неэрголиновым агонистам.
Всасывание частичное (около 28%), метаболизируется печенью, длительный период полувыведения (около 50 ч), выводится в основном с калом. Начинать с малых доз, титровать медленно. Доза леводопы может быть первоначально снижена при одновременном применении.
Периодически оценивайте эффективность. Снизьте дозу, если возникают значительные побочные эффекты.
Неэрголиновый агонист дофамина. Часто неэффективен при симптомах кортикобазальной дегенерации, но иногда назначается, особенно при выраженной ригидности, хотя польза бывает редко.
Прамипексол (например, Мирапекс)
Неэрголиновый агонист дофамина с более высоким сродством к рецепторам D2/D3. Может стимулировать дофаминергическую активность в стриатуме и черной субстанции. Часто неэффективен при кортикобазальной дегенерации, но иногда пробуется.
Механизм сложный, может включать усиление высвобождения дофамина, блокирование обратного захвата дофамина и антагонизм к NMDA-рецепторам. Иногда используется при паркинсонизме или дискинезии (здесь менее актуально). Ограниченная эффективность при кортикобазальной дегенерации.
Нет доказанных нейропротекторных методов лечения, замедляющих атрофию мозга при кортикобазальной ганглиозной дегенерации. Хотя некоторые препараты изучаются при других нейродегенеративных деменциях, их использование здесь является эмпирическим и, как правило, не подтверждается убедительными доказательствами.
Антиоксидант. Может защищать полиненасыщенные жирные кислоты в клеточных мембранах от повреждения свободными радикалами. Крупные испытания при болезни Альцгеймера и болезни Паркинсона дали смешанные или отрицательные результаты относительно модификации заболевания. Его роль при кортикобазальной дегенерации не доказана.
Обладают анальгезирующим, противовоспалительным и жаропонижающим действием. Их механизм включает ингибирование ферментов циклооксигеназы (ЦОГ) и, следовательно, синтеза простагландинов. Существуют и другие потенциальные эффекты. Используются для облегчения боли, а не для модификации заболевания при нейродегенерации.
Эпидемиологические исследования предполагали, что длительное использование НПВП может снизить риск развития болезни Альцгеймера, но клинические испытания не показали пользы для профилактики или лечения. Не показан при самой кортикобазальной дегенерации, только при сопутствующей боли/воспалении.
Могут помочь в управлении миоклонусом. Эти препараты связываются со специфическими бензодиазепиновыми рецепторами, усиливая ингибирующие эффекты нейромедиатора ГАМК.
Часто используется как препарат первой линии при миоклонусе. Одно исследование сообщило о снижении тяжелого миоклонуса у 23% пациентов. Он подавляет мышечные сокращения, потенцируя ГАМКергическое торможение. Использовать с осторожностью из-за седативного эффекта, притупления когнитивных функций и риска падений, особенно у пожилых людей или лиц с деменцией.
Инъекции ботулинического токсина могут быть эффективны для лечения фокальной дистонии, особенно если она болезненна или существенно мешает функционированию. Он действует путем ингибирования высвобождения ацетилхолина в нервно-мышечном синапсе.
Ботулинический токсин типа А (например, Ботокс, Диспорт, Ксеомин)
Эффективен для лечения чрезмерных и аномальных мышечных сокращений при фокальной дистонии. Связывается с пресинаптическими нервными окончаниями в нервно-мышечном синапсе, интернализуется и расщепляет белки SNARE, тем самым блокируя высвобождение ацетилхолина и вызывая локализованную мышечную слабость/паралич.
Повторная оценка обычно проводится через несколько недель (например, 2-4 недели) после инъекции для оценки эффективности, при этом пиковый эффект часто наступает примерно через 4-6 недель, а продолжительность обычно составляет 3-4 месяца.
Дозировка индивидуальна и зависит от вовлеченных мышц, тяжести и предыдущего ответа. Дозы измеряются в единицах, специфичных для препарата (например, единицы Ботокса). Для поддержания эффекта необходимы повторные инъекции. Существуют максимальные дозы за сеанс для минимизации риска системного распространения.
Могут рассматриваться эмпирически у пациентов с вариантами первичной прогрессирующей афазии, хотя доказательства конкретно для кортикобазальной дегенерации ограничены. Эти препараты повышают уровень ацетилхолина, ингибируя его расщепление.
Галантамин является обратимым ингибитором ацетилхолинэстеразы, а также модулирует никотиновые ацетилхолиновые рецепторы. Ингибируя холинэстеразу, он повышает уровень синаптического ацетилхолина, потенциально усиливая холинергическую нейротрансмиссию. В первую очередь используется при деменции при болезни Альцгеймера. Нет убедительных доказательств того, что ингибиторы холинэстеразы изменяют основной процесс заболевания при таупатиях, таких как кортикобазальная дегенерация.
Последующее наблюдение за пациентами при кортикобазальной ганглиозной дегенерации (ограниченной атрофии головного мозга)
Дальнейшее амбулаторное лечение
Периодические последующие визиты необходимы для мониторинга прогрессирования заболевания, корректировки симптоматической терапии (например, при дистонии, миоклонусе), управления осложнениями (например, падения, инфекции, дисфагия), устранения депрессии или других поведенческих симптомов, а также обеспечения постоянной поддержки и обучения пациента и лиц, осуществляющих уход. План ухода нуждается в регулярной корректировке по мере снижения функциональных возможностей пациента.
Дальнейшее стационарное лечение
Госпитализация может потребоваться для лечения острых осложнений (например, аспирационная пневмония, тяжелые инфекции, травмы, связанные с падением) или для таких процедур, как установка зонда для кормления, если дисфагия становится тяжелой. Госпитализация исключительно для ускорения диагностики проводится редко. Биопсия мозга, если она рассматривается, обычно выполняется в специализированных центрах, как правило, после обширного неинвазивного обследования.
Осложнения
Потенциальные осложнения заболевания включают падения и связанные с ними травмы, дисфагию, ведущую к аспирационной пневмонии и недоеданию, неподвижность, ведущую к пролежням, тромбозу глубоких вен и контрактурам, инфекции (особенно дыхательных и мочевыводящих путей), депрессию, тревогу и выгорание опекунов. Субдуральная гематома является редким, но признанным риском после люмбальной пункции, особенно у пациентов с атрофией мозга; целесообразен мониторинг головной боли, сонливости или изменений психического статуса после процедуры.
Прогноз
К сожалению, кортикобазальная ганглиозная дегенерация — это прогрессирующее нейродегенеративное заболевание, ведущее к нарастающей когнитивной и двигательной инвалидности. Средняя продолжительность жизни от начала симптомов обычно составляет около 7-8 лет, но течение может варьироваться.
Причина смерти обычно связана с осложнениями неподвижности и поздних стадий заболевания, такими как аспирационная пневмония, сепсис или тромбоэмболия легочной артерии, а не с самой первичной нейродегенерацией.
Обучение пациентов
- Консультация с гериатром или специалистом по паллиативной помощи может быть очень полезной при обсуждении прогноза, предварительного планирования ухода (например, завещание, доверенность на принятие медицинских решений) и управления сложными потребностями в уходе и правилами повседневного ухода за больным.
- Онлайн-ресурсы от групп по защите интересов пациентов могут предоставить ценную информацию, поддержку и связь для семей и опекунов, имеющих дело с кортикобазальной дегенерацией.
- Предотвращение падений имеет решающее значение. Пациентам с двигательными расстройствами и историей падений (например, 2 или более падений за последний год или любое падение, вызвавшее травму) требуется комплексная оценка. Она включает пересмотр принимаемых лекарств, физиотерапию для тренировки равновесия и силы, оценку и модификацию безопасности дома, использование соответствующих вспомогательных устройств, а также обучение пациента/опекуна стратегиям предотвращения падений.
Литература
- Boeve BF, Lang AE, Litvan I. Corticobasal degeneration and its relationship to progressive supranuclear palsy and frontotemporal dementia. Ann Neurol. 2003;54 Suppl 5:S15-9. doi: 10.1002/ana.10570.
- Armstrong MJ, Litvan I, Lang AE, et al. Criteria for the diagnosis of corticobasal degeneration. Neurology. 2013;80(5):496-503. doi: 10.1212/WNL.0b013e31827f0fd1.
- Kouri N, Whitwell JL, Josephs KA, Rademakers R, Dickson DW. Corticobasal degeneration: a pathologically distinct 4R tauopathy. Nat Rev Neurol. 2011;7(5):263-72. doi: 10.1038/nrneurol.2011.47.
- Stamelou M, Höglinger GU. A review of treatment options for progressive supranuclear palsy. CNS Drugs. 2016;30(7):629-36. doi: 10.1007/s40263-016-0351-y.[Примечание: Хотя это относится к ПНП, некоторые симптоматические подходы совпадают или рассматриваются для КБД].
Смотрите также
- Анатомия нервной системы
- Инфекционные заболевания головного мозга:
- Абсцесс полушарий головного мозга и мозжечка
- Эозинофильная гранулёма, лангергансоклеточный гистиоцитоз, фистульный симптом Эннебера
- Абсцесс эпидуральный
- Внутричерепные осложнения заболеваний носа
- Внутричерепные осложнения заболеваний уха
- Глазничные осложнения заболеваний носа
- Менингит гнойный отогенный
- Абсцесс субдуральный
- Тромбофлебит сигмовидного синуса и септикопиемия
- Коллоидная киста головного мозга 3 мозгового желудочка
- Арахноидит церебральный и оптико-хиазмальный
- Кортикобазальная ганглиозная дегенерация (ограниченная атрофия головного мозга)
- Энцефалопатия
- Головная боль, мигрень
- Черепно-мозговая травма (сотрясение, ушиб мозга, ДАП)
- Внутричерепное давление (гипертензия, гипотензия) и гидроцефалия
- Паркинсона болезнь
- Аденома гипофиза (микроаденома, макроаденома, нефункционирующая аденома), синдром гиперпролактинемии
- Спонтанная краниальная ликворея