Офтальмологические осложнения воспалительных заболеваний полости носа и околоносовых пазух
Офтальмологические осложнения воспаления носа и пазух
Воспалительные заболевания полости носа и околоносовых пазух, в первую очередь острый и хронический синусит, представляют значительный риск развития серьезных офтальмологических (связанных с глазами) и, потенциально, последующих внутричерепных осложнений [1]. Эти осложнения возникают из-я тесной анатомической близости и взаимосвязанных сосудистых и лимфатических дренажных систем между пазухами и орбитой (костной полостью, содержащей глаз и его вспомогательные структуры). Такие осложнения могут привести к тяжелым последствиям, включая необратимую потерю зрения, парезы черепных нервов (вызывающие двоение в глазах), менингит, эпидуральный или субдуральный абсцесс, абсцесс головного мозга, тромбоз кавернозного синуса и, хотя редко при современном лечении, к летальному исходу [2].
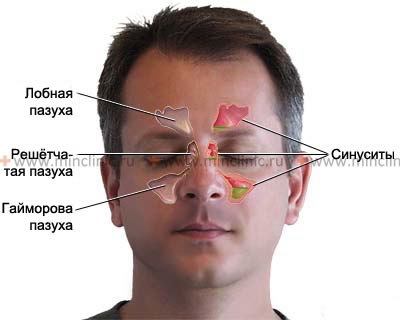
Орбита в значительной степени окружена околоносовыми пазухами: решетчатыми пазухами медиально, верхнечелюстной (гайморовой) пазухой снизу, лобной пазухой сверху и клиновидной пазухой задне-медиально. Костные стенки, разделяющие эти структуры, часто поразительно тонкие. Бумажная пластинка (lamina papyracea), образующая медиальную стенку орбиты, прилегающую к клеткам решетчатого лабиринта, особенно тонка (как бумага) и может иметь естественные дегисценции (щели) или быть подвержена эрозии в результате инфекции или воспаления. Аналогичным образом, нижняя стенка орбиты (крыша верхнечелюстной пазухи) может быть тонкой и легко разрушаться.
Сзади клиновидная пазуха и задние клетки решетчатого лабиринта расположены в непосредственной близости от зрительного канала (в котором проходит зрительный нерв - ЧН II, и глазная артерия) и области вершины орбиты/верхней глазничной щели. Воспаление или объемные образования (например, мукоцеле) в этих пазухах могут напрямую сдавливать или вызывать воспаление зрительного нерва, что приводит к оптической нейропатии и потере зрения. Через верхнюю глазничную щель проходят важные структуры, включая глазодвигательный нерв (ЧН III), блоковый нерв (ЧН IV), отводящий нерв (ЧН VI) и ветви тройничного нерва (ЧН V1 - глазная ветвь). Воспаление или сдавление в этой области может вызвать офтальмоплегию (нарушение движения глаз), диплопию (двоение), птоз (ЧН III) и онемение лица (ЧН V1). Врожденные костные дефекты (дегисценции) в этих стенках дополнительно способствуют распространению инфекции или воспаления [3].
Помимо прямого распространения через тонкую или дегисцентную кость, инфекция легко распространяется через бесклапанную венозную систему, соединяющую пазухи, лицо и орбиту. Вены, дренирующие пазухи (например, решетчатые вены, лобные диплоические вены), свободно сообщаются с орбитальными венами (верхняя и нижняя глазные вены), которые в свою очередь дренируются назад в кавернозный синус. Эта бесклапанная сеть позволяет тромбофлебиту (воспаление и тромбирование вен), возникающему в пазухах, легко распространяться ретроградно в орбиту (вызывая орбитальный застой и воспаление) и потенциально внутричерепно, что приводит к тромбозу кавернозного синуса — опасному для жизни неотложному состоянию. Лимфатические пути также связывают эти области. Нервы и артерии, такие как передние и задние решетчатые сосудисто-нервные пучки, проходящие через отверстия в медиальной стенке орбиты, обеспечивают дополнительные потенциальные пути для распространения воспаления.
Офтальмологические осложнения синусита обычно классифицируются по классификации Чендлера (Chandler), основанной на анатомической распространенности поражения [4]:
- Группа 1: Воспалительный отек (Пресептальный целлюлит / Периорбитальный целлюлит): Воспаление и отек ограничены тканями кпереди от глазничной перегородки (веки и периорбитальная кожа). Глазничная перегородка (септум) представляет собой фиброзную мембрану, действующую как барьер. Характеризуется отеком и покраснением век, но, что особенно важно, острота зрения, реакции зрачков и движения глаз обычно в норме, и проптоз отсутствует.
- Группа 2: Орбитальный целлюлит: Инфекция распространяется кзади от глазничной перегородки, вовлекая содержимое орбиты (жировую клетчатку и мышцы). Проявляется отеком век и эритемой ПЛЮС орбитальные признаки: проптоз (экзофтальм), хемоз (отек конъюнктивы), боль и часто ограниченные и/или болезненные движения глаз (офтальмоплегия). Зрение может быть нарушено из-за воспаления или застоя зрительного нерва.
- Группа 3: Субпериостальный абсцесс: Скопление гноя между костной стенкой орбиты и покрывающей ее надкостницей. Чаще всего возникает вдоль медиальной стенки (lamina papyracea), прилегающей к инфицированным решетчатым пазухам. Вызывает значительный проптоз, смещение глазного яблока (часто вниз и кнаружи), ограничение движений глаз, боль и потенциальное ухудшение зрения из-за давления.
- Группа 4: Орбитальный абсцесс: Изолированное скопление гноя образуется *внутри* самой орбитальной клетчатки/тканей, позади перегородки и не ограничено надкостницей. Протекает аналогично тяжелому орбитальному целлюлиту, но часто с более выраженным проптозом, тяжелой офтальмоплегией и высоким риском быстрой потери зрения из-за прямого сдавления или ишемии зрительного нерва.
- Группа 5: Тромбоз кавернозного синуса: Распространение инфекции/тромбофлебита назад в кавернозный синус. Проявляется потенциально двусторонними орбитальными признаками (хотя часто начинается односторонне и прогрессирует), сильной головной болью, высокой температурой/сепсисом, выраженным проптозом, хемозом, полной или почти полной офтальмоплегией (множественные парезы черепных нервов III, IV, VI), потерей чувствительности в зоне иннервации V1/V2, снижением зрения и потенциально измененным психическим статусом или признаками менингита/внутричерепной инфекции. Это критическое неврологическое и офтальмологическое неотложное состояние.
Неинфекционные осложнения включают механические эффекты от расширения доброкачественных поражений пазух:
- Мукоцеле/Пиоцеле: Обструкция соустья пазухи приводит к постепенному накоплению стерильной слизи (мукоцеле) или инфицированного гноя (пиоцеле) в полости пазухи. Постепенное расширение разрушает кость и смещает содержимое орбиты, вызывая проптоз, диплопию или боль. Чаще всего встречается в лобных и решетчатых пазухах.
- Опухоли костей: Доброкачественные (например, остеома, фиброзная дисплазия) или злокачественные опухоли, возникающие в пазухах или полости носа, могут прорастать в орбиту, вызывая аналогичные симптомы масс-эффекта.
Нарушение зрения также может возникнуть из-за неврита зрительного нерва (воспаление зрительного нерва), вторичного по отношению к заболеванию прилегающей пазухи (особенно клиновидного или заднего решетчатого синусита). Это может произойти путем прямого распространения воспаления через зрительный канал, сдавления мукоцеле/пиоцеле или воспаления, или, возможно, из-за ишемических или иммунно-опосредованных механизмов, иногда даже без явных признаков орбитального целлюлита [5].
Осложнения чаще всего связаны с этмоидитом (решетчатым синуситом) (особенно вызывающим медиальный субпериостальный абсцесс) и фронтитом (лобным синуситом) из-за их обширного контакта с орбитой и тонких разделительных стенок. Острые обострения хронического синусита являются частыми триггерами вовлечения орбиты.
Острый фронтальный синусит может привести к формированию верхнего или супермедиального субпериостального абсцесса под крышей орбиты. Это обычно вызывает значительный отек верхнего века и эритему, смещение глазного яблока вниз и кнаружи (проптоз) и ограничение взгляда вверх.
Хронический фронтальный синусит иногда может вызывать хронический периостит (воспаление надкостницы) края орбиты или стенок пазухи, проявляющийся локальной болезненностью и стойким отеком мягких тканей. Одутловатая опухоль Потта (Pott's puffy tumor) специфически относится к отеку над лобной костью из-за лежащего в основе фронтального синусита, сопровождающегося формированием субпериостального абсцесса на наружной пластинке черепа.
Верхнечелюстной синусит (гайморит) реже вызывает орбитальные осложнения по сравнению с поражением решетчатой или лобной пазухи. Однако тяжелые инфекции могут разрушать тонкую нижнюю стенку орбиты (крышу верхнечелюстной пазухи), что потенциально может привести к нижнему субпериостальному абсцессу, орбитальному целлюлиту или, редко, флегмоне орбиты (диффузное, тяжелое воспаление без отграниченного абсцесса). Зубные инфекции также могут распространяться вверх в верхнечелюстную пазуху, а затем в орбиту.
Этмоидит является очень частым источником орбитальных осложнений, особенно у детей, из-за тонкости бумажной пластинки (lamina papyracea) и того факта, что решетчатые пазухи развиваются раньше, чем лобные. Медиальный субпериостальный абсцесс является классическим осложнением, возникающим при этмоидите.
Воспаление с вовлечением задних пазух (клиновидной и задних решетчатых) несет особенно высокий риск тяжелых осложнений из-за непосредственной близости к зрительному нерву, кавернозному синусу, гипофизу и внутричерепным структурам. Орбитальный целлюлит, берущий начало сзади, встречается часто. Тромбоз кавернозного синуса и менингит являются относительно более частыми последствиями по сравнению с осложнениями, возникающими только из-за переднего синусита. Функциональные нарушения зрения также более часты и вызывают опасения:
- Снижение остроты зрения (из-за сдавления зрительного нерва, воспаления или ишемии).
- Сужение или дефекты поля зрения (например, центральная скотома, альтитудинальный дефект).
- Увеличение физиологического слепого пятна (скотома) или развитие центральных/парацентральных скотом при специальном тестировании.
- Афферентный зрачковый дефект (зрачок Маркуса Ганна), указывающий на оптическую нейропатию.
Диагностика офтальмологических осложнений синусита
Своевременная диагностика имеет решающее значение для предотвращения необратимой потери зрения и потенциально опасного для жизни внутричерепного распространения. Диагноз основывается на сочетании клинической оценки (анамнез и физикальное обследование, включая детальное офтальмологическое и ринологическое обследование) и целенаправленных визуализирующих исследований.
Дифференциальный диагноз воспаления/отека орбиты
| Состояние | Ключевые особенности / Отличительные признаки | Типичные данные визуализации / Лабораторные находки |
|---|---|---|
| Орбитальное осложнение синусита (Целлюлит, субпериостальный/орбитальный абсцесс) | Анамнез/признаки синусита (часто острого). Проптоз, боль при движении глаз (офтальмоплегия), +/- снижение зрения, хемоз, отек/эритема век. Часто лихорадка. Обычно одностороннее. | КТ/МРТ показывает затемнение пазухи +/- эрозию кости. Орбитальные находки зависят от стадии: тяжистость жировой клетчатки (целлюлит), скопление, оттесняющее надкостницу (SPA), внутриорбитальное скопление с кольцевидным контрастированием (OA). Повышенные лейкоциты, СОЭ/СРБ. |
| Пресептальный целлюлит | Инфекция/воспаление строго *кпереди* от глазничной перегородки. Отек век, эритема, местное повышение температуры, болезненность. Самое главное: НЕТ проптоза, НЕТ боли при движении глаз, нормальное зрение, нормальные зрачки. Часто из-за местного повреждения кожи/инфекции (укус насекомого, ячмень) или распространения синусита. | Преимущественно клинический диагноз. Визуализация (КТ/МРТ) при необходимости показывает отек век/периорбитальных мягких тканей кпереди от перегородки, *нормальное* содержимое орбиты сзади. |
| Идиопатический синдром орбитального воспаления (IOIS / Орбитальная псевдоопухоль) | Острое/подострое болезненное начало, проптоз, ограничение движений глаз, отек/эритема век. Может имитировать инфекцию, но часто без лихорадки или с субфебрильной температурой. Может вовлекать слезную железу, экстраокулярные мышцы (включая сухожилия), орбитальный жир диффузно, склеру (склерит). Может быть двусторонним (~30%). | МРТ/КТ показывает увеличение и контрастирование вовлеченных структур орбиты (мышцы *включая сухожилия*, слезная железа, диффузная тяжистость жировой клетчатки, утолщение склеры). Пазухи обычно чистые. Часто дает быстрый и выраженный ответ на высокие дозы кортикостероидов. Для атипичных/рефрактерных случаев может потребоваться биопсия. |
| Эндокринная офтальмопатия (TED / Офтальмопатия Грейвса) | Часто связана с гипертиреозом в анамнезе (может возникать при эутиреозе/гипотиреозе). Обычно двусторонняя (может быть асимметричной). Проптоз (часто аксиальный), ретракция век (пристальный взгляд), отставание верхнего века, ограничение движений глаз (особенно взгляд вверх/отведение из-за поражения нижней/медиальной прямой мышцы). Обычно минимальная боль, больше дискомфорта/ощущения песка. Частый хемоз. | КТ/МРТ показывает характерное увеличение брюшка экстраокулярной мышцы с интактными сухожилиями. Часто увеличение объема орбитального жира. Функциональные пробы щитовидной железы часто изменены. Антитела к рецептору ТТГ (TRAb) часто положительные. |
| Опухоль орбиты (например, лимфома, метастаз, рабдомиосаркома [у детей], опухоль слезной железы, глиома зрительного нерва) | Часто более медленное начало (кроме некоторых агрессивных опухолей, таких как рабдомиосаркома). Прогрессирующий, часто безболезненный проптоз, возможно пальпируемое образование, изменения зрения (сдавление/инфильтрация), диплопия. Системные симптомы зависят от типа (лимфома, метастазы). | КТ/МРТ показывает изолированное объемное образование, характеристики зависят от типа опухоли (лимфома часто повторяет форму структур, метастазы могут быть везде, глиома увеличивает зрительный нерв). Различное контрастирование, возможно разрушение кости. Для постановки диагноза требуется биопсия. Для выявления метастазов/лимфомы необходимо системное обследование. |
| Тромбоз кавернозного синуса (септический) | Острое, тяжелое заболевание. Головная боль, высокая температура, потенциально двусторонние орбитальные признаки (проптоз, хемоз, офтальмоплегия), множественные парезы черепных нервов (III, IV, VI, V1/V2), снижение зрения. Часто септический вид, измененный психический статус. | МР-венография/КТ-венография подтверждает тромб/отсутствие кровотока в кавернозном синусе(ах). МРТ может показать увеличение синуса, дефекты наполнения, аномальное контрастирование. Часто вторично по отношению к инфекции центральной зоны лица, пазух или зубов. Посевы крови часто положительные. |
| Каротидно-кавернозное соустье (ФККС) | Аномальное сообщение между сонной артерией и кавернозным синусом. Часто посттравматическое (высокопоточное) или спонтанное (дуральное, низкопоточное). Пульсирующий проптоз, орбитальный шум, выраженный хемоз и инъекция («красный глаз»), расширенные штопорообразные сосуды конъюнктивы, офтальмоплегия, повышенное внутриглазное давление, +/- потеря зрения. | МРТ/МРА/КТА показывает расширенную верхнюю глазную вену, увеличенный кавернозный синус с сигналом, связанным с потоком. ЦАС (цифровая ангиография) является золотым стандартом диагностики, классификации и планирования лечения (эмболизация). |
| Дакриоаденит / Дакриоцистит | Дакриоаденит: Воспаление/инфекция слезной железы (верхневисочная часть орбиты). Боль, отек, покраснение, болезненность в наружной области верхнего века, S-образный птоз. Дакриоцистит: Инфекция слезного мешка (медиальный угол, ниже медиальной связки век). Боль, покраснение, отек над слезным мешком, слезотечение, +/- выделение гноя из слезной точки при надавливании. | Клинического диагноза часто достаточно. КТ/МРТ подтверждает увеличение/контрастирование слезной железы (дакриоаденит) или растяжение/воспаление/абсцесс слезного мешка (дакриоцистит). Локализация отличается от типичных осложнений синусита. |
| Травма орбиты с гематомой/переломом (связанная с ЧМТ) | Анамнез прямой травмы. Периорбитальные кровоподтеки (экхимозы), отек, боль, ограничение движений (ущемление мышцы при взрывном переломе), диплопия, +/- проптоз (гематома), энофтальм (взрывной перелом). | КТ орбиты является методом выбора, показывает переломы (особенно нижней/медиальной стенки), ущемление мышц, ретробульбарную гематому. Как правило, нет признаков инфекции (если перелом не открытый/сложный). |
Методы нейровизуализации, такие как магнитно-резонансная томография (МРТ), играют решающую роль в оценке подозреваемых орбитальных и потенциальных внутричерепных осложнений, возникающих в результате воспаления полости носа и околоносовых пазух.
Клиническая оценка:
- Анамнез: Сбор подробного анамнеза недавних или хронических симптомов синусита (боль/давление в лице, гнойная заложенность носа/выделения, аносмия, лихорадка, головная боль), предшествующих операций на пазухах или травм. Документирование начала, продолжительности и прогрессирования орбитальных симптомов (боль, отек, покраснение, изменения зрения — нечеткость, двоение, выпадение полей зрения, боль при движении) и сопутствующих системных симптомов (лихорадка, недомогание).
- Офтальмологическое обследование: Имеет решающее значение для стадирования и мониторинга. Включает:
- Проверку остроты зрения (с коррекцией).
- Осмотр зрачков (размер, реактивность, проверка на относительный афферентный зрачковый дефект - RAPD или зрачок Маркуса Ганна, что указывает на оптическую нейропатию).
- Оценку полей зрения (конфронтационный тест у постели больного, формальная периметрия, если возможно).
- Оценку экстраокулярных движений (проверка на ограничение, боль при движении — офтальмоплегию).
- Оценку проптоза (выпячивание глаза вперед, измеряется экзофтальмометром относительно латерального края орбиты).
- Внешний осмотр век (отек, эритема, местное повышение температуры) и конъюнктивы (инъекция, хемоз - отек).
- Измерение внутриглазного давления (может быть повышено из-за орбитального застоя).
- Осмотр на щелевой лампе (передний отрезок).
- Осмотр глазного дна с расширенным зрачком (для оценки диска зрительного нерва на предмет отека/папиллоэдемы или бледности/атрофии, проверки на наличие застойных явлений в венах сетчатки, хориоидальных складок или признаков окклюзии вен сетчатки).
- Ринологическое обследование: Назальная эндоскопия отоларингологом для оценки полости носа, раковин, перегородки, выявления гнойных выделений из соустий пазух, полипов или анатомических факторов, способствующих синуситу. Могут быть взяты посевы гнойного отделяемого.
- Общее обследование: Оценка на наличие лихорадки, признаков сепсиса (тахикардия, гипотония), изменения психического статуса, ригидности затылочных мышц (менингизм) или очаговых неврологических дефицитов, указывающих на внутричерепное поражение (что требует неотложной визуализации головного мозга).
Визуализирующие исследования:
- КТ-сканирование орбит и околоносовых пазух с контрастным усилением: Обычно это первоначальный метод визуализации выбора в острых ситуациях, особенно при подозрении на абсцесс орбиты [8]. Преимущества включают быстрое получение изображений, широкую доступность и отличную визуализацию:
- Костной анатомии: затемнение пазух, уровни жидкость-газ, эрозия или дегисценция кости (например, бумажной пластинки).
- Орбитальных осложнений: пресептальное или орбитальное вовлечение, тяжистость жировой клетчатки орбиты (целлюлит), субпериостальные скопления жидкости, изолированные скопления жидкости в орбите с кольцевидным контрастированием (абсцесс).
- Распространенности заболевания пазух.
- МРТ орбит и головного мозга с гадолиниевым контрастом: МРТ обеспечивает превосходный контраст мягких тканей и часто является дополнительным или предпочтительным методом, если КТ сомнительна, при сильном подозрении на внутричерепные осложнения или для оценки конкретных структур, таких как зрительный нерв или кавернозный синус [9]. Преимущества включают:
- Лучшую дифференциацию между флегмоной (диффузное воспаление/целлюлит) и дренируемым абсцессом.
- Превосходную визуализацию воспаления зрительного нерва (неврит зрительного нерва).
- Высокую чувствительность для выявления ранних внутричерепных осложнений, таких как менингит (контрастирование лептоменинкса), эпидуральная/субдуральная эмпиема, абсцесс головного мозга.
- Отличную оценку патологии кавернозного синуса (тромбоз, воспаление) — часто в сочетании с МР-венографией (MRV).
- Диффузионно-взвешенная визуализация (DWI) высокочувствительна для выявления ограничения диффузии внутри полости абсцесса (гной), подтверждая ее гнойную природу.
- Фотографирование глазного дна: Документирует внешний вид диска зрительного нерва (папиллоэдема, бледность) для исходной оценки и последующего наблюдения.
- Ультразвуковое исследование (В-сканирование орбиты): Ограниченная роль, иногда может помочь визуализировать скопления жидкости в передней части орбиты или растяжение оболочки зрительного нерва, но в значительной степени заменено КТ/МРТ.
Клинические находки направляют интерпретацию. Орбитальная боль, усиливающаяся при движении глаз, убедительно свидетельствует о постсептальном вовлечении (орбитальный целлюлит/абсцесс). Нарушения зрения (снижение остроты, RAPD, изменения цветового зрения, дефекты полей зрения) являются критическими признаками, указывающими на потенциальное повреждение зрительного нерва, и часто требуют неотложного вмешательства. Проптоз и офтальмоплегия указывают на значительное воспаление орбиты или масс-эффект.
Диагностическая/терапевтическая проба с мощным назальным деконгестантом иногда может быть информативной, особенно при подозрении на оптическую нейропатию, вторичную по отношению к заднему синуситу. Применение сосудосуживающего средства (например, оксиметазолина или адреналина 1:1000) в сочетании с местным анестетиком на турундах, помещенных в средний носовой ход и сфеноэтмоидальное углубление на определенное время (например, 30-60 минут), направлено на сокращение воспаленной слизистой оболочки и потенциальное снижение давления вблизи зрительного нерва. Документированное временное улучшение остроты зрения или цветового зрения после деконгестии может указывать на обратимый компонент, связанный с давлением/воспалением в пазухах, потенциально подтверждая необходимость хирургической декомпрессии пазух. Однако это не является стандартным диагностическим тестом, и отсутствие улучшения не исключает оптическую нейропатию, связанную с пазухами. Формальная офтальмологическая оценка и визуализация остаются первостепенными.
Лечение офтальмологических осложнений синусита
Ведение требует немедленного начала лечения, обычно включающего госпитализацию и часто междисциплинарный подход команды (отоларинголог, офтальмолог, возможно, нейрохирург, инфекционист, радиолог). Цели лечения — устранение инфекции, декомпрессия орбиты и зрительного нерва при угрозе зрению, предотвращение внутричерепных осложнений и восстановление функции пазух.
- Медикаментозное лечение:
- Антибиотики: Высокодозные внутривенные (ВВ) антибиотики широкого спектра действия являются краеугольным камнем лечения всех предполагаемых инфекционных орбитальных осложнений (орбитальный целлюлит и более тяжелые состояния требуют госпитализации и внутривенной терапии; пресептальный целлюлит иногда можно лечить амбулаторно пероральными антибиотиками, если он протекает в легкой форме и возможно надежное наблюдение, но госпитализация часто безопаснее, особенно у детей) [2, 10].
- Начальная эмпирическая терапия должна охватывать распространенные патогены пазух (Streptococcus pneumoniae, Haemophilus influenzae, Moraxella catarrhalis, Staphylococcus aureus, альфа-гемолитические стрептококки, анаэробы).
- Общие схемы включают: Ванкомицин (для охвата MRSA, что особенно важно учитывая растущую распространенность) ПЛЮС бета-лактам широкого спектра, такой как цефтриаксон, цефотаксим, ампициллин-сульбактам или пиперациллин-тазобактам.
- Метронидазол часто добавляют при подозрении на анаэробную инфекцию (например, хронический синусит, одонтогенный источник).
- Охват должен корректироваться в зависимости от возраста пациента, местных моделей резистентности, тяжести и потенциального источника (например, рассмотрите охват Pseudomonas в нозокомиальных условиях или у пациентов с ослабленным иммунитетом).
- Терапия корректируется на основании результатов посева (из пазух, крови или аспирата абсцесса, если он получен).
- Продолжительность обычно длительная, часто 2-4 недели или дольше, обычно включает переход на пероральные антибиотики после значительного клинического улучшения. Продолжительность определяется клиническим разрешением и последующим наблюдением с помощью визуализации.
- Назальные деконгестанты: Местные сосудосуживающие средства (например, оксиметазолин) следует использовать только 3-5 дней, чтобы избежать медикаментозного ринита. Системные деконгестанты (например, псевдоэфедрин) могут дать некоторый эффект, но применять их следует с осторожностью (побочные эффекты). Промывания носа физиологическим раствором полезны для очистки секрета и улучшения дренажа.
- Кортикостероиды: Роль системных кортикостероидов (например, дексаметазона) вызывает споры и обычно они резервируются для случаев со значительным воспалением, вызывающим угрозу зрению (оптическая нейропатия), или тяжелым отеком орбиты, и только после того, как были начаты соответствующие антибиотики широкого спектра действия, а хирургическое дренирование не откладывается. Они могут уменьшить воспаление и отек, но могут замаскировать ухудшение инфекции или помешать локализации абсцесса. Противопоказаны при подозрении на грибковую инфекцию. Использование требует тщательного обдумывания и часто консультаций между специалистами [11].
- Обезболивание: Анальгетики по мере необходимости.
- Антибиотики: Высокодозные внутривенные (ВВ) антибиотики широкого спектра действия являются краеугольным камнем лечения всех предполагаемых инфекционных орбитальных осложнений (орбитальный целлюлит и более тяжелые состояния требуют госпитализации и внутривенной терапии; пресептальный целлюлит иногда можно лечить амбулаторно пероральными антибиотиками, если он протекает в легкой форме и возможно надежное наблюдение, но госпитализация часто безопаснее, особенно у детей) [2, 10].
- Хирургическое вмешательство: Часто необходимо и носит срочный характер, особенно при осложнениях, выходящих за рамки простого орбитального целлюлита, или если зрение нарушено [12]. Основные показания включают:
- Наличие дренируемого субпериостального или орбитального абсцесса, подтвержденного на визуализации.
- Отсутствие клинического улучшения (лихорадка, орбитальные признаки) в течение 24-48 часов после начала соответствующих внутривенных антибиотиков.
- Любое ухудшение зрения (острота, цветовое зрение, развитие RAPD) или стойкий зрительный дефицит несмотря на медикаментозную терапию.
- Значительный проптоз, вызывающий растяжение зрительного нерва или экспозиционный кератит.
- Выраженная офтальмоплегия, свидетельствующая о высоком внутриорбитальном давлении.
- Подозрение на анаэробный или грибковый синусит (требует хирургической обработки - дебридмента).
- Наличие внутричерепных осложнений (требует участия нейрохирурга).
- Эндоскопическая хирургия пазух (FESS): Основной подход в большинстве случаев сегодня. Позволяет напрямую визуализировать и дренировать инфицированные пазухи (этмоидэктомия, максиллярная антростомия, фронтальная синусотомия с помощью процедур Draf, сфеноидотомия) и дренировать большинство медиальных или нижних субпериостальных абсцессов путем тщательного удаления бумажной пластинки (lamina papyracea) или кости нижней стенки орбиты, покрывающей скопление. Посевы берутся непосредственно из пазух и полости абсцесса.
- Наружные доступы: Могут потребоваться для абсцессов, недоступных эндоскопически, или если эндоскопия не удалась. Примеры включают:
- Разрез Линча (Lynch) (медиальная часть брови) для медиальных/верхних субпериостальных абсцессов.
- Транскарункулярный доступ (медиальный кантус) для медиального доступа.
- Субцилиарный или трансконъюнктивальный доступ для абсцессов нижней стенки орбиты/нижних абсцессов.
- Латеральная орбитотомия для латеральных абсцессов.
- Наружные фронтоэтмоидэктомические доступы (сейчас применяются реже).
- Иногда может потребоваться комбинированный эндоскопический и наружный доступ.
Особые замечания по ведению пациентов:
- Пресептальный целлюлит: Обычно лечится медикаментозно (часто пероральными антибиотиками амбулаторно, если протекает легко, внутривенно — если тяжело или у маленького ребенка), хирургическое вмешательство требуется редко, за исключением образования локализованного абсцесса в веке.
- Орбитальный целлюлит: Требует госпитализации, внутривенных антибиотиков. Необходим тщательный мониторинг зрения и орбитальных признаков. Хирургическое вмешательство (дренирование пазух +/- ревизия орбиты) показано при отсутствии улучшения в течение 24-48 часов или любом снижении зрения.
- Субпериостальный абсцесс: Как правило, требует срочного хирургического дренирования (эндоскопического или наружного) в сочетании с внутривенными антибиотиками. Небольшие медиальные абсцессы у детей без нарушения зрения иногда могут первоначально лечиться внутривенными антибиотиками при крайне тщательном наблюдении, но хирургия является стандартом.
- Орбитальный абсцесс: Требует срочного хирургического дренирования в сочетании с внутривенными антибиотиками.
- Тромбоз кавернозного синуса: Требует высоких доз внутривенных антибиотиков, охватывающих вероятные источники (пазухи, лицо), часто антикоагуляции (гепарин/НМГ на начальном этапе, хотя это спорно и требует тщательной оценки риска и пользы, особенно в отношении внутричерепного кровоизлияния), агрессивного ведения первичного источника инфекции (хирургическое дренирование пазух при необходимости) и лечения потенциальных осложнений (сепсис, менингит, инсульт).
- Мукоцеле/пиоцеле: Обычно требуют хирургической марсупиализации (создания широкого отверстия в полость носа для дренажа) или полного удаления с восстановлением дренажа пазухи, что обычно достигается с помощью эндоскопии (FESS). При пиоцеле требуются антибиотики.
Тщательный мониторинг остроты зрения, цветового зрения, реакции зрачков, движений глаз и проптоза необходим на протяжении всего лечения для своевременного выявления любого ухудшения. После выписки необходимо регулярное наблюдение у офтальмолога и отоларинголога.
![]() Внимание! Орбитальные осложнения синусита серьезны и могут быстро привести к необратимой потере зрения или опасным для жизни внутричерепным инфекциям. Симптомы, такие как значительный отек век с выпячиванием глаз (проптоз), двоение в глазах, боль при движении глаз или любые изменения зрения, связанные с симптомами со стороны пазух, требуют немедленного медицинского обследования в условиях неотложной помощи.
Внимание! Орбитальные осложнения синусита серьезны и могут быстро привести к необратимой потере зрения или опасным для жизни внутричерепным инфекциям. Симптомы, такие как значительный отек век с выпячиванием глаз (проптоз), двоение в глазах, боль при движении глаз или любые изменения зрения, связанные с симптомами со стороны пазух, требуют немедленного медицинского обследования в условиях неотложной помощи.
Литература
- Hansen FS, et al. Orbital complications of rhinosinusitis: a population-based study in Denmark, 1997-2017. Rhinology. 2020;58(3):249-256. doi: 10.4193/Rhin19.257
- Wald ER, et al. Clinical practice guideline for the diagnosis and management of acute bacterial sinusitis in children aged 1 to 18 years. Pediatrics. 2013;132(1):e262-80. doi: 10.1542/peds.2013-1071
- Schramm VL Jr, Curtin HD, Kennerdell JS. Evaluation of orbital cellulitis and results of treatment. Laryngoscope. 1982;92(7 Pt 1):732-8. doi: 10.1288/00005537-198207000-00005
- Chandler JR, Langenbrunner DJ, Stevens ER. The pathogenesis of orbital complications in acute sinusitis. Laryngoscope. 1970;80(9):1414-28. doi: 10.1288/00005537-197009000-00007
- Rothstein J, Maisel RH, Berlinger NT, Wirtschafter JD. Relationship of optic neuritis to disease of the paranasal sinuses. Laryngoscope. 1984;94(11 Pt 1):1501-8. doi: 10.1288/00005537-198411000-00019
- Lee JH, et al. Imaging of the cavernous sinus: a pictorial review. AJR Am J Roentgenol. 2002;179(6):1581-1588. doi: 10.2214/ajr.179.6.1791581
- Cannon ML, et al. Cavernous sinus thrombosis complicating sinusitis. Pediatr Crit Care Med. 2004;5(1):86-8. doi: 10.1097/01.PCC.0000104920.13777.41
- Kaplan DM, et al. Orbital and intracranial complications of pediatric sinusitis. Otolaryngol Clin North Am. 2005;38(4):729-39. doi: 10.1016/j.otc.2005.03.006
- Yousem DM, Grossman RI. Neuroradiology: The Requisites. 4th ed. Elsevier; 2016.
- Chow AW, et al. IDSA clinical practice guideline for acute bacterial rhinosinusitis in children and adults. Clin Infect Dis. 2012;54(8):e72-e112. doi: 10.1093/cid/cis370
- Pushker N, et al. Role of Corticosteroids in the Management of Orbital Cellulitis. Indian J Ophthalmol. 2013;61(11):629-633. doi: 10.4103/0301-4738.123133
- Garcia GH, et al. Criteria for surgical intervention in pediatric orbital cellulitis. J AAPOS. 2009;13(4):399-403. doi: 10.1016/j.jaapos.2009.02.013
Смотрите также
- Анатомия нервной системы
- Аденома гипофиза (микроаденома, макроаденома, нефункционирующая аденома (NFPAs)), синдром гиперпролактинемии
- Арахноидит церебральный и оптико-хиазмальный
- Внутричерепное давление (гипертензия, гипотензия) и гидроцефалия
- Головная боль, мигрень
- Инфекционные заболевания головного мозга:
- Абсцесс полушарий головного мозга и мозжечка
- Абсцесс субдуральный
- Абсцесс эпидуральный
- Внутричерепные осложнения заболеваний носа
- Внутричерепные осложнения заболеваний уха
- Глазничные осложнения заболеваний носа
- Менингит гнойный отогенный
- Тромбофлебит сигмовидного синуса и септикопиемия
- Эозинофильная гранулёма, лангергансоклеточный гистиоцитоз, фистульный симптом Эннебера
- Коллоидная киста головного мозга 3 мозгового желудочка
- Паркинсона болезнь
- Сотрясение и ушиб мозга (ЧМТ)
- Спонтанная краниальная ликворея
- Функциональные заболевания головного мозга:
- Энцефалопатия