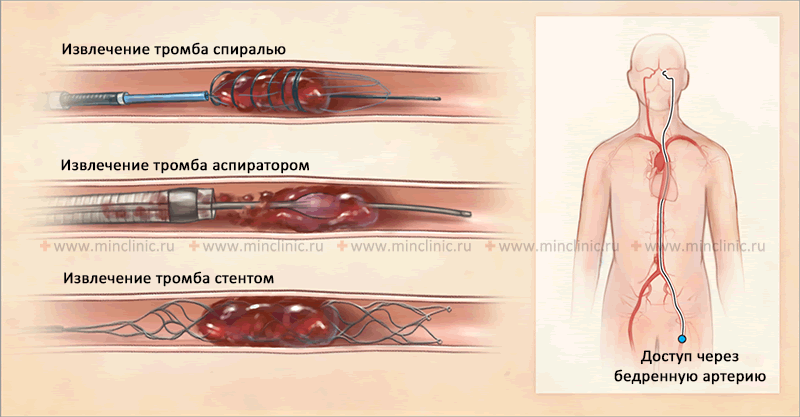
Эмболии сосудов головного мозга (церебральные эмболии)
- Причины эмболии сосудов головного мозга (церебральной эмболии):
- Клинические синдромы эмболии сосудов головного мозга (церебральной эмболии)
- Диагностика и лабораторное обследование при эмболии сосудов головного мозга (церебральной эмболии)
- Лечение эмболии сосудов головного мозга (церебральной эмболии)
Причины эмболии сосудов головного мозга (церебральной эмболии)
Самая распространенная причина ишемического инсульта — это эмболии сосудов головного мозга. Источником приносимых с током крови эмболов чаще всего служит сердце (кардиоэмболический инсульт). Несколько реже наблюдают артериоартериальные эмболии, обычно происходящие из участков атеросклероза с тромбозом в бассейне сонной артерии (каротидной) или позвоночной артерии (вертебрально-базилярной). Другие причины (тромбоз легочной вены, жировая эмболия, опухолевая эмболия, марантическая воздушная эмболия, парадоксальная эмболия и осложнения хирургических операций на шее и грудной клетке) отмечают редко. Однако инфаркты мозга эмболического генеза часто возникают без очевидных источников эмболов.
Причины эмболии сосудов головного мозга:
- Происходящие из полости сердца:
- Фибрилляция предсердий и другие нарушения ритма сердца (при ревматизме, атеросклерозе, артериальной гипертензии и врожденных пороках сердца)
- Инфаркт миокарда с пристеночным тромбом
- Острый и подострый бактериальный эндокардит
- Поражение сердца, не сопровождающееся аритмией и образованием пристеночного тромба (стеноз левого атриовентрикуляриого отверстия и др.)
- Осложнение хирургических операций на сердце
- Протезы клапанов
- Небактериальные тромботические (пристеночные) наложения на эндокарде
- Парадоксальные эмболии при врожденных пороках сердца
- Трихинеллёз
- Не происходящие из полости сердца:
- Атеросклероз аорты и сонных артерий (пристеночный тромб, атероматозный материал)
- Из участка тромбоза артерии головного мозга (основной позвоночной, средней мозговой)
- Тромб в легочных венах
- Жировая эмболия
- Опухолевая эмболия
- Воздушная эмболия
- Осложнения хирургических операций на шее и грудной клетке
- Невыясненного происхождения
Один из наиболее запутанных вопросов в проблеме сосудов головного мозга (цереброваскулярных заболеваний) представляют эмболии из «неизвестных источников». Считается, что у больных с нарушением системы свёртываемости крови в сторону её усиления на фоне приема контрацептивов, хронического заболевания или метастазирующей опухоли эмболии мозговых сосудов могут развиваться внезапно. Иногда при прослушивании сердца пациента не распознаются такие причины аускультативных феноменов как щелчок открытия при стенозе митрального клапана, или такая форма аритмии, как преходящая фибрилляция предсердий. В результате у многих больных, особенно в возрасте от 20 до 50 лет, при внезапном развитии эмболического инсульта не удается обнаружить его причины.
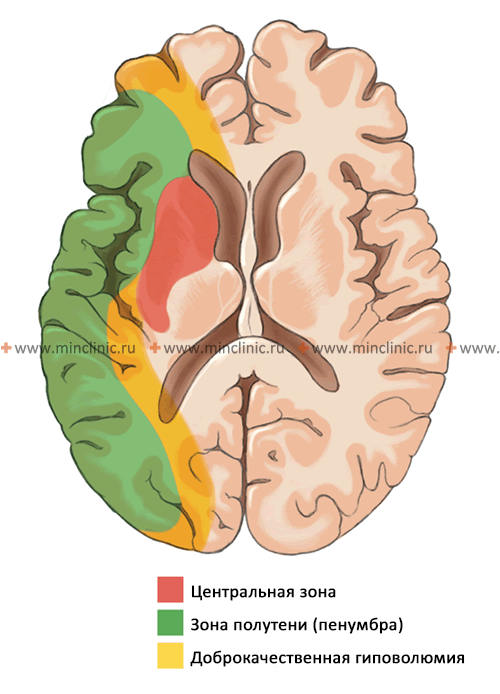
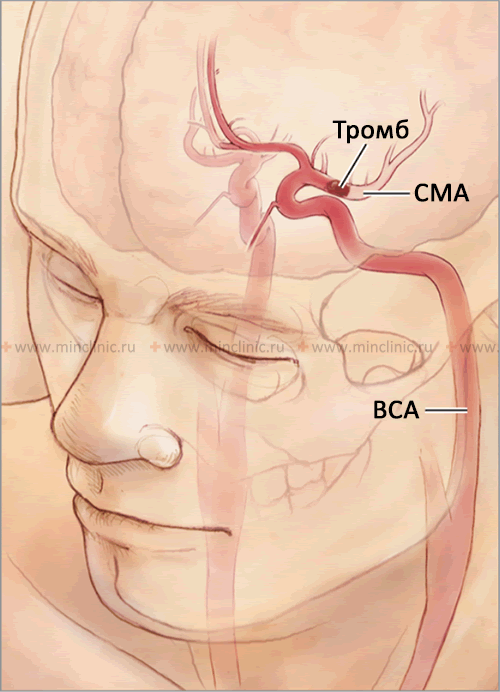
Величина, расположение и в некоторой степени сама природа эмбола определяют размеры, локализацию и характер вызываемого им инфаркта в паренхиме мозговой ткани. Достаточно крупные эмболы, способные закупорить ствол средней мозговой артерии (2-3 мм). Такой вид эмболии приводят к массивным поражениям головного мозга с вовлечением в патологический процесс мозговой коры и подлежащего белого вещества, а также глубокого серого и белого вещества. Небольшой очаг ишемического инсульта формируется в тех случаях, когда эмбол настолько мал, что закупоривает (окклюзирует) мелкую прободающую ветвь, идущую от ствола средней мозговой артерии или от основной артерии.
Следует отметить, что эмбол, представляющий собой тромбоцитарно-фибриновый сгусток, может мигрировать по сосудистому руслу, подвергаться растворению (тромболизис) и расщеплению. Этим обусловливается волнообразный характер симптоматики и в некоторых случаях — полное восстановление вызванного ишемией неврологического дефицита. Локализация и размеры инфаркта головного мозга зависят также от уровня коллатерального кровоснабжения через не подвергшиеся эмболии артерии.
При достаточном обходном (коллатеральном) кровотоке через сосуды виллизиева круга или позвоночную артерию, эмболический фрагмент, перекрывающий вышележащий участок внутренней сонной артерии, нижележащий (А1) сегмент передней мозговой артерии или вышележащий участок позвоночной артерии, может не привести к ишемии или инфаркту головного мозга. Аналогично этому эмболы могут блокировать поверхностную корковую ветвь средней мозговой артерии и даже ствол средней мозговой артерии и приводить не более чем к инфаркту в виде «пятна» в области коры и прилежащего белого вещества полушария головного мозга, если реализуется обходной (коллатеральный) кровоток в корковых зонах смежного кровоснабжения через сращения из передней или задней мозговой артерии к бассейну средней мозговой артерии. Значение этих факторов сохраняется и при инфаркте мозжечка.
Поскольку эмболы мигрируют и растворяются (лизис), в зоне инфаркта головного мозга часто возникает рециркуляция. В подобной ситуации размягченная после инфаркта ткань головного мозга наполняется точечными кровоизлияниями (петехиальная геморрагия) размерами 1-2 мм (геморрагический инфаркт). В редких случаях точечные кровоизлияния сливаются и образуют значительную геморрагическую массу (кровоизлияние в области инфаркта). Возникновение подобной ситуации более вероятно при закупорке (окклюзии) просвета ствола средней мозговой артерии и развитии обширного инфаркта с вовлечением глубокого серого и белого вещества до того, как произойдет рециркуляция.
Если источником эмболов у пациента служит сердце, то в 80% случаев они попадают стоком крови в среднюю мозговую артерию, в 11% — в заднюю мозговую артерию и в остальных случаях — в позвоночную или артерию основания мозга либо в их ветви.
Эмболии сосудов головного мозга могут сопутствовать многим факторам болезней сердца. Условно причины эмболии сосудов головного мозга разделяют на:
Аритмии сердца
Аритмии сердца любого типа сочетаются с симптоматическими эмболиями мозговых артерий и системными эмболиями. Особое внимание следует обратить на высокую частоту эмболии при синдроме слабости синусового узла и фибрилляции предсердий, на фоне фибрилляции предсердий у больных с ревматическим поражением клапанов сердца. Поэтому с целью предотвращения эмболии таким пациентам показано длительное назначение антикоагулянтов (варфарин натрия). Отмечено, что особенно часто клинически проявляющиеся эмболии возникают у больных с фибрилляцией предсердий, независимо от вызвавшей ее причины. Подсчитано, что частота эмболии в сосуды головного мозга среди больных с фибрилляцией предсердий, не связанных с поражением клапанного аппарата, достигает 4-7% в год, и в большинстве случаев уже первый инсульт приводит к глубокой инвалидизации такого больного.
Образование пристеночного тромба с последующими эмболиями относительно часто встречается у больных с атеросклеротическим поражением сердечно-сосудистой системы и инфарктом миокарда независимо от того, имеется или отсутствует дисфункция сосочковой мышцы, застойная сердечная недостаточность или аневризма желудочка сердца.
У пациентов с фибрилляцией предсердий, которой сопутствует высокий риск развития инсульта, в настоящее время есть альтернатива длительному применению варфарина. Устройство предназначено для закрытия ушка левого предсердия и предотвращения миграции образовавшихся тромбов в мозг, способных вызвать ишемический инсульт.
Хирургические операции
Кардиохирургия и хирургическое протезирование клапанов сопровождаются особенно высоким риском эмболии. Менее частой причиной эмболии сосудов головного мозга служат хирургические вмешательства на грудной клетке, после которой возможны эмболии из легочных вен, а также голове и шее (артериоартериальные эмболии из аорты или сонных артерий). К жировой или воздушной эмболии сосудов головного мозга приводят переломы длинных трубчатых костей, хирургические вмешательства на органах грудной полости и диагностическая ангиография с внутрисосудистым введением контрастного вещества через катетер. Оба варианта эмболии дают множественные участки точечных кровоизлияний. Самым существенным осложнением применения искусственного сердца являются эмболии из полости сердца в сосуды мозга.
Врожденные дефекты перегородок сердца могут быть причиной парадоксальных эмболии у пациента. Переноситься с током крови могжет тромботический и опухолевый материал, инфекционные или фиброзные марантические отложения, накапливающиеся на поверхности эндокарда в камерах сердца или на клапанах. Наслоения на клапане аорты и левом предсердно-желудочковом клапане при ревматическом или марантическом эндокардите наблюдаются одновременно с системными или мозговыми эмболиями и диагностируются на основе данных истории болезни пациента, объективного и лабораторного обследований. Типичные плоские отложения под створками левого предсердно-желудочкового клапана и в меньшей степени — клапана аорты (эндокардит Либмаиа-Сакса) описаны у больных системной красной волчанкой. Они могут быть источником эмболии в сосуды головного мозга, но чаще становятся очагами развития бактериального эндокардита.
Тромботические отложения при остром и подостром бактериальном эндокардите у пациентов приводят к септическим эмболиям. Такие эмболы могут вызывать обширные инфаркты головного мозга, не отличающиеся от неинфекционных эмболических инфарктов при окклюзии крупных мозговых артерий. Они также служат причиной и малых инфарктов с микроскопическими абсцессами. Между тем большие абсцессы головного мозга не сочетаются с эмболиями при подостром бактериальном эндокардите. Микотические (грибковые) аневризмы, вызванные септическими эмболиями, служат причиной субарахноидальных и внутричерепных кровоизлияний. При подозрении на эмболии сосудов головного мозга всегда необходимо помнить о возможности эндокардита у больного и исключить его.
Миксома предсердия приводит к опухолевым эмболиям. Субстратом эмболов при миксоме служат отложения на поверхности эндокарда. В случае миксомы в дифференциальной диагностике помогает выявление признаков легочной гипертензии, высокая скорость оседания эритроцитов (СОЭ), симптомы системного заболевания (лихорадка, недомогание). Пролапс митрального клапана при образовании пристеночного тромба сочетается с мозговыми эмболиями, но их механизмы формирования изучены недостаточно для того, чтобы прогнозировать частоту развития повторных эмболии у пациентов. Предполагается, что она низка. При постановке диагноза пролапса створок митрального клапана больному следует проводить эхокардиографию.
Клинические синдромы эмболии сосудов головного мозга (церебральной эмболии)
Если причиной острого нарушения мозгового кровообращения является эмболия мозговой артерии, то развитие клинической картины неврологического дефицита у пациента характеризуется внезапностью и, как правило, максимальной выраженностью симптомов. Однако неврологический дефицит может быть неполным, а также существенно изменяться после своего возникновения. Так, в одних случаях неврологический дефицит может нарастать и убывать, сохраняясь у больного лишь в течение нескольких минут или часов, что и составляет клиническую картину транзиторной ишемической атаки (ТИА, микроинсульта) эмболического генеза. В других случаях незначительный дефицит может значительно нарастать по мере развития инфаркта а бассейне крупной артерии головного мозга. Как бы то ни было, характер неврологического дефицита соответствует поражению определенного сосудистого бассейна за счет локализации эмбола, например, в крупных внемозговых или в мелких пенетрирующих артериях. В результате неврологический дефицит соответствует закупорке большого или малого мозговых сосуда. Очевидно, что размеры эмбола определяют диаметр сосуда, который подвергается окклюзии.
При развитии некоторых неврологических синдромов можно предполагать, что причиной служит именно эмболия артерий головного мозга. Синдромы поражения бассейна средней мозговой артерии включают:
- Лобный оперкулярный синдром, проявляющийся перекосом лица, грубой афазией и дизартрией;
- Синдром плечевого или кистевого паралича, при котором не подвижны вся рука, предплечье и кисть либо только кисть при наличии или отсутствии корковых расстройств чувствительности в зависимости от того, вовлечена ли в зону поражения сенсорная кора головного мозга наряду с моторной;
- Синдром изолированной афазии Брока или Вернике при поражении доминантного полушария у пациента;
- Синдром отрицания левых половин полей зрения при поражении затылочной доли недоминантного полушария у пациента.
Полное осознание больным внезапно появившегося у него дефекта полей зрения указывает на эмболию задней мозговой артерии, тогда как остро возникшие расстройство координации движений или слабость в ноге свидетельствуют об эмболии передней мозговой артерии. Остро развившаяся неустойчивость походки может обусловливаться эмболией мозжечковой артерии.
Значительно труднее установить причину инсульта в бассейне малой артерии — является ли ею эмболия или атеротромботическая либо липогиалинотическая окклюзия, что встречается значительно чаще. Однако остро наступающая сонливость наряду с неспособностью смотреть вверх в сочетании с двусторонним опущением верхнего века (птозом) позволяет предполагать эмболию верхней части основной артерии с избирательным поражением артерии Percheron. Артерия Percheron – это малый сосуд, идущий из верхнего участка основной артерии головного мозга и снабжающий срединные отделы субталамуса и таламуса с двух сторон.
Септические эмболии при эндокардите или жировые эмболии часто проявляются неочаговой симптоматикой, в том числе дезориентацией, возбуждением, делирием.
Последствием хирургических вмешательств на сердце может быть особый неврологический синдром: больной медленно просыпается, в бодрствующем состоянии у него наблюдаются замедленное мышление, дезориентация, возможны возбуждение, драчливость, память ухудшается, часто возникают зрительные галлюцинации. Большинство симптомов разрешается в течение недели, но персистирующий дефицит зрительного восприятия часто свидетельствует об имеющемся инфаркте в зоне смежного кровоснабжения средней мозговой артерии теменно-затылочной локализации, развившемся предположительно в связи с гипотензией или множественными мелкими эмболиями.
Судороги при инфаркте головного мозга чаще наблюдаются после эмболического инфаркта и не встречаются при лакунарных инфарктах, локализующихся глубоко в белом веществе. Эпилептические припадки у пациента сопутствуют супратенториальным инфарктам корковой локализации, но никогда не являются их патогномоничным симптомом. Часто неясная по происхождению эпилепсия у лиц пожилого возраста оказывается результатом хронически протекающих немых корковых инфарктов головного мозга и легко устраняется фенитоином.
Диагностика и лабораторное обследование при эмболии сосудов головного мозга (церебральной эмболии)
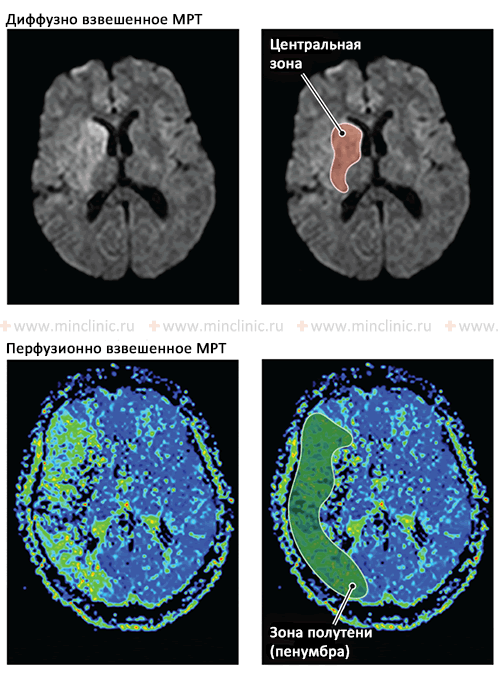
До лечения антикоагулянтами больному следует провести магниторезонансную (МРТ) или компьютерную томографию (КТ) головного мозга. Это исключит небольшое кровоизлияние, обусловливающее такие же симптомы, что и эмболический инсульт.
Люмбальная пункция с целью обнаружения эритроцитов в спинномозговой жидкости (ликворе) показана только в тех случаях, когда предполагается малый (возможно, геморрагический) инфаркт в области моста, сопровождающийся дизартрией, синдромом неловкой кисти или другими синдромами задней черепной ямки. В связи с костными артефактами при компьютерной томографии (КТ) головного мозга у пациента можно «пропустить» кровоизлияние, принять его за малый инфаркт. Проводя магниторезонансную (МРТ) головного мозга пациенту, можно отличить острое кровоизлияние от хронического и от инсульта, получить более надежные данные для раннего выявления инфаркта мозга.
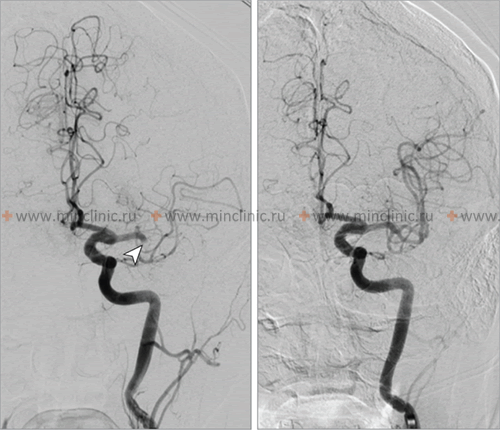
Если диагноз эмболии мозговой артерии обоснован и необходимо установить ее предполагаемый артериальный источник, оправдано проведение церебральной ангиографии. Однако через 24 ч эмбол может подвергнуться переносу, растворению (лизис), расщеплению, и заключение об эмболии как причине эмболического инсульта становится лишь предположительным. Внутривенная контрастная ангиография не обладает достаточной разрешающей способностью для выявления церебральных эмболии.
Лечение эмболии сосудов головного мозга (церебральной эмболии)
Лечение больных с эмболическим церебральным инфарктом головного мозга направлено на оказание помощи при имеющемся инсульте как в острой, так и в хронической его стадии и предупреждение появления эмболических инсультов у этого пациента в дальнейшем. При подозрении на церебральную эмболию усилия врача должны быть направлены в первую очередь на поддержание перфузии мозга в зоне его ишемии, насколько это возможно, на адекватном уровне. Не следует снижать повышенное артериальное давление, если только речь не идет о злокачественной артериальной гипертензии. При низком давлении следует принять меры для его повышения. Однако делать это необходимо осторожно, так как чрезмерное повышение давления может усилить отек мозга. Как только картина инфаркта головного мозга становится очевидной, отек редко создает проблемы до 2-3-го дня, но затем может сохраняться до 10 дней.
Хотя существует предположение о том, что восстановление рециркуляции крови в инфарктной ткани в связи с растворения (лизисом) эмбола приводит к усилению отека, на самом деле отек при эмболиях сосудов мозга распространяется согласно двум правилам:
- При супратенториальных эмболических инфарктах головного мозга чем больше площадь инфаркта, тем более вероятно развитие отека. При попадании эмболов в ствол средней мозговой артерии более вероятно развитие клинически проявляющегося отека мозга, который может привести к коме и смерти при вклинении височных долей, чем при эмболии одной из ветвей средней мозговой артерии.
- Образование небольшого отека мозжечка после его эмболического инфаркта, обычно в бассейне задней нижней мозжечковой артерии (нижние отделы мозжечка), может вызвать резкое повышение внутричерепного давления в задней черепной ямке. Результирующая компрессия ствола мозга может вызвать внезапное наступление комы и остановку дыхания. В таких ситуациях требуется экстренная хирургическая декомпрессия.
В обоих приведённых выше случаях следует рекомендовать пациенту как можно раньше ограничить потребление жидкости и прием препаратов, повышающих осмотическое давление. Чаще всего для увеличения осмолярности плазмы крови до 300-310 мосм/л назначают внутривенное введение маннитола. Маннитол вводят каждые 2-4 ч.
Необходимость лечения больных антикоагулянтами зависит от того, служат ли эмболическим материалом фрагменты тромба из сердца или из неустановленного источника. Поводом для противоречивых суждений по вопросу о времени назначения антикоагулянтов послужило опасение возможности развития геморрагического инфаркта и, что еще важнее, кровоизлияния в зону инфаркта. Согласно консервативной точке зрения, повторные эмболии редко происходят в первые несколько дней, поэтому применение антикоагулянтов можно отложить на 3-4 дня. По другим данным, значительные кровоизлияния в зону инфаркта встречаются исключительно редко, обычно при обширных инфарктах с вовлечением подкорковых узлов, например, обусловленных эмболией ствола средней мозговой артерии. Поэтому неблагоразумно воздерживаться от применения антикоагулянтов в течение нескольких дней за исключением тех случаев, когда территория инфаркта велика. Но несомненно, антикоагулянтная терапия, как немедленная, так и отсроченная, противопоказана при септических эмболиях в связи с угрозой внутримозгового или субарахноидального кровоизлияния из микотической аневризмы.
Все эмболии сердечного происхождения, за исключением марантических, септических и опухолевых (миксома), возникают в результате образования пристеночных тромбов. Это могут быть микротромбы в ушке левого предсердия, например, при фибрилляции предсердий, крупные тромбы на поверхности стенки желудочка вблизи участка инфаркта либо тромботические массы, находящиеся в полости желудочковой аневризмы, на левом предсердие-желудочковом клапане или клапане аорты. При образовании пристеночных тромбов в эмболиях следует проводить лечение антикоагулянтами до тех пор, пока не исчезнет угроза повторных эмболии. Считают, что в случаях острого инфаркта миокарда достаточно назначения антикоагулянтов в течение 6 мес. При хронической или интермиттирующей фибрилляции предсердий эти препараты нужно принимать неограниченное время.
Редко наблюдающаяся в настоящее время фибрилляция предсердий на фоне ревматического поражения клапанов сердца является показанием для длительного, в течение всей жизни, приема антикоагулянтов, даже если у больного не наблюдалось эмболии. Среди больных с бессимптомной фибрилляцией предсердий, вызванной ишемической болезнью или другими поражениями сердца, также отмечается повышенная частота церебральных эмболии по сравнению с контрольной группой больных того же возраста. Однако в отношении таких случаев существуют противоречивые суждения относительно потенциального риска длительного приема антикоагулянтов.
При любых формах поражений сердца и эмболиях сосудов головного мозга из неустановленного источника обычно рекомендуют варфарин натрия в низких дозах. При этом протромбиновое время не должно превышать контрольную величину более чем в 1,5 раза и необходимо учитывать все противопоказания для назначения варфарина. Следует отметить, что нет надежных указаний относительно длительности применения антикоагулянтов у больных с мозговыми эмболиями из невыясненного источника. Но если речь идет о больном моложе 50 лет, то целесообразным сроком представляется период от 6 месяца до 1 года.
Дополнительно
- Анатомия нервной системы
- Головокружение, шум в ушах
- Соматоформное расстройство (вегетативная дисфункция, ВСД)
- Вертебробазилярная недостаточность (ВБН) острая и хроническая
- Ишемическая инсульт и ишемия головного мозга
- Ишемическая болезнь мозга:
- Атеросклеротический тромбоз
- Атеротромботическое поражение внутренней сонной артерии и её ветвей
- Бессимптомный стеноз каротидной бифуркации, сопровождающийся шумом
- Атеротромботическое поражение вертебрально-базилярной системы и бассейна задней мозговой артерии
- Задняя мозговая артерия при атеросклерозе с тромбозом
- Позвоночная и задняя нижняя мозжечковая артерии при атеросклерозе с тромбозом
- Основная артерия при атеросклерозе с тромбозом
- Лакунарная болезнь
- Другие причины инфаркта мозга
- Церебральные эмболии
- Внутричерепные (субарахноидальные) и внутримозговые кровоизлияния:
- Артериовенозные мальформации
- Внутримозговое кровоизлияние при гипертонической болезни
- Воспалительные болезни артерий мозга (артерииты)
- Гигантские аневризмы артерий головного мозга
- Другие причины кровоизлияния в мозг
- Лобарное внутримозговое кровоизлияние
- Мешковидная аневризма мозговой артерии и субарахноидальное кровоизлияние
- Микотические аневризмы
- Повторный разрыв аневризмы мозговой артерии
- Сообщающаяся (открытая) гидроцефалия после разрыва аневризмы
- Спазм артерий головного мозга (церебральный вазоспазм)
- Сосудистые заболевания головного мозга — инсульт, микроинсульт:
- Транзиторная ишемическая атака (ТИА), микроинсульт
- Тромбофлебит и тромбоз сигмовидного синуса



 in close proximity to the tumor on gadolinium-enhanced T1-weighted MRI sequences.jpg)